Esperto medico dell'articolo
Nuove pubblicazioni
Aterosclerosi venosa
Ultima recensione: 29.06.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
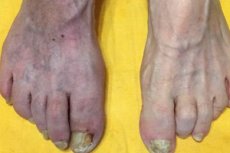
L'aterosclerosi è comunemente associata a una malattia arteriosa in cui la struttura e la funzionalità delle arterie sono compromesse a causa della formazione di placche aterosclerotiche costituite da depositi di grasso (colesterolo), cellule e altre sostanze all'interno delle arterie. Queste placche possono indurirsi nel tempo e causare stenosi (restringimento) delle arterie, che può portare a uno scarso apporto di sangue a organi e tessuti, il che a sua volta può causare gravi problemi come infarto del miocardio (attacco cardiaco) o ictus.
Tuttavia, l'aterosclerosi può colpire non solo le arterie, ma anche le vene. L'aterosclerosi venosa è caratterizzata da un deterioramento della struttura e della funzionalità delle vene, solitamente dovuto all'accumulo di depositi di grasso nelle pareti venose. Ciò può portare alla formazione di coaguli di sangue (coaguli di sangue) e a un flusso sanguigno alterato nelle vene, che può causare vene varicose, tromboflebite e altri problemi venosi.
Il trattamento dell'aterosclerosi venosa può includere cambiamenti nello stile di vita, farmaci e talvolta interventi chirurgici, a seconda della gravità della malattia e dei suoi effetti. Se si sospetta l'aterosclerosi venosa, è importante consultare il medico per una diagnosi e per sviluppare un piano di trattamento appropriato.
Le cause aterosclerosi venosa
L'aterosclerosi venosa è meno comune dell'aterosclerosi arteriosa e meno studiata. Tuttavia, alcuni fattori e condizioni possono contribuire allo sviluppo dell'aterosclerosi venosa:
- Invecchiamento: come l'aterosclerosi arteriosa, l'invecchiamento può aumentare il rischio di aterosclerosi venosa. Con l'avanzare dell'età, le vene possono perdere elasticità e tonicità, contribuendo alla formazione di depositi di grasso nelle pareti venose.
- Predisposizione genetica: i fattori ereditari possono svolgere un ruolo nello sviluppo dell'aterosclerosi venosa. Se i tuoi parenti stretti hanno avuto problemi venosi, potresti essere a maggior rischio.
- Stile di vita inattivo: uno stile di vita sedentario, ovvero stare seduti o in piedi nella stessa posizione per lunghi periodi di tempo, può contribuire a rallentare il flusso sanguigno nelle vene e ad aumentare il rischio di depositi di grasso.
- Obesità: essere sovrappeso può aumentare il rischio di sviluppare aterosclerosi venosa perché aumenta la pressione esercitata sulle vene e interferisce con il normale flusso sanguigno.
- Fumo: fumare tabacco può aumentare il rischio di aterosclerosi venosa perché è una cattiva abitudine che colpisce il sistema circolatorio.
- Diabete mellito: livelli elevati di zucchero nel sangue possono danneggiare le pareti venose e contribuire allo sviluppo dell'aterosclerosi venosa.
- Lesioni e infiammazioni: lesioni o interventi chirurgici nella zona delle vene, così come processi infiammatori, possono provocare la formazione di depositi di grasso e trombosi nelle vene.
- Uso incontrollato di determinati farmaci: alcuni farmaci, come alcuni farmaci ormonali, possono aumentare il rischio di sviluppare aterosclerosi venosa.
Sintomi aterosclerosi venosa
I sintomi dell'aterosclerosi venosa possono variare a seconda delle vene colpite e della loro estensione. Ecco alcuni segni e sintomi comuni che possono manifestarsi con l'aterosclerosi venosa:
- Gonfiore: uno dei sintomi più comuni dell'aterosclerosi venosa è il gonfiore che può verificarsi nella zona delle vene colpite. Questo gonfiore si verifica solitamente negli arti inferiori, soprattutto nella parte inferiore delle gambe e nelle caviglie.
- Dolore e fastidio: i pazienti possono avvertire dolore, pesantezza o fastidio nella zona delle vene interessate. Questi sintomi possono aggravarsi stando in piedi o seduti per un periodo prolungato.
- Trombosi: in alcuni casi, l'aterosclerosi delle vene può causare la formazione di coaguli di sangue nelle vene interessate. Questa condizione è chiamata trombosi venosa e può essere pericolosa perché il coagulo può staccarsi ed entrare nel flusso sanguigno, causando complicazioni tromboemboliche.
- Pigmentazione della pelle: nelle aree di edema e alterazioni venose, la pelle può diventare pigmentata, scura o brunastra.
- Ulcerazione venosa: nei casi avanzati di aterosclerosi venosa si possono formare ulcere venose, ovvero aree necrotiche (morte) di pelle nella zona delle vene colpite.
- Ritardo nella guarigione delle ferite: le ulcere venose o altre lesioni cutanee nella zona delle vene colpite possono guarire più lentamente.
Aterosclerosi delle vene degli arti inferiori
Nota anche come aterosclerosi venosa, si differenzia dall'aterosclerosi arteriosa perché colpisce le vene anziché le arterie. L'aterosclerosi venosa degli arti inferiori può presentare diverse manifestazioni e sintomi:
- Gonfiore: uno dei sintomi più comuni dell'aterosclerosi venosa degli arti inferiori è il gonfiore. Il gonfiore può verificarsi a gambe, stinchi, caviglie e piedi, e può essere particolarmente evidente a fine giornata o dopo essere rimasti in piedi o seduti per un periodo prolungato.
- Dolore e fastidio: i pazienti possono avvertire dolore, pesantezza, bruciore o fastidio nella zona delle gambe. Questi sintomi possono peggiorare con l'attività fisica.
- Ulcere venose: nei casi avanzati di aterosclerosi delle vene degli arti inferiori, possono formarsi ulcere venose. Si tratta di ulcere cutanee che possono essere profonde e difficili da guarire.
- Pigmentazione della pelle: la pelle nella zona delle vene colpite può diventare scura, brunastra o addirittura cianotica a causa della stasi del sangue.
- Tromboflebite: l'aterosclerosi venosa può contribuire alla formazione di coaguli di sangue nelle vene interessate. Ciò può causare tromboflebite, caratterizzata da dolore, gonfiore e infiammazione nella zona interessata dalla vena.
La diagnosi e il trattamento dell'aterosclerosi venosa degli arti inferiori includono esame fisico, ecografia venosa, ecografia duplex e altri metodi. Il trattamento può includere l'uso di biancheria intima a compressione graduata, cambiamenti nello stile di vita, farmacoterapia (come l'uso di anticoagulanti o farmaci che migliorano la circolazione venosa) e, in rari casi, un intervento chirurgico per rimuovere i coaguli di sangue o ripristinare il flusso sanguigno. È importante consultare il medico per la diagnosi e il trattamento in caso di sospetto di aterosclerosi venosa degli arti inferiori.
Aterosclerosi della vena femorale
Si tratta di una condizione in cui le vene femorali subiscono alterazioni aterosclerotiche. Le vene femorali sono le vene che corrono nella zona della coscia e favoriscono il ritorno del sangue dagli arti inferiori al cuore. L'aterosclerosi nelle vene femorali può interrompere il normale flusso sanguigno e causare una varietà di problemi.
Le cause dell'aterosclerosi della vena femorale possono essere simili a quelle delle vene in altre parti del corpo. Queste possono includere invecchiamento, fattori ereditari, scarsa attività fisica, obesità, fumo, diabete e altri. Anche lesioni, interventi chirurgici o infiammazioni nella zona della coscia possono aumentare il rischio di sviluppare aterosclerosi della vena femorale.
I sintomi dell'aterosclerosi della vena femorale possono includere:
- Gonfiore dell'estremità inferiore.
- Sensazione di pesantezza e stanchezza alla gamba.
- Dolore alla gamba mentre si cammina (clodicazione).
- Lividi o pallore della pelle della gamba.
- Sensazione localizzata di bruciore o formicolio.
- Formazione di coaguli di sangue nella vena femorale, che possono causare tromboflebite.
La diagnosi di aterosclerosi della vena femorale può essere stabilita mediante diverse metodiche di esame, come l'ecografia venosa (scansione duplex), le radiografie con mezzo di contrasto e altre. Il trattamento può includere modifiche dello stile di vita, terapia farmacologica, fisioterapia e talvolta un intervento chirurgico, a seconda della gravità e degli effetti della condizione. In presenza di sintomi o sospetto di aterosclerosi della vena femorale, è importante consultare il medico per una valutazione e un trattamento appropriato.
Aterosclerosi delle vene del collo.
Si tratta di una condizione in cui le vene del collo diventano suscettibili alle alterazioni aterosclerotiche. Il collo contiene diversi importanti vasi sanguigni, tra cui la vena giugulare e la vena succlavia. L'aterosclerosi delle vene del collo può avere effetti e sintomi diversi a seconda della posizione e dell'estensione delle vene colpite.
Le cause dell'aterosclerosi delle vene del collo possono essere simili a quelle delle vene di altre parti del corpo, come l'invecchiamento, fattori ereditari, scarsa attività fisica, obesità, fumo, diabete mellito e altri. Inoltre, traumi, infiammazioni o interventi chirurgici nella zona del collo possono aumentare il rischio di sviluppare aterosclerosi venosa in quest'area.
I sintomi dell'aterosclerosi delle vene del collo possono includere:
- Gonfiore al collo.
- Pesantezza e indolenzimento nella zona del collo.
- Arrossamento o lividi nella zona del collo.
- Sensazione di bruciore o formicolio al collo.
- Sensazione di calore nella zona del collo.
- Difficoltà o dolore nella deglutizione (se l'aterosclerosi colpisce la vena giugulare).
È importante notare che l'aterosclerosi delle vene del collo può essere una condizione grave che richiede valutazione medica e gestione. Il trattamento può includere cambiamenti nello stile di vita, terapia farmacologica e talvolta intervento chirurgico, a seconda della gravità e degli effetti della condizione. In caso di sintomi o sospetto di aterosclerosi delle vene del collo, è importante consultare il medico per una diagnosi più dettagliata e un trattamento appropriato.
Diagnostica aterosclerosi venosa
La diagnosi di aterosclerosi venosa può includere i seguenti metodi:
- Esame clinico: il medico può eseguire un esame fisico del paziente e chiedere informazioni su sintomi come gonfiore, dolore o ulcere alle gambe. Questi sintomi possono essere associati ad aterosclerosi venosa.
- Esame ecografico (ecografia, ecografia duplex): l'ecografia può essere utilizzata per visualizzare le condizioni delle vene e rilevare alterazioni aterosclerotiche. Può aiutare a determinare la presenza di trombosi o stenosi nelle vene.
- Tomografia computerizzata (TC): la tomografia computerizzata può essere utilizzata per visualizzare più dettagliatamente le vene e le placche aterosclerotiche in esse presenti.
- Risonanza magnetica per immagini (RMI): la RM può essere utilizzata per studiare le condizioni delle vene e determinare l'estensione dell'aterosclerosi.
- Venografia: procedura in cui un mezzo di contrasto venoso viene iniettato nelle vene e vengono poi eseguite radiografie. Può essere utilizzata per diagnosticare l'aterosclerosi venosa, ma è raramente utilizzata a causa dei potenziali rischi e delle reazioni allergiche al mezzo di contrasto.
- Biopsia: in rari casi, se si sospettano tumori o altre patologie, può essere eseguita una biopsia del tessuto venoso.
La diagnosi di aterosclerosi venosa può essere complessa e il metodo esatto dipende dai sintomi clinici e dalle caratteristiche del paziente.
Trattamento aterosclerosi venosa
Il trattamento dell'aterosclerosi venosa può comprendere i seguenti metodi e passaggi:
- Diagnosi: la diagnosi di aterosclerosi venosa viene effettuata sulla base della presentazione clinica, dell'anamnesi, dell'esame fisico e dei metodi di indagine strumentali quali l'ecografia duplex (ecografia delle vene), la tomografia computerizzata (TC), la risonanza magnetica per immagini (RMI) o l'angiografia.
- Controllo dei fattori di rischio: il primo passo nel trattamento dell'aterosclerosi venosa è il controllo dei fattori di rischio. Questo include la gestione della pressione sanguigna, l'abbassamento del colesterolo nel sangue, il controllo dei livelli di zucchero in caso di diabete, l'astensione dal fumo e una dieta sana.
- Terapia farmacologica: a seconda dei sintomi e della gravità della condizione, il medico potrebbe prescrivere farmaci per migliorare la circolazione e ridurre l'infiammazione venosa. Questi possono includere anticoagulanti, antinfiammatori, ipocolesterolemizzanti e altri.
- Trattamento compressivo: per migliorare il flusso sanguigno negli arti inferiori, ai pazienti affetti da aterosclerosi può essere consigliato di indossare biancheria intima o bende compressive. Questo può aiutare a ridurre il gonfiore e migliorare la circolazione venosa.
- Procedure e trattamento chirurgico: se i metodi conservativi non forniscono un sollievo adeguato o se la condizione della vena peggiora, potrebbe essere necessario un intervento chirurgico. Le procedure possono includere l'angioplastica con palloncino (dilatazione delle vene ristrette con un palloncino) o il posizionamento di stent (inserimento di stent speciali nelle vene). In alcuni casi, potrebbe essere necessaria la rimozione chirurgica dell'area venosa interessata.
- Riabilitazione: dopo procedure e interventi chirurgici, è importante seguire le raccomandazioni del medico in materia di riabilitazione, tra cui attività fisica e cura delle strutture venose.
Riabilitazione per l'aterosclerosi venosa
Può svolgere un ruolo importante nella gestione della patologia e nel miglioramento della qualità di vita del paziente. È importante ricordare che il piano riabilitativo dipenderà dalle caratteristiche specifiche della malattia, dalla sua gravità e dalle misure terapeutiche adottate. Ecco alcuni aspetti comuni della riabilitazione per l'aterosclerosi venosa:
- Trattamento farmacologico: il medico potrebbe prescrivere farmaci per controllare fattori di rischio come colesterolo alto, pressione alta o diabete, se disponibili. I farmaci possono includere statine, anticoagulanti, antipertensivi e altri.
- Cambiamenti nello stile di vita: adottare uno stile di vita sano può essere un elemento chiave della riabilitazione. Questo include la riduzione dell'assunzione di grassi, il controllo del peso, l'attività fisica, l'astensione dal fumo e la gestione dello stress.
- Fisioterapia ed esercizio fisico: l'attività fisica può aiutare a migliorare la circolazione e ridurre il rischio di coaguli di sangue. Fisioterapia ed esercizi consigliati da uno specialista possono essere inclusi nel piano riabilitativo.
- Biancheria intima a compressione: in alcuni casi, soprattutto se si soffre di vene varicose, può essere consigliabile indossare biancheria intima a compressione per migliorare il flusso sanguigno e ridurre il gonfiore.
- Evitare di stare seduti o in piedi per periodi prolungati: ai pazienti potrebbe essere consigliato di modificare la propria postura o di fare brevi pause durante il lavoro o i lunghi voli per prevenire la stasi del sangue.
- Seguire le raccomandazioni del medico: è importante seguire scrupolosamente le istruzioni del medico, assumere i farmaci prescritti e seguire i consigli sullo stile di vita per massimizzare l'efficacia del processo di riabilitazione.
- Visite mediche regolari: si consiglia ai pazienti affetti da aterosclerosi venosa di sottoporsi regolarmente a visite mediche per monitorare le condizioni e l'efficacia del trattamento.
È importante discutere un piano riabilitativo con il proprio medico, poiché sarà personalizzato in base alla situazione e alle esigenze individuali. La riabilitazione per l'aterosclerosi venosa mira a migliorare la funzionalità vascolare, ridurre i sintomi e prevenire le complicanze.

