Esperto medico dell'articolo
Nuove pubblicazioni
Cuore sportivo
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
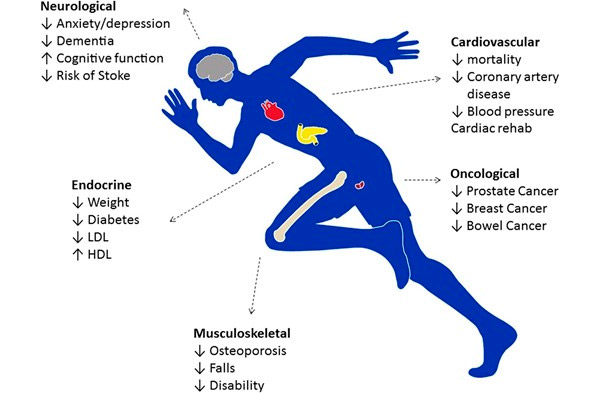
È noto da tempo che l'esercizio fisico moderato e regolare ha molti benefici. L'esercizio fisico riduce il rischio di malattie cardiache, ipertensione, [ 1 ] insufficienza cardiaca, depressione, migliora i profili lipidici del sangue, [ 2 ] e aumenta la sensibilità all'insulina. [ 3 ] Chi si esercita regolarmente vive più a lungo e è più funzionale per tutta la vita.
Oltre ai benefici cardiovascolari, l'esercizio fisico riduce il rischio di cancro alla prostata e al seno, [ 4 ] previene l'osteoporosi e può rallentare l'insorgenza della demenza. [ 5 ] L'esercizio fisico aumenta anche la resistenza, aumenta l'autostima ed è considerato da molti un antidepressivo. [ 6 ] In termini di aspettativa di vita, le persone che fanno esercizio regolarmente vivono almeno 3 anni in più rispetto alle persone sedentarie, rendendo l'esercizio fisico la terapia più efficace, accessibile e conveniente che un medico possa prescrivere.
Le attuali linee guida europee [ 7 ] e americane [ 8 ] raccomandano che gli adulti svolgano almeno 150 minuti di esercizio di intensità moderata a settimana. Gli atleti agonisti (e alcuni atleti amatoriali) ottengono risultati significativamente superiori a queste raccomandazioni e svolgono regolarmente più di 20 ore di esercizio intenso (15 MET) a settimana. Livelli di esercizio così intensi richiedono aumenti sostenuti di 5-6 volte della gittata cardiaca per lunghi periodi di tempo, accompagnati da una serie di adattamenti elettrici, strutturali e funzionali unici del cuore, collettivamente denominati “cuore dell’atleta”. [ 9 ]
Il cuore d'atleta è un insieme di alterazioni strutturali e funzionali che si verificano nel cuore di persone che si allenano per più di un'ora quasi ogni giorno. La condizione non causa disturbi soggettivi. Le manifestazioni includono bradicardia e/o soffio sistolico. Le alterazioni dei dati ECG sono comuni. La diagnosi è clinica o ecocardiografica. Non è necessario alcun trattamento. Il cuore d'atleta è importante perché deve essere distinto da gravi patologie cardiache.
Patogenesi
L'allenamento intensivo e prolungato di resistenza e di resistenza determina adattamenti fisiologici del corpo e in particolare del cuore. Il volume e la pressione del ventricolo sinistro (VS) aumentano, il che, nel tempo, porta a un aumento della massa muscolare, dello spessore delle pareti e delle dimensioni del ventricolo sinistro. La gittata sistolica massima e la gittata cardiaca aumentano, contribuendo a una frequenza cardiaca a riposo inferiore e a un tempo di riempimento diastolico più lungo. La frequenza cardiaca inferiore è dovuta principalmente all'aumento del tono vagale, ma potrebbero essere coinvolti anche altri fattori che riducono l'attività del nodo del seno. La bradicardia riduce la richiesta miocardica di ossigeno; allo stesso tempo, aumentano il contenuto totale di emoglobina e la capacità del sangue di trasportare maggiori volumi di ossigeno. Nonostante questi cambiamenti, la funzione sistolica e diastolica rimane normale. I cambiamenti strutturali sono generalmente meno pronunciati nelle donne rispetto agli uomini della stessa età, peso corporeo e livello di allenamento.
Struttura del cuore: punti chiave
- L'ipertrofia ventricolare sinistra prevalentemente eccentrica si osserva negli sport con carichi dinamici elevati e carichi statici bassi (ad esempio la corsa).
- Gli sport con carichi statici elevati (ad esempio il sollevamento pesi) portano a un'ipertrofia prevalentemente concentrica.
- Negli sport con carichi dinamici e statici elevati (ad esempio il ciclismo), l'ipertrofia è mista e bilanciata. [ 10 ]
Sintomi cuore sportivo
Non ci sono disturbi soggettivi. Le manifestazioni sono variabili, ma possono includere quanto segue:
- bradicardia;
- l'impulso LV, che è spostato verso sinistra, aumenta e cresce in ampiezza;
- soffio sistolico di eiezione a sinistra sul margine inferiore dello sterno;
- III suono cardiaco (S 3 ), derivante dal riempimento diastolico precoce e rapido dei ventricoli;
- Tono cardiaco IV (S 4 ), che si udisce meglio a riposo sullo sfondo della bradicardia, poiché il tempo di riempimento diastolico dei ventricoli è aumentato;
- polso iperdinamico nelle arterie carotidi.
Questi sintomi riflettono cambiamenti strutturali nel cuore che si verificano a seguito dell'adattamento all'attività fisica intensa.
Dove ti fa male?
Cosa ti infastidisce?
Diagnostica cuore sportivo
Esame cardiovascolare di un atleta
L'esame cardiaco deve essere eseguito in condizioni stabili, non durante il recupero da un periodo prolungato di esercizio fisico o competizione, in un ambiente tranquillo e confortevole, con privacy e a temperatura ambiente. L'esame deve essere eseguito in posizione seduta e supina, con l'aggiunta di manovre come la manovra di Valsalva, la stazione eretta e la posizione accovacciata se viene rilevato un soffio significativo.
I sintomi vengono solitamente scoperti durante screening di routine o esami svolti per altri motivi. La maggior parte degli atleti non necessita di esami approfonditi, sebbene sia necessario un ECG. Se i sintomi suggeriscono una cardiopatia, vengono eseguiti un ECG, un ecocardiogramma e un test da sforzo.
La diagnosi di cuore d'atleta è una diagnosi di esclusione e deve essere distinta da disturbi che causano manifestazioni simili ma sono potenzialmente letali (ad esempio, cardiomiopatie ipertrofiche o dilatative, cardiopatia ischemica, displasia aritmogena del ventricolo destro).
L'ECG rivela bradicardia sinusale, talvolta con una frequenza cardiaca inferiore a 40 battiti al minuto. L'aritmia sinusale spesso accompagna una bassa frequenza cardiaca. La bradicardia a riposo può predisporre a un aumento della frequenza di aritmie atriali o ventricolari, tra cui la migrazione del pacemaker attraverso gli atri e (raramente) la fibrillazione atriale, ma le pause dopo gli impulsi ectopici non superano i 4 secondi. Il blocco atrioventricolare (AV) di primo grado si riscontra in circa un terzo degli atleti. Il blocco AV di secondo grado (principalmente di tipo 1), che si verifica a riposo ma scompare con lo sforzo, è meno comune. Il blocco AV di terzo grado è una condizione patologica e un'indicazione per ulteriori esami. Le anomalie ECG includono un elevato voltaggio del QRS con onde o rapporti d'onda anomali che riflettono l'ipertrofia ventricolare sinistra e una depolarizzazione precoce anomala con onde bifasiche nelle derivazioni anteriori che riflettono una ripolarizzazione non uniforme con riduzione del tono simpatico a riposo. Entrambe le anomalie si risolvono con l'esercizio fisico. Sono possibili anche inversione delle onde profonde nelle derivazioni anterolaterali e blocco di branca destra incompleto. Le anomalie ECG sono scarsamente correlate allo stato di allenamento e alla funzionalità cardiovascolare.
Il cuore dell'atleta può essere associato a cambiamenti del ritmo e della conduzione, cambiamenti morfologici del complesso QRS e anomalie della ripolarizzazione.[ 11 ] I fattori che giocano un ruolo in uno o più di questi cambiamenti includono una diminuzione della frequenza cardiaca intrinseca, un aumento del tono parasimpatico o vagale, una diminuzione del tono simpatico, adattamenti cardiaci strutturali e una ripolarizzazione ventricolare disomogenea. I cambiamenti sono più spesso osservati negli atleti impegnati in eventi di resistenza dinamica ad alta intensità. È importante riconoscere che alcuni cambiamenti ECG che possono accompagnare l'allenamento atletico assomigliano a caratteristiche ECG anomale e possono simulare una cardiopatia strutturale.
Cambiamenti elettrocardiografici
Disturbi del ritmo
- bradicardia sinusale
- Aritmia sinusale, associata principalmente alla respirazione.
- Arresto sinusale con battiti o ritmo ectopici di scappamento o ripresa del ritmo sinusale.
- Pacemaker atriale mobile
- Altri ritmi come il ritmo giunzionale e il ritmo seno coronarico.
Blocco atrioventricolare
- Blocco atrioventricolare di primo grado
- Blocco atrioventricolare (AV) di secondo grado, tipo Moebitz I o tipo Wenckebach.
- Dissociazione atrioventricolare.
Blocchi AV di grado più elevato sono stati osservati raramente negli atleti; possono indicare una patologia cardiaca sottostante e sono un'indicazione per ulteriori indagini.
Cambiamenti morfologici
- Aumento dell'ampiezza dell'onda P e dell'intaglio
- Aumento del voltaggio QRS
- segni di LVH - ad esempio, un aumento dell'indice di Sokolov e di Lione (SV1 + RV5)
- segni di PG - ad esempio, un aumento di RV1 + SV5
- blocco di branca destra incompleto
- L'asse QRS frontale è solitamente compreso tra 0 e 90° ed è, in media, normale.
Disturbi della ripolarizzazione
Segmento ST
- Altezza del punto J
- elevazione del tratto ST
- depressione del tratto ST
Onda T
- Onde a T alte e appuntite
- Onde T con denti
- onde T a bassa ampiezza o isoelettriche
- onde T bifasiche
- onde T bifasiche con negatività terminale
- onde T invertite.
L'ecocardiografia aiuta a distinguere il cuore d'atleta dalla cardiomiopatia, ma non esiste un confine netto tra dilatazione cardiaca fisiologica e patologica. In generale, le alterazioni ecocardiografiche sono scarsamente correlate al livello di allenamento e alla funzionalità cardiovascolare. Spesso si riscontra una lieve insufficienza mitralica e tricuspidale.
Durante il test da sforzo, la frequenza cardiaca rimane al di sotto della norma durante l'esercizio submassimale, aumenta di conseguenza ed è paragonabile a quella dei non atleti durante l'esercizio massimale. La frequenza cardiaca recupera rapidamente dopo l'esercizio. La risposta pressoria è normale: la pressione sistolica aumenta, la pressione diastolica diminuisce e la pressione media rimane relativamente costante. Molte delle alterazioni dell'ECG a riposo diminuiscono o scompaiono durante l'esercizio; questo riscontro è unico e patognomonico della sindrome del cuore d'atleta, a differenza di condizioni patologiche. Tuttavia, la pseudonormalizzazione dell'onda T invertita può riflettere un'ischemia miocardica, pertanto è necessaria un'ulteriore valutazione degli atleti più anziani.
Caratteristiche che distinguono la sindrome del cuore d'atleta dalla cardiomiopatia
Indicatore |
Cuore sportivo |
Cardiomiopatia |
Ipertrofia del ventricolo sinistro* |
< 13 millimetri |
> 15mm |
Diametro telediastolico del ventricolo sinistro |
< 60mm |
>70mm |
Funzione diastolica |
Normale (rapporto E:A>1) |
Anormale (rapporto E:A < 1) |
Ipertrofia del setto |
Simmetrico |
Asimmetrico (nella cardiomiopatia ipertrofica) |
Storia di famiglia |
Non gravato |
Potrebbe essere gravato |
Risposta della PA all'esercizio |
Normale |
Risposta della pressione sistolica normale o diminuita |
Peggioramento delle condizioni fisiche |
Regressione dell'ipertrofia del ventricolo sinistro |
L'ipertrofia del ventricolo sinistro non regredisce |
* Il range A da 13 a 15 mm non è definito. Il range A da 60 a 70 mm non è definito. Il rapporto E:A è il rapporto tra le velocità di flusso precoce e tardiva attraverso la valvola mitrale.
Risultati normali
Gli adattamenti fisiologici e morfologici del cuore degli atleti allenati aerobicamente includono un rallentamento della frequenza cardiaca, un soffio sistolico di eiezione al margine superiore sinistro dello sterno, un terzo tono cardiaco, uno spostamento laterale del punto di massimo impulso e un polso iperdinamico nelle arterie carotidi. Gli atleti che si dedicano principalmente all'allenamento isometrico (sollevatori di pesi) non sperimenteranno questi cambiamenti.
Anche a riposo, negli atleti possono essere uditi soffi sistolici, ma sono deboli, si verificano precocemente in sistole e si irradiano superiormente anziché lateralmente all'apice. Sebbene si possa notare una scissione fissa in posizione supina nei non atleti, questa scissione è particolarmente evidente negli atleti. Pertanto, il riscontro di una scissione fissa dovrebbe essere considerato anomalo solo se udito in posizione seduta o eretta.
Cosa c'è da esaminare?
Come esaminare?
Diagnosi differenziale
Le condizioni patologiche in cui i valori di riferimento ecocardiografici (o della risonanza magnetica cardiaca) si sovrappongono agli indici fisiologici del cuore di un atleta includono la cardiomiopatia ipertrofica (HCM), la cardiomiopatia dilatativa e la cardiomiopatia aritmogena del ventricolo destro (ARVC) (Figura), tutte note per essere importanti cause di morte improvvisa nei giovani e negli atleti, e per le quali la squalifica dagli sport intensi è giustificata al fine di creare un campo sportivo più sicuro.[ 12 ] Tali diagnosi differenziali possono presentare un serio dilemma clinico, dato che il cuore di un atleta è considerato benigno senza lo sviluppo di sintomi cardiaci o rischio aritmico e non giustificherebbe di per sé la squalifica dalla partecipazione alle competizioni sportive. Tuttavia, la sovradiagnosi di malattie cardiovascolari negli atleti può avere l'effetto paradossale di un'esclusione non necessaria dallo sport agonistico, con conseguente significativa perdita di investimento psicologico (e di godimento) nella competizione, riduzione della qualità della vita e persino perdita di opportunità economiche.
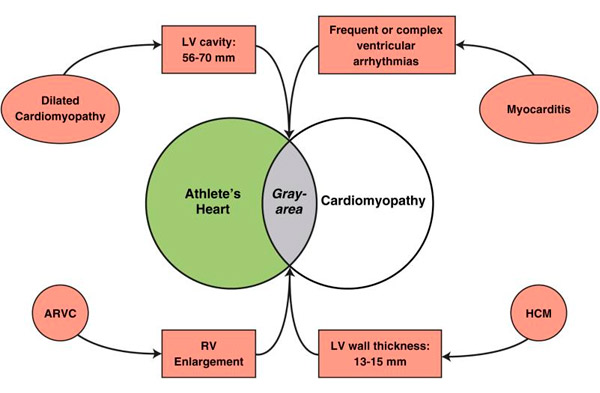
Diagnosi differenziale tra cuore d'atleta e malattie cardiovascolari.
La sovrapposizione tra ipertrofia fisiologica del ventricolo sinistro e condizioni patologiche è mostrata in grigio. ARVC = cardiomiopatia aritmogena del ventricolo destro; HCM = cardiomiopatia ipertrofica; VS = ventricolo sinistro; VD = ventricolo destro.
Nel caso dell'HCM, la diagnosi differenziale con il cuore d'atleta si verifica più spesso quando lo spessore della parete del ventricolo sinistro si trova nella "zona grigia" ambigua di sovrapposizione tra gli estremi del cuore d'atleta e del fenotipo HCM lieve, essendo 13–15 mm (12–13 mm nelle donne). [ 13 ], [ 14 ]
In tali casi, la diagnosi può spesso essere fatta utilizzando marcatori non invasivi. L'HCM è preferita in presenza di cavità telediastolica del ventricolo sinistro <45 mm, identificazione di una mutazione patogena del sarcomero o una storia familiare di HCM, spessore insolito della parete del ventricolo sinistro inclusa ipertrofia segmentale non contigua, riempimento/rilassamento anomalo del ventricolo sinistro, dilatazione atriale sinistra particolarmente marcata o potenziamento tardivo del gadolinio alla risonanza magnetica cardiaca. Il cuore d'atleta è più probabile quando la cavità del ventricolo sinistro è dilatata (≥55 mm), [ 15 ] il picco di VO2 è >110% del predetto, o quando lo spessore o la massa del ventricolo sinistro diminuiscono con brevi periodi di sforzo. [ 16 ], [ 17 ]
Chi contattare?
Trattamento cuore sportivo
Non è necessario curare il cuore d'atleta, anche se potrebbe essere necessario un intervallo di inattività di 3 mesi per rilevare la regressione dell'ipertrofia ventricolare sinistra e differenziare questa sindrome dalla cardiomiopatia.[ 18 ] Tale intervallo di inattività può interferire significativamente con i piani di vita dell'atleta e causare resistenza.
Previsione
Sebbene i cambiamenti strutturali nel cuore siano pronunciati e assomiglino a quelli osservati in alcune patologie cardiache, non si sviluppano effetti avversi. Nella maggior parte dei casi, i cambiamenti strutturali e la bradicardia regrediscono dopo l'interruzione dell'allenamento, sebbene fino al 20% degli atleti d'élite presenti una dilatazione residua delle camere cardiache, il che è discutibile perché mancano dati a lungo termine che confermino se il cuore d'atleta sia effettivamente una condizione benigna.

