Esperto medico dell'articolo
Nuove pubblicazioni
Embolia di grasso
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
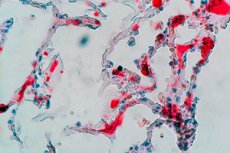
Quando le cellule del tessuto adiposo entrano nel flusso sanguigno sotto forma di goccioline o globuli di midollo osseo libero, grasso viscerale o sottocutaneo, si sviluppa una condizione patologica o sindrome clinica nota come embolia grassa, con ostruzione parziale o completa dei vasi sanguigni, interruzione della microcircolazione e dell'omeostasi.
Epidemiologia
Secondo le statistiche cliniche, l'embolia grassa si osserva nel 67% [ 1 ] al 95% [ 2 ] delle persone con gravi lesioni scheletriche, ma i sintomi compaiono nel 10-11% dei casi. Molto spesso, le manifestazioni lievi rimangono non riconosciute, molti casi di sindrome da embolia grassa non vengono diagnosticati o vengono diagnosticati in modo errato.
L'embolia grassa è una conseguenza quasi inevitabile delle fratture delle ossa lunghe. Circa lo 0,9-2,2% di questi casi determina la sindrome da embolia grassa (FES), una patologia multisistemica.[ 3 ],[ 4 ] La triade classica di segni descritta nella FES è costituita da ipossiemia, compromissione neurologica e rash petecchiale, che in genere compaiono 12-36 ore dopo la lesione.
L'incidenza dell'embolia grassa nelle lesioni isolate delle ossa tubulari è stimata al 3-4% e nelle fratture delle ossa lunghe nei bambini e negli adolescenti al 10%.
Nel 40% dei pazienti, l'embolia grassa viene rilevata dopo la fissazione chirurgica delle fratture diafisarie. [ 5 ], [ 6 ]
Le cause embolia di grasso
Il più delle volte, l'embolia grassa è causata da fratture delle ossa lunghe (tubolari) e del bacino. Pertanto, l'embolia grassa nelle fratture dell'anca si osserva in quasi un terzo dei pazienti e questa condizione può verificarsi dopo qualsiasi frattura che interessi la diafisi del femore.
L'embolia grassa può svilupparsi in caso di fratture delle ossa della gamba (perone e tibia), della spalla o dell'avambraccio, nonché in caso di amputazione di un arto.
Vengono inoltre segnalate altre possibili cause, tra cui:
- politrauma dello scheletro con fratture multiple e danni ai tessuti molli;
- interventi chirurgici ortopedici, in particolare la sostituzione totale dell'anca e del ginocchio;
- trapianto di midollo osseo;
- ustioni gravi;
- alterazioni diffuse del pancreas nella pancreatite.
L'embolia grassa fatale del fegato si sviluppa in caso di necrosi acuta del fegato, sullo sfondo di distrofia e grave obesità alcolica.
Uno dei tanti sintomi dell'anemia falciforme è l'embolia grassa dei vasi retinici. [ 7 ]
L'embolia grassa è possibile con iniezioni, ad esempio con l'introduzione del mezzo di contrasto radiologico Lipiodol in un vaso linfatico (durante la linfografia); soluzioni di corticosteroidi contenenti glicerina; filler per tessuti molli; iniezioni del proprio grasso (autotrapianto) durante il lipofilling.
A proposito, la sindrome da embolia grassa può essere una complicazione dopo la liposuzione (lipoplastica) – rimozione del grasso in eccesso. [ 8 ], [ 9 ]
Fattori di rischio
Oltre alle cause elencate, i seguenti sono considerati fattori di rischio per lo sviluppo dell'embolia grassa:
- immobilizzazione insufficiente dei pazienti con fratture;
- significativa perdita di sangue;
- lesioni con schiacciamento delle ossa degli arti;
- una procedura per il riposizionamento chirurgico di ossa rotte e frammenti dislocati in fratture comminute, nonché osteosintesi intraossea (intramidollare) in fratture diafisarie;
- interventi sulle ossa maxillo-facciali, compresa la chirurgia plastica;
- intervento chirurgico cardiaco con sternotomia (incisione dello sterno) e passaggio alla circolazione artificiale;
- malattia da decompressione;
- uso a lungo termine di corticosteroidi.
La nutrizione parenterale dei pazienti può causare embolia grassa dei vasi dei polmoni e del cervello. [ 10 ], [ 11 ]
Patogenesi
Per spiegare la patogenesi dell'embolia grassa, i ricercatori hanno proposto numerose versioni, ma due sono considerate le più vicine al reale meccanismo di sviluppo di questa sindrome: quella meccanica e quella biochimica. [ 12 ]
Il trauma meccanico è associato al rilascio di adipociti (cellule adipose) nel flusso sanguigno venoso a causa dell'aumento della pressione post-traumatica nella cavità delle ossa tubulari – il canale midollare pieno di midollo osseo e tessuto adiposo – e nelle singole cellule del tessuto osseo spugnoso. Le cellule adipose formano emboli (10-100 µm di diametro), che ostruiscono il letto capillare. [ 13 ]
I sostenitori della teoria biochimica sostengono che le particelle di grasso endogene presenti nel sangue vengano convertite in glicerolo e acidi grassi dall'idrolisi enzimatica della lipasi e trasformate in emboli adiposi. Entrano inizialmente nel sistema vascolare polmonare, causando un deterioramento della pervietà dei vasi sanguigni e sintomi respiratori. Globuli di grasso più piccoli entrano nel flusso sanguigno generale, causando manifestazioni sistemiche. [ 14 ]
Inoltre, gli adipociti del midollo osseo producono adipociti e citochine chemioattrattive che, una volta rilasciate nel flusso sanguigno, possono influenzare le funzioni di vari organi e sistemi. [ 15 ]
Sintomi embolia di grasso
Le goccioline di grasso embolizzate possono penetrare nei microvasi in tutto il corpo. Pertanto, la FES è una malattia multiorgano e può colpire qualsiasi sistema microcircolatorio del corpo. È stato segnalato che il grasso embolizza polmoni, cervello, pelle, retina, reni, fegato e persino cuore.[ 16 ]
I primi segni della sindrome da embolia grassa compaiono solitamente entro 12-72 ore dall'infortunio. I sintomi clinici includono:
- respiro superficiale e rapido (tachipnea) e mancanza di respiro;
- eruzioni cutanee puntiformi - petecchie - sul petto e sulle spalle, sul collo e nelle ascelle, sulla mucosa della bocca e sulla congiuntiva delle palpebre inferiori (dovute alla chiusura dei capillari cutanei da parte di emboli di grasso);
- tachicardia;
- edema polmonare;
- ipertermia (come conseguenza di disturbi circolatori cerebrali);
- diminuzione della diuresi.
L'intensità e la gamma dei sintomi che si presentano dipendono dal grado di embolia grassa (lieve, moderata o grave). Esistono forme fulminanti, acute e subacute di embolia grassa. Nella forma subacuta, si presentano tre segni caratteristici: sindrome da distress respiratorio, petecchie cutanee e disfunzione del sistema nervoso centrale.
L'occlusione della rete capillare dei polmoni da parte dei globuli di grasso – embolia grassa polmonare – porta all'ipossiemia, cioè alla mancanza di ossigeno nel sangue.
L'embolia grassa cerebrale provoca numerose emorragie petecchiali nella sostanza bianca, edema e lesioni dei gangli della base, del cervelletto e dei setti interlobari, che in oltre l'80% dei pazienti si accompagnano a ipossia cerebrale e depressione del SNC con cefalea, disorientamento, agitazione, convulsioni, confusione con delirio.
Tra i sintomi neurologici focali si possono osservare paresi muscolare unilaterale o aumento del tono degli arti inferiori, deviazione associata degli occhi (strabismo) e disturbo del linguaggio sotto forma di afasia. [ 17 ]
Complicazioni e conseguenze
Le sequele neurologiche e le complicanze dell'embolia grassa possono includere ictus ischemici/emorragici, ischemia retinica, disfunzione autonomica, danno cerebrale diffuso, stupore e coma. Il danno retinico microvascolare provoca lesioni retiniche emorragiche, che si osservano nel 50% dei pazienti.[ 18 ] Queste lesioni sono autolimitanti e si risolvono entro poche settimane.[ 19 ] Il deficit visivo residuo è raro.
Si nota lo sviluppo della sindrome compartimentale e della sindrome dolorosa regionale complessa.
L'occlusione dell'80% dei capillari polmonari porta a un aumento della pressione capillare e causa un'insufficienza ventricolare destra acuta, che può essere fatale. Fino al 10-15% dei casi di embolia grassa è fatale.
Diagnostica embolia di grasso
Attualmente, la diagnosi di questa condizione si basa sulle manifestazioni cliniche, e a questo scopo esiste una scala di sintomi maggiori (major) e minori (minor). [ 20 ]
Esami del sangue per l'ematocrito, la conta piastrinica, l'emogasanalisi arteriosa e il contenuto di ossigeno, nonché la rilevazione di globuli di grasso nel plasma periferico mediante spettroscopia infrarossa possono essere utili per la diagnosi. Nei pazienti con fratture delle ossa lunghe, il contenuto di ossigeno nel sangue deve essere monitorato mediante pulsossimetria continua.
La diagnosi precoce e la verifica dell'embolia grassa sono facilitati dalla diagnostica strumentale: radiografia generale dei polmoni e del torace; ECG; ecografia duplex delle vene degli arti inferiori; [ 21 ] TC/RM dell'encefalo. [ 22 ], [ 23 ], [ 24 ], [ 25 ]
Diagnosi differenziale
La diagnosi differenziale si effettua con tromboembolia ed edema polmonare cardiogeno, polmonite, setticemia meningococcica, emorragia cerebrale, reazione anafilattica di varia eziologia.
Chi contattare?
Trattamento embolia di grasso
Nella sindrome da embolia grassa il trattamento consiste nel mantenimento della funzione respiratoria e di un'adeguata ossigenazione del sangue mediante ventilazione artificiale tramite maschera (a pressione positiva continua) e, nei casi di sindrome da distress respiratorio acuto, ventilazione artificiale endotracheale. [ 26 ], [ 27 ], [ 28 ]
La rianimazione per infusione – somministrazione endovenosa di liquidi – viene eseguita per evitare lo sviluppo di shock, mantenere il volume circolatorio e ripristinare le proprietà reologiche del sangue. [ 29 ]
Vengono utilizzati anche i corticosteroidi sistemici (metilprednisolone).[ 30 ]
Nei casi gravi, quando la causa è l'embolia polmonare grassa, può essere necessario un supporto inotropo dell'insufficienza ventricolare destra con stimolanti adrenergici e agonisti adrenergici.
Negli ultimi anni, i rianimatori hanno iniziato ad utilizzare tecniche di plasmaferesi e di scambio plasmatico. [ 31 ], [ 32 ]
Prevenzione
La strategia accettata per la prevenzione dell'embolia grassa è mirata alla stabilizzazione chirurgica precoce delle fratture, in particolare di tibia e femore.

