Esperto medico dell'articolo
Nuove pubblicazioni
HPV tipo 18: struttura, patogenesi, prognosi
Ultima recensione: 03.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
La comparsa di verruche e papillomi sul corpo è associata alla penetrazione del virus papillomatoso nell'organismo. Tuttavia, non tutti sanno che le neoplasie cutanee relativamente innocue non sono l'unica manifestazione di questo virus tutt'altro che innocuo. Dopotutto, ciò che viene riunito sotto il nome di papillomavirus umano (HPV) è una grande varietà di tipi di infezione che causano diverse malattie, tra cui il cancro, con i loro sintomi caratteristici. I tipi di HPV 18 e 16 sono considerati particolarmente pericolosi. E non possiamo che augurare ai nostri lettori di non conoscerli mai da vicino.
Struttura HPV tipo 18
Quando gli scienziati, dopo una lunga ricerca della verità, riuscirono finalmente a identificare una forma di vita come un virus, non si stupirono che queste microparticelle rimanessero inosservate per così tanto tempo. Le loro piccole dimensioni (fino a 500 nm) permettevano loro di passare attraverso diversi filtri. E anche la semina in un ambiente favorevole non diede risultati, poiché si scoprì che i virus non possono riprodursi al di fuori di una cellula vivente.
I virus sono una forma non cellulare di materia vivente. Sebbene sia molto difficile valutare quanto questa materia sia viva. Avendo dimensioni microscopiche e la capacità di penetrare in una cellula vivente, i virus sono attivi solo all'interno del corpo umano o di altri organismi viventi, inclusi i batteri (i batteri hanno i propri virus che causano malattie e morte dei microrganismi, sono chiamati batteriofagi e sono utilizzati per scopi medicinali). Nell'ambiente che ci circonda, i virus sono inattivi e non mostrano segni di vita.
Il papillomavirus colpisce principalmente i mammiferi, che sono più adatti di altri esseri viventi all'introduzione e alla vita di particelle virali chiamate virioni. La pelle e in particolare le delicate mucose umane si sono rivelate facilmente permeabili ai virioni dell'HPV, motivo per cui esiste un'alta percentuale di portatori del virus tra gli esseri umani. Inoltre, si tratta di persone di età diverse, poiché anche un neonato può contrarre l'infezione da papillomavirus durante il passaggio attraverso il tratto genitale materno, qualora presentasse condilomi aguzzi sulla mucosa dell'utero o della vagina.
L'HPV 18 è uno dei 18 tipi di papillomavirus ad alto rischio di sviluppare il cancro. I suoi virioni sono di forma rotonda e di dimensioni molto piccole (non più di 30 nanometri). Le loro dimensioni sono simili a quelle di grandi molecole proteiche.
Solitamente le cellule viventi, comprese quelle batteriche, contengono due tipi di acidi nucleici (DNA e RNA) nella loro struttura, che contengono informazioni genetiche sulle proprietà ereditarie. I virus contengono un solo tipo di RNA. Il papillomavirus appartiene alla classe dei virus contenenti DNA.
Il genoma dell'HPV è rappresentato da una molecola di DNA ad anello composta da due catene, circondata da un involucro proteico (capside). Questa è la particella più semplice, che non ha un proprio scambio energetico e non è in grado di sintetizzare proteine. L'unica cosa che può fare è penetrare nel corpo di un essere vivente, entrando accidentalmente in contatto con la pelle e attaccandosi alla cellula ospite, nutrendosi della sua energia e gradualmente distruggendola.
Il genoma del papillomavirus umano codifica due tipi di proteine:
- precocemente (sono caratterizzate da funzioni regolatrici e riproduttive; nell'HPV 18, queste stesse proteine hanno un effetto cancerogeno e provocano la degenerazione maligna delle cellule ospiti),
- tardi (si tratta delle proteine che formano la membrana del virione).
Il corpo umano è una struttura complessa che fornisce protezione contro vari processi patologici. Pertanto, la crescita e la riproduzione delle cellule sono controllate da specifici geni. Le proteine precoci E6 ed E7 del virione HPV 18 distruggono i geni che impediscono lo sviluppo del processo tumorale in un organismo vivente.
I virioni non penetrano in profondità. Parassitano gli strati interni della pelle e delle mucose, colpendo i cheratinociti giovani e maturi dell'epidermide. Finché la particella virale non penetra nella cellula, non è in grado di riprodursi; il suo comportamento è identico a quello osservato quando il virione si trova all'esterno dell'organismo vivente. Ma, penetrando in una cellula vivente, che diventa fonte di nutrimento ed energia per il virione, abbandona il suo involucro proteico e si integra nel genoma cellulare, modificandone le proprietà. In altre parole, le informazioni codificate nel genoma cellulare del virione diventano l'informazione genetica della cellula stessa. E queste informazioni, nei tipi di HPV altamente oncogeni, hanno una natura distruttiva, stimolando una costante divisione cellulare, che il sistema immunitario non è più in grado di controllare.
In una cellula infettata da un virus, nuovo DNA e capsidi vengono sintetizzati e combinati in nuovi virioni completamente formati con le stesse proprietà. I nuovi virioni catturano altre cellule, modificandone il patrimonio genetico, proprio come i loro antenati.
Ciclo di vita HPV tipo 18
Il ciclo vitale del papillomavirus è legato alle fasi di sviluppo delle principali cellule dell'epidermide: i cheratinociti. È più facile per il virione penetrare in una cellula giovane durante la sua divisione attiva. Queste cellule si trovano vicino alla membrana basale, situata sotto l'epidermide (sotto i suoi strati superiori). Ma man mano che maturano, i giovani cheratinociti infettati dal virus salgono più in alto, dove si formano nuovi virioni.
Il periodo di incubazione dell'HPV 18, che causa verruche anogenitali, può durare da 1 a 4 mesi o più. Ciò significa che una persona infetta dal virus non sospetterà di esserne portatrice per diverse settimane o mesi prima che compaiano i primi sintomi della malattia. Ma anche la comparsa di verruche non è indicativa di cancro. Ci vorranno diversi anni prima che un tumore benigno causato dal virus si trasformi in uno maligno.
È molto difficile prevedere quanto tempo ci vorrà prima che ciò accada, perché tutto dipende dal sistema immunitario umano e dalla sua capacità di inibire la crescita cellulare. In alcuni pazienti, la malignità delle cellule può essere rilevata già 5 anni dopo l'infezione, mentre in altri saranno necessari 25-30 anni, e in altri ancora l'organismo sarà in grado di affrontare il virus ed eliminarlo durante questo periodo, come accade con i virus a bassa oncogenicità (di solito, entro un anno, quasi tutti questi virioni muoiono naturalmente).
Patogenesi
Oggi si conoscono più di cento tipi di infezione da papillomavirus. Circa 80 di essi causano diverse malattie nell'uomo. Tuttavia, non tutti sono ugualmente pericolosi, per questo in virologia i tipi di HPV vengono divisi in altamente e poco oncogeni. Prima dell'HPV di tipo 16, la situazione era più o meno tranquilla, poiché dai tipi 1 a 15 i virus causavano solo verruche. È vero che anche i tipi 6, 11 e 13 sono responsabili della comparsa di verruche genitali sulla mucosa degli organi genitali interni nelle donne, ma non rappresentano un pericolo particolare.
Ma a partire dall'HPV di tipo 16, iniziano a comparire virus problematici ad alto rischio di sviluppare patologie oncologiche. Tutti i virus successivi rappresentano una minaccia per l'oncologia. Oltre al tipo 16, anche il 18, il 31, il 33, il 39, il 45 e alcuni altri sono considerati altamente oncogeni (18 tipi in totale).
Come possiamo vedere, questo elenco include anche il papillomavirus umano di tipo 18 che ci interessa. Inoltre, è l'HPV 18 ad alto rischio oncogeno, insieme all'HPV 16, a comparire più spesso nelle cartelle ginecologiche come agente causale del cancro cervicale.
HPV 18 e cancro
Esistono circa 40 tipi di infezione da papillomavirus che colpiscono gli organi urogenitali, causando la comparsa di condilomi appuntiti e piatti sulla mucosa. Ma a seconda del tipo di agente patogeno, queste neoplasie possono essere un semplice difetto estetico o un tumore canceroso.
I condilomi appuntiti sono escrescenze cutanee convesse a forma di papilla, il cui colore può essere quasi indistinguibile da quello della pelle o leggermente più chiaro. Quando colpiti dal virus, sulle mucose si possono osservare sia condilomi singoli che multipli costituiti da diverse escrescenze ravvicinate. Tali neoplasie si possono riscontrare nella zona anale e nel perineo, nonché sulle mucose degli organi genitali interni nelle donne.
Queste escrescenze sono altamente contagiose. Con queste "papille" il rischio di trasmissione del virus si avvicina al cento per cento. Come si trasmette l'HPV? Il papilloma virus umano è considerato una delle infezioni urogenitali più comuni. L'infezione si verifica solitamente durante i rapporti sessuali, ma è possibile anche la trasmissione per contatto, toccando la zona interessata.
La presenza di condilomi appuntiti non implica necessariamente la possibilità di sviluppare un cancro. Si tratta di neoplasie di media oncogenicità, che raramente portano a un'oncologia. Tuttavia, la comparsa di condilomi piatti, che si trovano a filo della superficie mucosa circostante, rappresenta già un rischio concreto di una malattia mortale.
I condilomi piatti sono un fenomeno più raro, che si riscontra principalmente nelle donne, nella vagina e nella cervice. I medici attribuiscono la comparsa di queste neoplasie a ceppi altamente oncogeni del virus, tra cui l'HPV-18.
La comparsa di condilomi sui genitali di donne e uomini non è ancora indicativa di cancro. E anche una predisposizione all'oncologia viene rivelata in laboratorio, quando viene determinato il tipo di virus. Ad esempio, la rilevazione di HPV di tipo 6, 43 o 11 non desta particolari preoccupazioni al medico per la salute del paziente, sebbene suggerisca di rimuovere le escrescenze sulla mucosa per ogni evenienza. Un altro discorso vale se l'analisi rivela la presenza di HPV di tipo 18.
Cosa c'è di così pericoloso nell'HPV-18? Abbiamo già detto che questo tipo di papillomavirus umano è classificato come altamente oncogeno. Inoltre, è un'infezione piuttosto comune che può rimanere latente nell'organismo per lungo tempo, distruggendo le cellule sane, modificandone il patrimonio genetico e spingendole a riprodursi in modo incontrollato.
Secondo diversi dati, dal 70 al 90% degli abitanti del pianeta è portatore di vari tipi di infezione da papillomavirus. Tra le donne a cui è stato diagnosticato un tumore all'utero, 2/3 erano portatrici dei virus di tipo 18 e 16, il che indica che questi tipi di HPV sono i più pericolosi.
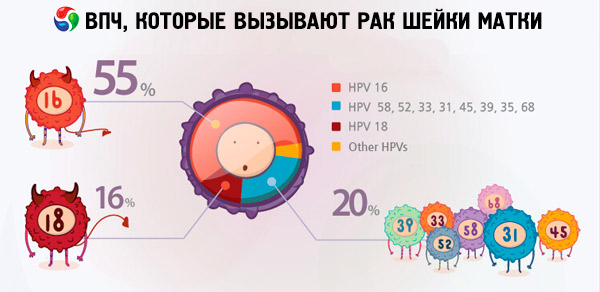
Sono i tipi di HPV 18 e 16 a causare spesso lo sviluppo di tumori cancerosi, in concomitanza con patologie che non causano tali complicazioni nelle persone non affette dal virus. Ad esempio, l'erosione o la displasia della cervice uterina possono inaspettatamente evolvere in cancro cervicale proprio a causa dei tipi di HPV 16 e 18. Le donne a cui non è stata diagnosticata una forma altamente oncogenica di papillomavirus possono convivere con queste patologie per molti anni senza particolari rischi per la vita.
Ma che tipo di parassiti sono questi che non solo vivono a spese degli esseri umani, ma li uccidono gradualmente? Cerchiamo di analizzare il papilloma virus da un punto di vista biologico.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Complicazioni e conseguenze
Il papilloma virus umano è una delle infezioni urogenitali più comuni. Tuttavia, finché la malattia non presenta sintomi esterni, è impossibile diagnosticarla senza esami specifici. È impossibile affermare che sia grave, perché finché non si manifestano sintomi, è troppo presto per trarre conclusioni sulle possibili conseguenze. Esiste la possibilità che la malattia non si manifesti affatto, il che significa che il suo trattamento sarà inutile, poiché anche i papillomi che compaiono sul corpo e sulle mucose possono scomparire senza lasciare traccia dopo un po' di tempo.
Leggi anche:
Diagnostica
Quando i sintomi sono già comparsi e il paziente consulta un medico per questi o in relazione ad altri problemi, un ginecologo o un urologo presterà sicuramente attenzione alla comparsa di escrescenze in luoghi insoliti come i genitali e l'ano durante un esame fisico. Se tali neoplasie compaiono nella bocca (laringe e corde vocali), la loro presenza potrebbe interessare anche un terapista o un otorinolaringoiatra.
Nella visita femminile, il sospetto di papilloma virus può affievolirsi in presenza di erosione cervicale (soprattutto se non trattata da tempo), processi iperplastici all'ingresso del canale cervicale e formazioni cistiche in fase di rapido aumento di dimensioni. Negli uomini, un urologo o un andrologo presterà attenzione alla comparsa di macchie e placche nella zona della testa e del corpo del pene del paziente.
Un esame obiettivo dell'area interessata permette di sospettare (con sufficiente accuratezza) un'infezione da papillomavirus. Tuttavia, allo stesso tempo, il medico non può determinare a occhio nudo quale ceppo del virus abbia causato la comparsa di specifici sintomi esterni. Di solito, con l'HPV di tipo 18 o 16, si formano condilomi piatti sulla mucosa, ma nella maggior parte dei casi vengono rilevati contemporaneamente diversi ceppi del virus in un paziente, il che significa che sulla mucosa possono comparire anche condilomi appuntiti (singoli o multipli) e verruche anogenitali.
In tali condizioni, è molto difficile determinare i tipi di virus che hanno contratto un determinato paziente. Ma è necessario farlo, perché oltre ai ceppi sicuri a bassa oncogenicità, è possibile rilevare anche ceppi con oncogenicità media o elevata, che possono trasformare una neoplasia innocua in un tumore maligno.
La diagnosi dell'HPV non si limita all'esame esterno. Per rilevare il virus nell'organismo e determinarne il tipo, si procede come segue:
- Studio dei tessuti della mucosa degli organi genitali interni mediante uno speciale microscopio (colposcopia). Questo metodo consente di esaminare attentamente le lesioni e di identificare non solo i condilomi appuntiti (solitamente visibili a occhio nudo), ma anche quelli piatti. Utilizzando la colposcopia, i medici possono studiare attentamente i tessuti con processi displastici e la loro reazione a reagenti specifici (test di Schiller): soluzione di Lugol o aceto (soluzione acquosa al 3%). In presenza di cellule maligne, l'area interessata assume una colorazione biancastra.
- Microscopia a striscio (esame citologico di biomateriale prelevato dalla superficie della mucosa vaginale, del canale cervicale o dell'uretra). La citologia in caso di infezione da papillomavirus non gioca un ruolo decisivo nella diagnosi della malattia. Tuttavia, consente di identificare cellule modificate (coilociti e discheratociti) e di valutare il grado di sviluppo del processo maligno in base al loro numero.
- L'esame istologico è anch'esso una microscopia tissutale, ma il biomateriale non è più muco, bensì un piccolo frammento dell'epidermide interessata e dei tessuti più profondi prelevato durante una visita ginecologica o urologica (biopsia). Tale analisi viene eseguita se la citologia mostra un risultato dubbio o positivo. Questo è il metodo più accurato per la diagnosi di malattie oncologiche.
- Esame del sangue per la ricerca di anticorpi. Questo test è indicativo anche in assenza di manifestazioni esterne di un'infezione virale, ma il virus è già entrato nel corpo umano e può circolare per via ematogena (attraverso il sangue). Il test consente di identificare il papillomavirus umano, ma non può determinare direttamente il grado di infezione (indicatori quantitativi dei virioni) e il tipo di virus con una precisione del 100%.
- PAP test. Questo test è rilevante non solo per le donne con sospetto cancro cervicale, ma anche per rilevare l'HPV 18 negli uomini. Come i focolai di displasia, le neoplasie sul pene vengono lubrificate con una soluzione al 3% di acido acetico. Un test positivo per l'HPV 18 indicherà la corretta rete vascolare nell'area di applicazione del reagente.
- Test HPV Digene o metodo di cattura ibrido. Una tecnica innovativa che permette di differenziare i ceppi altamente oncogeni del papilloma virus da quelli a bassa oncogenicità. Vengono eseguiti due test. Uno (395) identifica i tipi di HPV a bassa oncogenicità, e l'altro (394) identifica i tipi di HPV ad alta oncogenicità, inclusi HPV 18 e 16.
Solitamente questo studio viene eseguito in combinazione con un'analisi citologica dello striscio.
- L'analisi PCR (reazione a catena della polimerasi, test PCR) non è un metodo nuovo, ma ampiamente collaudato, per rilevare tipi altamente oncogeni di papillomavirus umano (HPV 18, 16, 31, 33, 56, ecc.), consentendo di individuare malattie pericolose già in fase iniziale. Come biomateriale viene utilizzato uno striscio di mucosa, più raramente sangue o urina.
Oggi, il test PCR è l'analisi più diffusa e accurata che consente di isolare il DNA del virus. Determina non solo il tipo e la specie del virus, ma anche la sua quantità.
La struttura del test PCR distingue tra:
- PCR HPV 16 e 18 qualitativa (determinazione dei ceppi altamente oncogeni del virus)
- HPV PCR con genotipizzazione (determinazione del genotipo del virus, necessaria per un trattamento efficace, tenendo conto della resistenza del ceppo identificato ai farmaci),
- HPV 18 PCR quantitativa (determinazione del grado di infezione o del numero di virioni) e alcune altre opzioni di ricerca, comprese quelle combinate.
Una ricerca di tipo qualitativo consente di determinare solo la presenza di un certo ceppo del virus nell'organismo. La decodifica dei risultati per l'HPV 18 o un altro tipo di virus conterrà una delle seguenti parole: "positivo" o "negativo". Ad esempio, HPV 16 18 positivo (+), se sono stati rilevati frammenti del DNA del virus nel biomateriale, o HPV 16 18 negativo (-), se non ne sono stati rilevati.
Per determinare la gravità della situazione nell'identificazione di ceppi virali altamente oncogeni, è necessario condurre un'ulteriore analisi quantitativa. In questo caso, tutto dipenderà dall'immunità del soggetto (sia generale che locale). Più debole è il sistema immunitario, maggiore sarà il numero di virioni rilevati nel biomateriale.
L'analizzatore durante il test PCR consente di rilevare più di 0,3 copie di DNA dell'HPV per ml, il che è considerato la norma per l'HPV 18, poiché un numero inferiore di copie non ha più significato clinico e non è in grado di causare patologie gravi.
Il rilevamento di una quantità minima di DNA del papilloma virus indica di per sé una buona immunità. Ma è anche possibile che l'infezione si sia verificata di recente (in questo caso, il risultato della PCR sarà considerato dubbio), quindi dopo un po' di tempo, su consiglio del medico, vale la pena ripetere il test.
Per quanto riguarda il cancro cervicale, i tipi di infezione da papillomavirus più comuni riscontrati nei risultati delle ricerche sono il 16 e il 18. Qual è la differenza tra HPV 16 e HPV 18, dato che entrambi i tipi di virus sono considerati altamente oncogeni e sono considerati responsabili dello sviluppo del cancro cervicale? Va detto che il grado di oncogenicità di questi ceppi del virus non è lo stesso. Secondo alcune fonti online, l'HPV 16 è considerato il più pericoloso, essendo responsabile del 50% dei casi di cancro rilevati, mentre l'HPV 18 è responsabile di questa pericolosa malattia solo nel 10% dei casi.
Tuttavia, scienziati stranieri, dopo aver condotto numerosi studi, sono giunti alla conclusione che il responsabile dello sviluppo di adenocarcinomi invasivi (ed è questo tipo di cancro cervicale che i medici rilevano nella maggior parte dei pazienti) nella maggior parte dei casi rimane l'HPV-18 e, nei casi in cui vengono rilevati entrambi i ceppi del virus, il 18° contribuisce alla rapida progressione della malattia. Nel caso dei tipi non invasivi di cancro ghiandolare, che colpiscono non solo l'apparato riproduttivo, ma anche altri organi, il ruolo principale spetta all'HPV-16.
La comparsa di processi displastici precoci nell'utero durante gli studi è stata osservata in alcuni casi anche prima dell'introduzione del genoma dell'HPV 16 nella cellula, il che indica che l'integrazione di questo tipo di virus nelle cellule di un organismo vivente non è una condizione necessaria per lo sviluppo della malattia. Il processo patologico inizia ancor prima della comparsa dei primi segni.
Ma lo sviluppo di una grave displasia cervicale di grado 3, che spesso evolve in adenocarcinoma invasivo, implica nella maggior parte dei casi l'integrazione dell'HPV 18 e di altri tipi di infezione da papillomavirus, causando processi patologici nell'utero (HPV 31, 33, 52b, 58 altamente oncogeni e HPV 6 e 11 a bassa oncogenicità), all'interno della cellula. Ciò è necessario per trasferire le informazioni genetiche, informazioni che successivamente ne modificheranno le proprietà e la trasformeranno in un tumore canceroso.
Ma anche l'introduzione di un virus altamente oncogeno in una cellula non causa sempre il cancro. Solo 1 donna su 100 con displasia riceve successivamente una diagnosi di cancro cervicale. Tutto dipende dalla durata della presenza del virus nell'organismo e dalla sua capacità di esprimere i geni cancerogeni E6 ed E7 (la loro introduzione nel genoma della cellula ospite e il trasferimento di informazioni che causano mutazioni), dall'attivazione dei meccanismi di trasformazione dell'ormone sessuale femminile estradiolo in 16α-OH-sterone, dalla presenza o assenza di danni mutazionali multipli ai cromosomi di una cellula vivente. Pertanto, le malattie oncologiche sullo sfondo dell'infezione da papillomavirus si sviluppano solo con l'interazione simultanea di diversi fattori che creano un terreno fertile per l'avvio del processo di degenerazione maligna delle cellule.
Prevenzione HPV tipo 18
L'infezione da palillomavirus è un problema che riguarda moltissime persone. Questo è confermato da risorse online pertinenti, dove coloro a cui è stata diagnosticata una forma altamente oncogenica del virus condividono i loro problemi e chiedono consigli su come comportarsi e su come combattere questo piccolo parassita che può causare una terribile malattia.
Non meno preoccupate sono le persone che hanno portatori del virus in famiglia o tra gli amici intimi. I loro post trasmettono preoccupazione per la vita dei loro cari, ma allo stesso tempo sono preoccupate per la loro salute, consapevoli che il virus è piuttosto contagioso. E sebbene la principale via di trasmissione del virus sia considerata quella sessuale (soprattutto in presenza di manifestazioni esterne), il che significa che il pericolo riguarda principalmente i partner sessuali, le persone sanno che i virioni dell'HPV possono essere presenti anche nel sangue o in altri fluidi e secrezioni fisiologiche del paziente. Questo è ciò che spaventa molti, costringendoli a limitare le comunicazioni con il portatore del virus.
In effetti, il rischio di trasmissione dell'infezione per contatto è minimo. Non ci sono prove precise che la via di trasmissione domestica sia rilevante in questo caso, quindi i medici non la prendono affatto in considerazione. Durante il bacio, il virus può essere trasmesso solo se uno dei partner presenta neoplasie da papillomavirus in gola, ma anche in questo caso la trasmissione avviene solitamente tramite sesso orale. In altre parole, tutto si riduce al contatto sessuale: orale, vaginale e rettale, che può depositare il virus nel retto.
E ancora una volta, la presenza del virus nell'organismo non è un indicatore che una persona diventerà in seguito cliente di una clinica oncologica. Vale la pena ricordare che tra le donne con HPV 16 o 18, solo l'1% sviluppa il cancro cervicale, quindi non bisogna preoccuparsi troppo di contrarre il virus e porre fine alla propria vita in anticipo. Depressione e preoccupazioni inutili non possono che peggiorare la situazione.
È molto più logico visitare regolarmente un ginecologo o un dermatologo, sottoporsi al ciclo di cure da loro prescritto e in futuro essere più selettivi nella scelta del partner sessuale.
Quali misure preventive possono essere raccomandate a coloro a cui non è stata diagnosticata un'infezione da papillomavirus, in modo che non venga rilevata in futuro:
- Una volta all'anno, o meglio ancora ogni sei mesi, è necessario sottoporsi a una visita ginecologica (donne) o urologo/andrologo (uomini), anche in assenza di sintomi della malattia. Tale visita è particolarmente importante per coloro che hanno avuto casi di cancro in famiglia, il che indica una predisposizione.
- Raccomandiamo di essere più attenti nella scelta del partner sessuale. Che sia uno solo, ma affidabile e che non si sottragga alle tentazioni, piuttosto che molti partner dubbi. È importante ricordare che una persona potrebbe non sospettare nemmeno la propria malattia, ma essere già una fonte di pericolo, essendo portatrice del virus. Ad esempio, le donne non riescono a visualizzare le condizioni della mucosa degli organi genitali interni, il che significa che anche la comparsa di condilomi interni può passare inosservata a lungo. E un uomo, anche in assenza di manifestazioni esterne, dovrebbe comprendere che per un partner con un sistema immunitario indebolito, rappresenta comunque un fattore di rischio per l'infezione, poiché anche un solo virione è in grado di riprodurre successivamente un numero enorme di cloni.
- Se uno dei partner sessuali è affetto da HPV 18 o 16, ma durante la fase di esacerbazione dell'infezione, dovrebbe limitare i contatti sessuali fino alla scomparsa dei segni della malattia. In futuro, si raccomanda di utilizzare un mezzo di protezione affidabile contro diverse infezioni come il preservativo. Resta da capire se il preservativo possa ritardare completamente la diffusione dell'infezione, ma il rischio di infezione è molto più basso, il che è altrettanto importante.
- Anche l'igiene intima prima e dopo i rapporti sessuali è considerata una misura preventiva contro le infezioni. E questo vale non solo per i virus, ma anche per le infezioni non meno pericolose che causano malattie sessualmente trasmissibili.
- Un sistema immunitario forte è la condizione fondamentale per la salute dell'organismo, poiché il nostro sistema immunitario, se funziona correttamente, può proteggerci da diverse patologie. E anche se i tipi di papillomavirus altamente oncogeni riescono a penetrare in profondità nei tessuti corporei, il sistema immunitario non permetterà loro di moltiplicarsi e innescare processi patologici. Qualsiasi infezione può essere attiva nell'organismo solo in presenza di un sistema immunitario compromesso. Ciò significa che dobbiamo prima di tutto prenderci cura della salute del sistema immunitario.
Una corretta alimentazione, uno stile di vita sano e attivo, l'abbandono delle cattive abitudini, procedure di rafforzamento, il trattamento tempestivo di qualsiasi malattia per evitare che diventi cronica, il che influisce gravemente sul sistema immunitario: questa è la chiave per una forte immunità e la prevenzione delle malattie virali di qualsiasi eziologia.
- Poiché lo stress è considerato un fattore che indebolisce le difese dell'organismo, è necessario imparare a reagire correttamente alle situazioni stressanti. Se una persona non riesce a gestire da sola i propri sentimenti ed emozioni, non è mai una vergogna chiedere aiuto a uno specialista: uno psicologo, una pratica da tempo praticata all'estero, ma non ancora di moda da noi.
- La vaccinazione è uno dei metodi più efficaci per prevenire numerose infezioni. Oggigiorno sono stati sviluppati numerosi vaccini per diverse malattie, e l'infezione da papillomavirus non fa eccezione. E se in precedenza il vaccino agiva principalmente contro i tipi di HPV 6 e 11, oggi esistono già diversi vaccini in grado di prevenire l'infezione da HPV 16 e 18, altamente oncogeni.
Parliamo più in dettaglio della vaccinazione, che non va intesa come una misura terapeutica, ma come una misura preventiva contro le infezioni virali. All'estero, questa pratica è già ampiamente diffusa. Ad esempio, in Finlandia, la vaccinazione contro l'HPV è considerata obbligatoria per tutte le ragazze che compiono 10 anni.
Nel nostro Paese, la vaccinazione è volontaria. I medici possono offrire solo questa misura preventiva e la persona stessa decide se può permettersi di acquistare il vaccino, il cui costo parte da 750 grivne e supera i 1000 grammi.
Oggi, i medici offrono ai nostri connazionali principalmente due tipi di vaccini in grado di prevenire l'infezione dai principali tipi di papillomavirus, responsabili della comparsa di neoplasie sulla mucosa genitale (6, 11, 16 e 18). Si tratta del vaccino "Gardasil" e del suo analogo più economico "Cervarix".
Il ciclo di vaccinazione preventiva consiste in 3 iniezioni. L'intervallo tra la prima e la seconda dose è di 1 mese. La terza iniezione viene somministrata sei mesi dopo la prima. La procedura dura circa un'ora, durante la quale i medici somministrano l'iniezione e osservano la reazione del paziente. La vaccinazione dei minori di 18 anni viene effettuata solo in presenza dei genitori. Dopo il ciclo completo di vaccinazione, il paziente rimane protetto per 3-6 anni, indipendentemente dall'età.
Le aziende produttrici di vaccini raccomandano di iniziare la vaccinazione all'età di 9-10 anni, come indicato nelle istruzioni per l'uso dei farmaci. Tuttavia, i medici ritengono che tale misura sia applicabile a tutte le ragazze, le giovani donne e le donne di età compresa tra 9 e 26 anni, nonché ai ragazzi di età compresa tra 9 e 15-17 anni. Se lo desiderano, anche gli uomini attenti alla propria salute possono sottoporsi alla vaccinazione in giovane età (vaccino Gardasil). L'efficacia di entrambi i vaccini è di circa il 99%.
Va detto che se l'infezione è già presente nell'organismo, la vaccinazione non sarà di alcuna utilità, poiché non influenza il decorso della malattia. Il trattamento di un'infezione virale deve essere effettuato con altri farmaci destinati a questo scopo. E la vaccinazione è un'efficace misura preventiva.
Ma questa misura ha i suoi svantaggi. Gli adolescenti vaccinati iniziano a sentirsi invulnerabili, trascurano le misure contraccettive di base (stiamo parlando dei preservativi), non pensano molto alla salute del proprio partner sessuale, "collezionano" partner sessuali, ecc., credendo di non essere in pericolo. Col tempo, tale comportamento può diventare un'abitudine, ma il vaccino ha una durata d'azione limitata e i medici di solito danno una garanzia del 99% per 3 anni. Inoltre, questo comportamento sessuale indiscriminato può portare all'infezione da papillomavirus.
Previsione
La prognosi delle malattie causate dall'infezione da papillomavirus dipende da molti fattori, tra cui i principali sono la predisposizione ereditaria e il background ormonale. Questo è particolarmente rilevante per le donne che presentano una sintesi alterata dell'ormone femminile estrogeno e il suo metabolismo. Prima viene rilevata l'infezione, più facile è prevenire le conseguenze spiacevoli e pericolose della sua riproduzione.
Ma anche se il paziente ha già sviluppato sintomi esterni della malattia, questo non è motivo di panico. In primo luogo, in assenza di infezione da HIV, la malattia regredisce anche senza l'assunzione di immunomodulatori, soprattutto se i condilomi e le verruche anogenitali vengono trattati in anticipo. La prognosi peggiore riguarda le persone con immunodeficienza, perché il loro organismo non è semplicemente in grado di combattere l'infezione, quindi qualsiasi malattia infettiva in questi pazienti progredisce con complicazioni.
In secondo luogo, la comparsa di condilomi o lo sviluppo di processi displastici nell'utero di per sé non sono indicativi di oncologia. Di solito, passano almeno 5 anni prima che una neoplasia benigna si trasformi in maligna. Durante questo periodo, è possibile sottoporsi con successo a più cicli di trattamento, il che può prevenire tali pericolose conseguenze.
Un altro discorso vale se una donna non consulta un medico per 5-10 anni dopo aver contratto l'infezione da papillomavirus e la malattia progredisce. Ma c'è un punto: il rischio di cancro cervicale è spesso sopravvalutato. Se la malattia viene diagnosticata al primo stadio, il tasso di sopravvivenza in questo caso è del 90-92%, significativamente più alto rispetto a molti altri tumori. Tuttavia, al terzo stadio, la probabilità di successo del trattamento è già ridotta di tre volte.
Va detto che le donne (per non parlare degli uomini) hanno il tempo di prevenire le possibili complicazioni dell'HPV-18. Il processo non si sviluppa rapidamente, il che significa che c'è sempre la possibilità di fermarlo prima che si manifestino le conseguenze più gravi. E sebbene sia molto problematico eliminare il virus dall'organismo, esiste sempre un modo per minimizzarne l'impatto negativo.
Un po' di storia
Fino alla fine del XIX secolo, l'umanità era allo sbando. Le persone si ammalavano e morivano, ma i medici non riuscivano a capire cosa causasse l'aumento di nuove malattie, incurabili con i farmaci disponibili all'epoca. Alcune persone morivano di influenza, mentre sul corpo di altri comparivano strane escrescenze appuntite. E i medici non riuscivano a spiegare la causa di queste patologie, perché gli studi di laboratorio dell'epoca non erano in grado di identificare l'agente patogeno.
E un agente patogeno così sfuggente si rivelò essere un virus. Questo termine fu usato per descrivere particelle microscopiche, le cui dimensioni risultarono cento volte inferiori a quelle di una cellula batterica. Furono scoperti dallo scienziato russo Dmitrij Iosifovič Ivanovskij nel 1892, sebbene il nome della nuova forma di vita fu dato un po' più tardi.
Da allora, iniziarono a manifestarsi attivamente sviluppi scientifici che nel XX secolo erano già noti come virologia. Fu durante questo secolo che furono scoperti molti virus, che si rivelarono essere gli agenti causali della febbre gialla, del vaiolo, della poliomielite, delle infezioni virali respiratorie acute e dell'influenza, dell'infezione da HIV, del cancro, ecc.
Va detto che l'umanità ha scoperto l'infezione da papillomavirus ben oltre il XIX secolo. Citazioni di condilomi e verruche si trovano nelle opere degli antichi medici greci (I secolo a.C.). Si notava anche che la malattia si trasmetteva per via sessuale. Tuttavia, l'agente eziologico dei condilomi non fu individuato prima di due decenni.
Solo a metà del XX secolo si scoprì che la causa delle escrescenze verrucose sulla pelle e sulle mucose era un virus, quando queste particelle microscopiche furono isolate dalle verruche e, successivamente, dai papillomi che si formavano sulle mucose dei genitali. Ma il papilloma virus fu isolato per la prima volta nel 1933 grazie al virologo americano Richard Shope.
L'ulteriore sviluppo della virologia come scienza ha dimostrato che non esiste un solo tipo di HPV, ma diversi tipi. Si chiamano HPV 6, HPV 18, HPV 35, HPV 69, ecc. Alcuni tipi, una volta penetrati nel corpo umano, attecchiscono, ma non si manifestano in alcun modo. Quasi tutti ne siamo portatori, ma non sospettiamo di esserne portatori. Altri tipi possono essere definiti non solo parassiti, ma nemici dell'uomo, poiché sono in grado di causare le malattie più pericolose.

