Esperto medico dell'articolo
Nuove pubblicazioni
Blefarocongiuntivite
Ultima recensione: 29.06.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
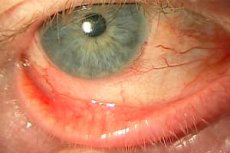
La blefarocongiuntivite è una malattia infiammatoria oculare, la cui essenza è l'infiammazione della mucosa oculare (congiuntiva) e delle palpebre. I sintomi tipici sono dolore, infiammazione, bruciore e secchezza oculare. La malattia può avere un'eziologia diversa, ma la patogenesi si basa sul processo infiammatorio. Il pericolo di questa malattia è che può tendere alla progressione e al rapido sviluppo di complicanze. Molto spesso, sullo sfondo dell'infiammazione, si sviluppa un processo infettivo, che successivamente porta alla formazione di pus nell'occhio e allo sviluppo di patologie correlate.
Epidemiologia
Statisticamente, il processo infiammatorio nella regione oculare è quasi sempre accompagnato da infezione. Studi batteriologici condotti da diversi autori-ricercatori con la partecipazione di pazienti con blefarocongiuntivite hanno permesso di stabilire la seguente struttura eziologica della patologia: nei pazienti prevalgono associazioni rappresentate da 2 e 3 tipi di microrganismi (46%). Di questi: S. aureus + E. coli - 12%; S. aureus + C. albicans - 8%; S. aureus + S. pneumoniae - 8%; S. aureus + S. pneumoniae - 8%. aureus + S. pneumoniae S. pyogenes - 8%; S. aureus + S. pyogenes + Streptococcus spp. - 8%; S. aureus + Streptococcus spp. + Bacteroides spp. - Nel gruppo di pazienti con patologie oculari gravi e blefarocongiuntivite complicata, prevalgono associazioni rappresentate da 4 e 5 tipi di microrganismi (55%). Di queste: S. Aureus + E. Coli + Peptostreptococcus spp + Monococcus spp - 16,5%; S. Aureus + C. Albicans + E. Coli + S. epidermidis - S. Aureus + C. Albicans + E. Coli + S. Epidermidis - 16,5%; S. Aureus + E. Coli + Klebsiella pneumonia + C. Albicans + Enterococcus spp - 11%; S. Aureus + S. epidermidis + H. influenzae + S. pyogenes + E. Coli - 11%.
Analizzando gli indicatori di età, abbiamo scoperto che nel 30-35% dei casi la blefarocongiuntivite si osserva nei bambini del primo anno di vita, nel 25-30% dei casi nei bambini da 1 a 12 anni. Nelle persone dai 12 ai 35 anni, la presenza di pus negli occhi è molto meno frequente: non più del 5% dei casi registrati di patologia. Il restante 35-40% si verifica in persone di età superiore ai 35 anni. Dopo aver analizzato i fattori eziologici alla base dello sviluppo della blefarocongiuntivite, siamo giunti alla conclusione che la causa dello sviluppo di questa patologia nel 95% dei casi è un processo infiammatorio complicato da infezione batterica.
Le cause blefarocongiuntivite
Le cause possono essere molteplici: lo sviluppo di infiammazioni, infezioni (batteriche, virali). Alcuni tipi di blefarocongiuntivite si sviluppano in concomitanza con reazioni allergiche o infezioni fungine. La causa della blefarocongiuntivite può essere uno spasmo, un'intossicazione, nonché una compromissione dei processi metabolici e della circolazione sanguigna locale, sia a livello delle mucose oculari che a livello della retina e del cervello. La blefarocongiuntivite può essere conseguenza di una malattia somatica generale o di una malattia infettiva. Spesso si sviluppa in seguito a raffreddore, ipotermia, dopo un intervento chirurgico, soprattutto a livello oculare o cerebrale.
Fattori di rischio
Diverse categorie di persone rientrano nel gruppo a rischio. Innanzitutto, si tratta di persone con una storia di malattie oculari croniche, meno frequentemente acute. Traumi e interventi chirurgici di vario tipo, soprattutto se accompagnati da una compromissione dell'integrità dell'occhio, hanno un impatto negativo. Patologie concomitanti, in particolare vari disturbi metabolici come aterosclerosi, diabete mellito, anoressia e obesità, possono essere considerate fattori di rischio. Lo sviluppo di patologie degli organi della vista può portare a una compromissione del metabolismo di carboidrati, proteine e grassi, nonché a una carenza o un eccesso di vitamine e minerali. Particolarmente importanti per il sistema sensoriale visivo sono le vitamine del gruppo B, la vitamina K, la vitamina A ed E, nonché minerali come zolfo, zinco, rame e ferro.
I fattori di rischio includono vari focolai di infezione nell'organismo, infezioni virali persistenti e alterazioni della microflora. Sono noti casi di blefarocongiuntivite in presenza di parassiti, in particolare acari della pelle (Demodex). Ciò è associato a un elevato rischio di penetrazione di questi microrganismi nell'occhio. Di conseguenza, al contatto con gli agenti patogeni, si sviluppa un processo infiammatorio e infettivo, spesso accompagnato dalla formazione di pus. Anche le lenti a contatto possono essere considerate un fattore di rischio, poiché il contatto tra la mucosa oculare e la lente crea un ambiente privo di ossigeno. In questo ambiente si creano le condizioni ottimali per la riproduzione di microrganismi (anaerobi), che possono causare infiammazione e formazione di pus.
Anche le patologie generali concomitanti possono essere considerate fattori di rischio. Influiscono negativamente soprattutto le patologie in cui si assumono antibiotici, farmaci antivirali o antinfiammatori. Ciò è dovuto al fatto che questi farmaci interrompono l'immunità locale, compromettendo la resistenza delle mucose alla colonizzazione, con conseguente aumento del rischio di contaminazione dell'occhio da parte di agenti patogeni.
La blefarocongiuntivite viene spesso diagnosticata nei neonati, nei bambini del primo anno di vita, soprattutto nei nati prematuri o con basso peso corporeo. Ciò è dovuto al fatto che nei bambini di questa età la microflora non è ancora completamente formata e l'occhio si trova nella fase di adattamento a nuove condizioni. Di conseguenza, i fattori ambientali hanno un effetto dannoso sia sull'occhio stesso che sulla sua mucosa. I potenziali fattori di rischio, sullo sfondo dei quali può svilupparsi un processo patologico del sistema visivo, includono il superlavoro, la violazione dell'igiene visiva e l'aumento dell'affaticamento oculare.
Il rischio aumenta anche se la persona subisce cambiamenti legati all'età, se il quadro biochimico e ormonale è alterato e se l'immunità diminuisce.
Patogenesi
La patogenesi si basa principalmente sul processo infiammatorio della mucosa oculare (congiuntiva) e della palpebra. La patogenesi è in gran parte determinata dalla causa e dai fattori scatenanti che innescano il processo infiammatorio stesso. Gradualmente, può verificarsi un'infezione batterica, poiché raramente si osserva un processo asettico (non infiammatorio) nell'organismo. Gradualmente, può comparire pus, spesso visto come segno di infezione batterica. Tutto ciò porta a un'ulteriore alterazione della microflora, alla riduzione dei meccanismi di difesa e di compensazione e all'alterazione del quadro ormonale.
Il processo infiammatorio si sviluppa in modo standard: leucociti, linfociti e neutrofili raggiungono il focolaio dell'infezione. Tutte queste cellule producono attivamente fattori infiammatori. Producono anche mediatori, interleuchine, citochine e altri mediatori che attivano rapidamente l'immunità locale, sviluppando diverse reazioni compensatorie e protettive. Sono spesso accompagnate da bruciore e lacrimazione.
Sintomi blefarocongiuntivite
I sintomi dipendono dalla natura del decorso della patologia. Pertanto, i sintomi della blefarocongiuntivite possono essere sia acuti che cronici. In primo luogo, si manifestano segni di alterazioni delle mucose, che si manifestano sotto forma di friabilità e arrossamento. In questo contesto, si sviluppano dolore, bruciore e secchezza oculare. Gradualmente, i sintomi si intensificano, si manifesta lacrimazione e, a volte, abbondante secrezione purulenta. In secondo luogo, le capacità funzionali dell'occhio sono significativamente compromesse. In particolare, si manifestano segni di affaticamento, la vista può essere compromessa e compare fotofobia.
I primi segni di blefarocongiuntivite sono lamentele di una sensazione di ostruzione nell'occhio, prurito, bruciore, lacrimazione, dolore, aumento dell'affaticamento e lacrimazione. Tutti questi sintomi tendono ad aumentare significativamente verso sera. Spesso, sulla superficie dell'occhio o sulla palpebra, si forma una pellicola attraverso la quale è impossibile vedere l'immagine nitidamente. Sembra che l'occhio sia coperto da un velo bianco. L'acuità visiva diminuisce, tutte le sagome vengono percepite sfocate.
Il primo segno può essere la comparsa di pus, con cui inizia tutta la sintomatologia principale della patologia. Particolarmente evidente è la formazione di pus al mattino. Ciò è dovuto al fatto che di notte l'apparato lacrimale non è attivo e il pus non viene lavato via dalle lacrime. Di conseguenza, al mattino si manifesta un intenso accumulo. È importante tenere presente che il pus si accumula direttamente sulla superficie della mucosa, sotto la palpebra, alimentando l'infiammazione della mucosa stessa e della palpebra. Durante questo periodo, di solito è piuttosto difficile aprire l'occhio, perché le palpebre sono incollate e spesso si sviluppa un edema.
Blefarocongiuntivite nei bambini
Una delle malattie più comuni nei bambini è la blefarocongiuntivite, dovuta a una serie di fattori. Pertanto, nei neonati e nei bambini del primo anno di vita, la patologia si osserva più spesso e si manifesta in modo più grave. Ciò è dovuto all'immaturità dell'occhio e alla sua impreparazione funzionale al funzionamento attivo, nonché alla resistenza ai fattori infettivi. Nei bambini in età prescolare, la patologia è associata principalmente a un elevato livello di attività e al mancato rispetto delle norme igienico-sanitarie. Pertanto, i bambini di questa età sono caratterizzati da curiosità, forte desiderio di imparare e studiare tutto ciò che è nuovo. I bambini giocano spesso nella sabbiera, per terra, si sporcano le mani in faccia e gli occhi. L'ingresso di corpi estranei, contaminanti, può causare una reazione corrispondente, che è accompagnata dallo sviluppo di processi infiammatori e infettivi.
Nei bambini in età scolare, la blefarocongiuntivite è principalmente associata a un crescente affaticamento oculare e all'adattamento dell'occhio a carichi nuovi e intensi. Pertanto, l'attività principale del bambino diventa educativa e non ludica. Ciò è associato a un aumento del carico sul sistema visivo, al suo sovraccarico e a un maggiore adattamento.
Durante l'adolescenza, i bambini soffrono spesso di blefarocongiuntivite, che si sviluppa in un contesto di aumentata sensibilizzazione dell'organismo, in concomitanza con frequenti malattie infettive e somatiche. Durante questo periodo, i bambini, di norma, presentano ridotte capacità adattative dell'organismo, stato immunitario, microflora e alterazioni ormonali. Anche negli adolescenti si osservano spesso reazioni allergiche e autoimmuni, con aumento della sensibilizzazione.
I primi sintomi allarmanti che indicano lo sviluppo di blefarocongiuntivite nei bambini possono essere dolore agli occhi, bruciore, aumento della lacrimazione, aumento dell'affaticamento.
L'automedicazione non dovrebbe mai essere praticata, poiché può alterare in modo significativo l'omeostasi dell'intero sistema visivo e causare gravi complicazioni.
Forme
A seconda dei criteri di classificazione, esistono diversi tipi di blefarocongiuntivite. Pertanto, in base alla natura della manifestazione della malattia, si distinguono blefarocongiuntivite acuta e cronica. Nella forma acuta si sviluppa un grave deficit visivo, i sintomi peggiorano rapidamente, con dolore, bruciore e aumento della lacrimazione. La blefarocongiuntivite cronica è caratterizzata da segni come latenza, decorso latente e graduale peggioramento dei sintomi. A seconda del fattore eziologico che ha provocato lo sviluppo della patologia, si può distinguere blefarocongiuntivite allergica, demodettica, virale, erpetica, meibomiana e purulenta.
Blefarocongiuntivite acuta.
Si tratta di un'infiammazione che colpisce le palpebre e la congiuntiva dell'occhio, causando arrossamento, prurito, gonfiore e talvolta secrezione di muco o pus dall'occhio. Questa condizione può essere causata da una varietà di fattori, tra cui infezioni batteriche e virali, reazioni allergiche o esposizione a irritanti esterni.
I segni e i sintomi caratteristici della blefarocongiuntivite acuta includono:
- Arrossamento e gonfiore delle palpebre e della congiuntiva. La congiuntiva è la membrana trasparente che ricopre la sclera dell'occhio e l'interno delle palpebre. L'infiammazione la rende rossa e gonfia.
- Prurito e bruciore. Sensazioni comuni che possono essere piuttosto irritanti.
- Secrezione oculare, che può essere mucosa o purulenta a seconda della causa dell'infiammazione. Al mattino, le palpebre possono risultare appiccicose a causa dell'essiccazione delle secrezioni durante il sonno.
- Sensazione di corpo estraneo nell'occhio e aumento della produzione di lacrime.
- Si può anche verificare sensibilità alla luce, o fotofobia, soprattutto se l'infiammazione è grave.
Il trattamento della blefarocongiuntivite acuta dipende dalla causa. Le infezioni batteriche possono richiedere antibiotici sotto forma di colliri o pomate oftalmiche. Le infezioni virali, come l'herpes virus, possono essere trattate con farmaci antivirali. Le reazioni allergiche sono spesso controllate con antistaminici ed evitando il contatto con gli allergeni.
Blefarocongiuntivite cronica.
La blefarocongiuntivite cronica è una condizione infiammatoria cronica e ricorrente dei margini palpebrali e della congiuntiva. Questa condizione è caratterizzata da un processo infiammatorio prolungato che può durare mesi o addirittura anni, con periodi di esacerbazione e riduzione dei sintomi.
Ecco alcune caratteristiche della blefarocongiuntivite cronica:
- Sintomi ricorrenti: i pazienti affetti da blefarocongiuntivite cronica possono manifestare periodiche esacerbazioni dei sintomi, quali prurito, bruciore, occhi sabbiosi, palpebre pesanti e aumento della lacrimazione.
- Cambiamenti marginali delle palpebre: l'infiammazione dei margini delle palpebre può causare vari cambiamenti, come arrossamento, gonfiore, formazione di croste, ispessimento dei margini e perdita delle ciglia.
- Aspetto di caviale e comedoni: sui margini delle palpebre possono formarsi caviale giallastro (secrezione oleosa dalle ghiandole di Meibomio) e comedoni (ostruzione dei tubuli di Meibomio), che possono causare fastidio e peggiorare l'infiammazione.
- Sviluppo di congiuntivite cronica: anche l'infiammazione della congiuntiva dell'occhio può diventare cronica, manifestandosi con arrossamento, gonfiore e iperplasia dei vasi sanguigni sulla superficie del bulbo oculare.
- Condizioni associate: la blefarocongiuntivite cronica può essere associata ad altre condizioni quali rosacea, dermatite seborroica, demodicosi e reazioni allergiche.
- Trattamento a lungo termine necessario: il trattamento della blefarocongiuntivite cronica richiede spesso un approccio sistematico e a lungo termine, che comprende una regolare igiene delle palpebre, l'applicazione di farmaci topici (ad esempio, colliri o unguenti) e il trattamento delle condizioni associate.
La blefarocongiuntivite cronica può ridurre significativamente la qualità della vita del paziente, pertanto è importante sottoporsi a controlli regolari con un oculista e seguire le raccomandazioni terapeutiche per gestire i sintomi e prevenire le riacutizzazioni.
Blefarocongiuntivite allergica.
È un'infiammazione allergica delle palpebre e della congiuntiva che può verificarsi a causa dell'esposizione del corpo a vari allergeni. È una delle malattie allergiche oculari più comuni.
Le caratteristiche della blefarocongiuntivite allergica includono:
- Prurito e irritazione: i pazienti lamentano spesso forte prurito e fastidio alle palpebre e alla congiuntiva.
- Arrossamento degli occhi e delle palpebre: gli occhi possono essere rossi e anche la pelle intorno alle palpebre può essere infiammata e rossa.
- Produzione lacrimale: l'aumento della produzione lacrimale è uno dei segni tipici dell'infiammazione allergica degli occhi.
- Gonfiore delle palpebre e dei tessuti circostanti: sotto l'influenza del processo allergico, le palpebre possono gonfiarsi e ispessirsi.
- Fotoreazione: la sensibilità alla luce può aumentare, provocando indolenzimento e fastidio in condizioni di luce intensa.
- Secrezione mucopurulenta: in alcuni casi, i pazienti presentano una secrezione mucopurulenta dagli occhi.
- Sensazione di sabbia negli occhi: i pazienti possono avere la sensazione di avere qualcosa negli occhi, come sabbia o un corpo estraneo.
- Compromissione della vista: può verificarsi una temporanea compromissione della vista dovuta a gonfiore e irritazione degli occhi.
Il trattamento della blefarocongiuntivite allergica di solito prevede l'uso di colliri o pomate antistaminiche, colliri antinfiammatori e l'applicazione di impacchi freddi per alleviare i sintomi. In caso di grave reazione allergica, potrebbero essere necessari antistaminici o corticosteroidi sistemici sotto controllo medico.
Blefarocongiuntivite demodettica
Causata dalla riproduzione dei demodex, acari microscopici che solitamente vivono nelle ghiandole di Meibomio, situate sul margine palpebrale dell'occhio umano. Ecco le principali caratteristiche di questa malattia:
- Causa: la blefarocongiuntivite da demodecosi è causata dalla parassitizzazione degli acari demodeci nelle ghiandole di Meibomio, dove questi acari si nutrono e si riproducono.
- Sintomi: i sintomi caratteristici della blefarocongiuntivite demodettica includono arrossamento dei margini palpebrali, prurito, bruciore, sensazione di sabbia nell'occhio, secrezione oculare, spesso al mattino dopo il sonno, e possibile formazione di croste alla base delle ciglia.
- Diagnosi: per diagnosticare la blefarocongiuntivite demodettica, è comune raschiare la superficie dei margini palpebrali per esaminarne il contenuto al microscopio per individuare la presenza di demodex.
- Trattamento: il trattamento della blefarocongiuntivite demodettica prevede l'uso di farmaci antidemodettici, come permetrina o ivermectina, che possono essere applicati come colliri o pomate topiche. Possono anche essere raccomandati il mascheramento e il massaggio delle palpebre per liberare le ghiandole dagli acari e prevenirne la ricomparsa.
- Prevenzione: la prevenzione della blefarocongiuntivite demodettica prevede una regolare igiene delle palpebre e degli occhi, inclusa la pulizia delle palpebre dal trucco e da altri contaminanti, ed evitando il contatto con superfici contaminate.
- Condizioni associate: la blefarocongiuntivite demodecotica può essere associata ad altre patologie della pelle, come la rosacea o la dermatite seborroica, pertanto il trattamento richiede talvolta un approccio completo alla gestione di queste condizioni.
Blefarocongiuntivite virale.
Si tratta di una condizione infiammatoria causata da virus che colpiscono la congiuntiva (la mucosa dell'occhio) e i margini palpebrali. Questa condizione può essere causata da una varietà di virus, tra cui adenovirus, herpesvirus e altri. Ecco le principali caratteristiche della blefarocongiuntivite virale:
- Natura infettiva: la blefarocongiuntivite virale è una malattia infettiva trasmessa per contatto. Può manifestarsi toccando superfici contaminate o portatori del virus, nonché attraverso la trasmissione per via aerea.
- Sintomi: I sintomi caratteristici della blefarocongiuntivite virale includono arrossamento della congiuntiva e del margine palpebrale, gonfiore, bruciore, prurito, sensazione di sabbia nell'occhio, sensibilità alla luce, lacrimazione e abbondante produzione di lacrime. I pazienti possono anche presentare secrezioni oculari torbide o purulente.
- Periodo di incubazione: il periodo di incubazione della blefarocongiuntivite virale può variare a seconda del tipo di virus, ma solitamente varia da pochi giorni a una settimana.
- Diffusione: la blefarocongiuntivite virale può diffondersi facilmente da persona a persona, soprattutto in contesti di stretto contatto, come gruppi di bambini, interazioni familiari e luoghi pubblici.
- Agenti virali: la blefarocongiuntivite virale può essere causata da diversi virus, ma i più comuni sono gli adenovirus (in particolare i tipi 3, 4 e 8) e gli herpesvirus (HSV-1 e HSV-2).
- Trattamento: il trattamento della blefarocongiuntivite virale prevede solitamente l'uso di misure sintomatiche, come impacchi freddi per alleviare gonfiore e irritazione, e l'uso di colliri o unguenti antivirali topici per abbreviare la durata della malattia e ridurre il rischio di diffusione del virus.
- Prevenzione: le misure importanti per prevenire la blefarocongiuntivite virale includono il lavaggio regolare delle mani, evitare il contatto con superfici contaminate e prevenire la trasmissione ad altri.
Blefarocongiuntivite erpetica.
La blefarocongiuntivite erpetica è una forma di malattia infiammatoria causata dal virus herpes che colpisce il margine palpebrale e la congiuntiva dell'occhio. Questa condizione può essere causata dall'herpes di tipo 1 (HSV-1), comunemente associato all'herpes labiale e facciale, o dall'herpes di tipo 2 (HSV-2), più comunemente associato all'herpes genitale. Ecco le principali caratteristiche della blefarocongiuntivite erpetica:
- Coinvolgimento virale: la blefarocongiuntivite erpetica è causata dal virus dell'herpes, che può infettare il margine palpebrale e la congiuntiva dell'occhio, causando infiammazione e varie manifestazioni cliniche.
- Caratteristiche dei sintomi: i sintomi della blefarocongiuntivite erpetica possono includere arrossamento della palpebra e/o della congiuntiva, gonfiore, prurito, bruciore, sensazione di sabbia nell'occhio, sensibilità alla luce e formazione di vesciche o ulcerazioni sul margine della palpebra e sulla superficie congiuntivale.
- Recidive: la blefarocongiuntivite erpetica è solitamente caratterizzata da esacerbazioni periodiche, che possono verificarsi sullo sfondo di un sistema immunitario indebolito, stress o altri fattori scatenanti.
- Diffusione del virus: il virus dell'herpes può diffondersi nelle aree adiacenti dell'occhio e della pelle del viso, causando altre forme di lesioni virali come la cheratite erpetica (infiammazione della cornea) o la dermatite erpetica (infiammazione della pelle).
- Trattamento: il trattamento della blefarocongiuntivite erpetica prevede l'uso di farmaci antivirali sotto forma di colliri o pomate oftalmiche per aiutare a ridurre l'infiammazione e controllare le recidive. I casi gravi o ricorrenti possono richiedere un trattamento antivirale sistemico sotto la supervisione di un medico.
- Prevenzione della trasmissione: poiché l'herpes è un virus contagioso, è importante prendere precauzioni per prevenire la trasmissione ad altri, tra cui evitare il contatto con gli occhi e la pelle durante una riacutizzazione e praticare una buona igiene.
- Esami regolari: i pazienti affetti da blefarocongiuntivite erpetica devono sottoporsi a controlli regolari da un oculista per valutare l'occhio e ricevere consigli su ulteriori trattamenti e cure.
Blefarocongiuntivite purulenta.
Si tratta di una forma di malattia infiammatoria caratterizzata dalla presenza di secrezione purulenta nella zona del margine palpebrale e/o sulla superficie della congiuntiva. Ecco le principali caratteristiche della blefarocongiuntivite purulenta:
- Secrezione purulenta: uno dei principali segni di blefarocongiuntivite purulenta è la presenza di secrezione purulenta sul margine palpebrale e/o sulla superficie oculare. Questa può apparire come una secrezione giallastra o verdastra.
- Arrossamento e gonfiore: l'infiammazione che accompagna la blefarocongiuntivite purulenta può causare arrossamento e gonfiore dei margini delle palpebre e della congiuntiva.
- Dolore e fastidio: i pazienti affetti da blefarocongiuntivite purulenta possono avvertire dolore, sensazione di bruciore o prurito nella zona del margine palpebrale e dell'occhio.
- Formazione di una bolla internazionale alata (a pennello): in alcuni casi di blefarocongiuntivite purulenta, può verificarsi la formazione di una bolla internazionale alata, ovvero un ascesso che si forma sul bordo della palpebra. Di solito è piena di pus e può richiedere un drenaggio.
- Possibile compromissione della vista: in caso di blefarocongiuntivite purulenta grave e prolungata, soprattutto in assenza di un trattamento adeguato, può verificarsi una compromissione della vista dovuta a complicazioni o a infezione della radice corneale.
- Trattamento: il trattamento della blefarocongiuntivite purulenta prevede solitamente l'uso di farmaci antibiotici topici sotto forma di colliri o unguenti, l'applicazione di impacchi caldi per alleviare il gonfiore e ridurre l'infiammazione e procedure igieniche per pulire le palpebre e rimuovere le secrezioni purulente.
Blefarocongiuntivite di Meibomio.
È una condizione infiammatoria che colpisce le ghiandole di Meibomio (sebacee) situate ai margini della palpebra superiore e inferiore, nonché la congiuntiva. Questa condizione è spesso accompagnata da patologie come dermatite seborroica, rosacea o blefarite cronica. Ecco le principali caratteristiche della blefarocongiuntivite di Meibomio:
- Malattia delle ghiandole di Meibomio: la blefarocongiuntivite di Meibomio è caratterizzata dall'infiammazione delle ghiandole di Meibomio, che secernono una secrezione oleosa necessaria per proteggere e idratare l'occhio.
- Cisti e comedoni: l'infiammazione delle ghiandole di Meibomio può portare alla formazione di cisti e comedoni (ostruzione dei dotti escretori delle ghiandole di Meibomio). Ciò può causare l'ostruzione del flusso di secrezione e una riduzione della secrezione.
- Sintomi: i sintomi della blefarocongiuntivite di Meibomio possono includere sensazione di sabbia o di corpo estraneo nell'occhio, bruciore, prurito, arrossamento dei margini palpebrali e gonfiore. In alcuni casi, possono verificarsi un aumento della produzione lacrimale o sintomi di irritazione oculare.
- Esacerbazioni ricorrenti: la blefarocongiuntivite di Meibomio è spesso una condizione cronica con periodi di esacerbazioni e riduzione dei sintomi.
- Trattamento completo: il trattamento della blefarocongiuntivite di Meibomio spesso prevede l'applicazione di impacchi caldi per ammorbidire e liquefare il sebo nelle ghiandole di Meibomio, il massaggio dei margini delle palpebre per alleviare le ostruzioni e stimolare il rilascio della secrezione oleosa, l'applicazione di farmaci topici (come gocce o unguenti) per ridurre l'infiammazione e combattere le infezioni e una regolare igiene delle palpebre.
- Condizioni associate: la blefarocongiuntivite di Meibomio è spesso associata ad altre condizioni come la dermatite seborroica, la rosacea o la demodicosi.
- Consiglio del medico: se si sospetta una blefarocongiuntivite di Meibomio, è importante consultare un oculista o uno specialista oftalmico per una valutazione e un trattamento efficace.
Meibomite
È una malattia infiammatoria delle ghiandole di Meibomio, situate nelle palpebre. Queste ghiandole secernono una secrezione oleosa che contribuisce a lubrificare la superficie oculare e a impedire l'evaporazione del liquido lacrimale. L'infiammazione delle ghiandole di Meibomio può essere causata da diversi fattori, tra cui infezioni, ostruzione dei dotti escretori e caratteristiche anatomiche.
Le caratteristiche della meibomite includono:
- Gonfiore e arrossamento della palpebra: la malattia è solitamente accompagnata da gonfiore e arrossamento nella zona della palpebra, soprattutto nel margine basale.
- Dolore: le ghiandole di Meibomio infiammate possono essere dolorose se toccate o premute.
- Arrossamento del margine palpebrale: l'infiammazione può causare arrossamento del margine palpebrale, che a volte provoca fastidio e prurito.
- Secrezione: a volte può verificarsi una secrezione giallastra o biancastra dalle ghiandole di Meibomio, soprattutto quando si preme la palpebra.
- Formazione di calazio: in caso di meibomite prolungata e non adeguatamente trattata, può svilupparsi un calazio, una cisti di dimensioni maggiori che si forma dalla ghiandola di Meibomio.
- Disagio quando si sbatte le palpebre: alcuni pazienti possono provare fastidio o dolore quando sbatte le palpebre a causa dell'infiammazione delle ghiandole di Meibomio.
Il trattamento della meibomite prevede solitamente procedure igieniche come l'applicazione di impacchi caldi e massaggi alle palpebre, nonché l'assunzione di colliri o unguenti antinfiammatori o antibiotici.
Calazio
Il calazio è una malattia infiammatoria delle ghiandole di Meibomio, che si manifesta con la formazione di una cisti nella palpebra superiore o inferiore. Ecco le principali caratteristiche del calazio:
- Formazione di cisti: un calazio di solito inizia con la formazione di una piccola massa o nodulo sul bordo della palpebra superiore o inferiore. Può essere doloroso o fastidioso al tatto.
- Sviluppo lento: un calazio può svilupparsi lentamente nel tempo. La cisti può essere piccola e indolore all'inizio, ma man mano che cresce, può diventare più palpabile.
- Arrossamento e gonfiore: potrebbero verificarsi arrossamento e gonfiore attorno a una ciste formatasi, soprattutto se aumenta l'infiammazione.
- Secrezione: all'interno della cisti può accumularsi grasso, che a volte può fuoriuscire sotto forma di secrezione oleosa.
- Disagio durante la migrazione: a seconda delle dimensioni e della posizione della cisti, può verificarsi un fastidio quando la palpebra superiore o inferiore migra, soprattutto se massaggiata o premuta.
- Possibile formazione di cicatrici: se un calazio persiste per un lungo periodo di tempo o se si ripresenta, potrebbe formarsi del tessuto cicatriziale nella zona della palpebra.
- Raramente infetto: un calazio solitamente non si infetta, ma in rari casi può diventare una fonte di infezione, soprattutto se si apre o si danneggia spontaneamente.
Un calazio può risolversi spontaneamente, ma se persiste a lungo, è ricorrente o causa un fastidio significativo, si consiglia di consultare un oculista per una valutazione e un trattamento. Il trattamento può includere l'applicazione di impacchi caldi, il massaggio palpebrale, l'applicazione di farmaci topici o, in alcuni casi, l'asportazione chirurgica della cisti.
Complicazioni e conseguenze
La blefarocongiuntivite può essere accompagnata da conseguenze e complicazioni sfavorevoli, soprattutto in assenza di un trattamento adeguato o se non completamente trattata. Tra le principali complicazioni va considerata la cheratite, una malattia in cui si sviluppa l'infiammazione della cornea. In assenza di trattamento, la vista diminuisce gradualmente e si verifica un offuscamento della cornea. Tra le complicazioni più pericolose va annoverata la congiuntivite angolare. Questa malattia, il cui segno specifico è l'infiammazione della mucosa oculare, lo strato vascolare situato sotto la congiuntiva. In rari casi, possono svilupparsi tumori dello strato vascolare dell'occhio. Il nervo ottico può essere interessato, con conseguenti spesso necrosi tissutale e cecità.
Diagnostica blefarocongiuntivite
La base per la diagnosi di qualsiasi patologia oculare è l'esame oftalmologico. Viene eseguito presso lo studio di un oculista, utilizzando attrezzature e strumenti specifici. Durante l'esame, si valutano visivamente le condizioni delle mucose oculari, le sue strutture visibili, le condizioni delle palpebre, la vascolarizzazione, si evidenziano processi infiammatori, traumatici, distrofici e altre alterazioni. È obbligatorio esaminare il fondo oculare con l'ausilio di attrezzature speciali (sono necessarie attrezzature, camera oscura, lenti di ingrandimento e lenti a contatto). Potrebbe essere necessario controllare la vista utilizzando metodi standard. Esistono molti altri metodi di esame oculistico, utilizzati presso cliniche e reparti specializzati in caso di indicazione a ulteriori accertamenti.
Diagnostica di laboratorio
In oftalmologia vengono utilizzati principalmente metodi microbiologici (batteriologici, virologici), immunologici, sierologici e immunoistochimici. Vengono utilizzati in presenza di indicazioni e sospetti di patologie batteriche, virali e immunologiche, o di sviluppo di processi oncologici nella zona oculare. Anche i metodi standard, come esami del sangue clinici, analisi delle urine, analisi delle feci, studi biochimici e immunologici, sono spesso necessari. Tuttavia, sono efficaci e informativi soprattutto nei processi infiammatori e batterici, con indebolimento dell'immunità, inclusa l'immunità locale. Queste analisi consentono di valutare il quadro generale della patologia, di valutare esattamente cosa sia alterato nell'organismo, di ipotizzare la causa del processo patologico, la sua gravità, di valutare l'efficacia del trattamento, la dinamica dei processi e di prevederne la durata e i risultati. Ad esempio, uno spostamento della formula leucocitaria che indica lo sviluppo di un'infezione virale o batterica suggerisce che il processo infiammatorio oculare sia conseguenza di disturbi generali dell'organismo, che si verificano sullo sfondo dell'attivazione della microflora virale o batterica. In tal caso, potrebbe essere necessario un esame oftalmologico altamente specifico per chiarire i dati.
Le analisi specifiche utilizzate in oftalmologia includono lo studio delle secrezioni oculari, dei raschiati e degli strisci della mucosa dell'occhio, della palpebra, lo studio delle lacrime, dell'acqua di risciacquo, delle ciglia, delle secrezioni purulente, dell'essudato, studi istologici di campioni di tessuto.
Diagnostica strumentale
Vengono utilizzati vari tipi di apparecchiature per valutare lo stato del fondo oculare, la struttura dei tessuti e delle mucose oculari, per esaminare la vascolarizzazione dell'occhio e per rilevare la reazione a uno stimolo specifico. Con l'ausilio di reagenti specifici, si crea questo o quell'effetto, in particolare per dilatare le pupille, mettere a contrasto i vasi, visualizzare il cristallino o altre singole strutture dell'occhio. Vengono inoltre utilizzati metodi per misurare la pressione intraoculare e intracranica.
I metodi strumentali includono metodi che consentono di ottenere un'immagine e valutare lo stato dell'occhio, o delle sue singole strutture, in statica o dinamica. Alcuni metodi consentono di registrare i cambiamenti che si verificano nell'occhio in condizioni normali, a riposo, durante l'esecuzione di determinate azioni. È possibile analizzare i movimenti oculari, la contrazione muscolare, la reazione della pupilla alla luce, all'oscurità, all'introduzione di sostanze chimiche e al contrasto. Esistono anche numerosi metodi per valutare l'attività funzionale non solo del sistema sensoriale visivo, ma anche degli elementi conduttivi, tra cui il nervo ottico, l'arco riflesso, nonché le aree cerebrali responsabili dell'elaborazione dei segnali visivi.
Diagnosi differenziale
La diagnosi differenziale si basa sulla necessità di distinguere diverse condizioni e patologie che sviluppano sintomi simili. Innanzitutto, è necessario differenziare la blefarocongiuntivite da altre patologie batteriche e virali. È importante escludere alterazioni maligne, degenerative o distrofiche delle strutture oculari di base. È inoltre importante differenziare la blefarocongiuntivite dalla blefarite propriamente detta, dalla congiuntivite, dalla cheratite, dalla cheratocongiuntivite e dalle patologie angolari. Se necessario, il medico prescriverà ulteriori visite specialistiche e metodi di ricerca ausiliari (di laboratorio, strumentali).
Una procedura comune è l'esame della secrezione oculare, che mostra la natura del processo infiammatorio, determinando in larga misura il trattamento successivo. Per l'esame, in condizioni di sterilità specifiche, viene prelevato un piccolo campione di mucosa (tampone dalla superficie congiuntivale). Il materiale viene quindi confezionato in modo sterile e, nel rispetto di tutte le condizioni di trasporto necessarie, consegnato in laboratorio per ulteriori analisi, dove viene valutato.
Vengono eseguiti ulteriori esami batteriologici e virologici, che consentono di identificare la causa della blefarocongiuntivite. Pertanto, nel processo infiammatorio di origine batterica, verrà isolato e identificato il batterio corrispondente, agente causale della malattia. Con un processo virale, il virus viene isolato e vengono fornite le sue caratteristiche quantitative e qualitative. Inoltre, è possibile selezionare un farmaco antisettico efficace, scegliendone il dosaggio e la concentrazione, in modo da ottenere l'effetto desiderato.
La diagnosi differenziale tra blefarocongiuntivite e altre patologie oculari prevede la valutazione dei diversi segni clinici e delle caratteristiche di ciascuna condizione. Ecco come è possibile effettuare una diagnosi differenziale tra blefarocongiuntivite e queste patologie:
-
- L'iridociclite è un'infiammazione dell'iride e del corpo ciliare.
- I sintomi principali includono dolore agli occhi, fotofobia, arrossamento degli occhi e visione offuscata.
- La diagnosi differenziale si effettua tramite oftalmoscopia e valutazione delle alterazioni infiammatorie all'interno dell'occhio.
-
- La cheratocongiuntivite è un'infiammazione della cornea e della congiuntiva, spesso causata da una reazione allergica.
- I sintomi includono arrossamento, prurito, lacrimazione e sensazione di sabbia negli occhi.
- La differenziazione si effettua valutando la cornea mediante tecniche specialistiche quali la tomografia laser a scansione (OCT) o l'angiografia a fluoresceina.
Congiuntivite angolare:
- La congiuntivite angolare è caratterizzata da un'infiammazione agli angoli degli occhi, spesso causata da un'infezione batterica o da dermatite seborroica.
- I sintomi principali includono arrossamento, gonfiore e secrezione mucopurulenta dagli angoli degli occhi.
- La differenziazione può essere basata sulla natura della secrezione e sul risultato dell'analisi batteriologica.
-
- La blefarite è un'infiammazione del margine palpebrale, solitamente causata da un'infezione batterica o da demodectosi.
- I sintomi includono arrossamento, prurito, irritazione e squame oleose e separatrici sul margine basale delle palpebre.
- La differenziazione può includere la valutazione del margine palpebrale, del tipo di secrezione e della risposta al trattamento.
-
- La cheratite è un'infiammazione della cornea che può essere causata da infezioni, traumi, allergie o altre cause.
- I sintomi principali includono dolore agli occhi, visione offuscata, fotofobia e arrossamento della cornea.
- La differenziazione comprende la valutazione della natura dell'infiammazione corneale, i risultati dei test batteriologici e virologici e la risposta al trattamento antibiotico.
In caso di dubbi o incertezze sulla diagnosi, è importante consultare un oculista esperto per ulteriori valutazioni e trattamenti.
Chi contattare?
Trattamento blefarocongiuntivite
Il trattamento della blefarocongiuntivite può prevedere diversi metodi e fasi che variano a seconda della causa e della gravità della condizione. Ecco i principi generali del trattamento e le fasi che possono essere applicate:
- Pulizia e igiene: il primo passo del trattamento è la pulizia delle palpebre. Questo può includere l'uso di impacchi caldi per ammorbidire le croste e separarle dai bordi delle palpebre, e l'uso di prodotti igienici per rimuovere sebo, trucco e altri contaminanti dalla pelle delle palpebre.
- Applicazione di impacchi: gli impacchi caldi possono aiutare ad alleviare l'infiammazione, ridurre il gonfiore e migliorare il flusso del liquido cerebrospinale. Questo può essere fatto con un panno caldo e umido o con apposite maschere termiche per gli occhi.
- Trattamento dell'infezione: se la blefarocongiuntivite è causata da un'infezione batterica, il medico può prescrivere antibiotici sotto forma di colliri o unguenti topici da applicare sui bordi delle palpebre.
- Uso di colliri anti-infettivi e antinfiammatori: oltre agli antibiotici, possono essere consigliate gocce contenenti componenti antisettici e/o antinfiammatori per alleviare l'infiammazione e il prurito.
- Rimozione di irritanti meccanici: se la blefarocongiuntivite è causata da allergie o irritazioni, è importante identificare ed evitare il contatto con allergeni o irritanti.
- Trattamento delle condizioni associate: se la blefarocongiuntivite è un sintomo di un'altra condizione, come la dermatite seborroica o la rosacea, anche il trattamento della condizione sottostante può contribuire a migliorare la salute degli occhi.
- Correzione dell'equilibrio ormonale: nel caso in cui la blefarocongiuntivite sia associata a uno squilibrio ormonale, come può essere il caso della rosacea, può essere consigliato anche l'uso di rimedi ormonali.
- Controlli regolari: una volta iniziato il trattamento, è importante monitorare regolarmente gli occhi e sottoporsi a controlli periodici con l'oculista o il medico di base.
Un trattamento efficace per la blefarocongiuntivite può richiedere una combinazione di diversi metodi a seconda delle circostanze specifiche. È importante discutere con il medico le opzioni terapeutiche più adatte al tuo caso specifico.
Prevenzione
La base della prevenzione è il mantenimento di un sistema immunitario normale, di uno stato normale delle mucose e della microflora, per prevenire focolai di infezione. È importante osservare le norme igieniche. Non è consentito il contatto con gli occhi con acqua sporca, sudore, mani o oggetti sporchi, anche se qualcosa vi è entrato. Per mantenere un normale stato di salute dell'organismo, è necessaria una dieta nutriente, il rispetto del regime giornaliero, sia lavorativo che di riposo, e un'adeguata assunzione di vitamine, in particolare vitamina A. È importante dare riposo agli occhi, soprattutto se il lavoro è associato a un affaticamento visivo costante (guidare, lavorare al computer, al microscopio). È necessario rilassare gli occhi periodicamente durante il giorno. Per farlo, esistono esercizi specifici e complessi ginnici per gli occhi. È anche necessario eseguire semplici esercizi di rilassamento, tra cui Trataka, meditazione, contemplazione, concentrazione, fissare l'oscurità, concentrarsi su un oggetto fisso o luminoso. Queste sono tutte tecniche specifiche per mantenere gli occhi sani. Inoltre, è necessario che la dieta sia ricca di carotenoidi (vitamina A). È importante assumere liquidi a sufficienza.
Previsione
Consultando tempestivamente un medico, si adottano le misure necessarie: la prognosi può essere favorevole. In altri casi, se non si seguono le raccomandazioni del medico, non si cura o si cura in modo scorretto, la blefarocongiuntivite è grave e può portare a diverse complicazioni, fino alla sepsi e alla perdita completa della vista, o persino dell'occhio stesso.

