Esperto medico dell'articolo
Nuove pubblicazioni
Tegole lucide
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
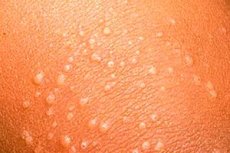
Il lichen nitidum (sin. granuloma nitidum) è una dermatosi piuttosto rara, la cui eziologia e patogenesi non sono chiare, considerata una variante del lichen planus, una forma miliare di granuloma anulare, una dermatosi paratubercolare o come malattia indipendente.
Patogenesi
Il quadro istologico è caratterizzato da granulomi perivascolari costituiti da cellule epitelioidi, linfociti, istiociti e alcune cellule giganti.
Patomorfologia del lichen planus
Nel terzo superiore del derma, nell'area dell'elemento papulare, è presente un denso infiltrato, strettamente adiacente all'epidermide, costituito da linfociti, istiociti e cellule epitelioidi, tra cui a volte si trovano cellule giganti di Pirogov-Langhans. L'epidermide è leggermente appiattita con escrescenze epidermiche levigate. Tuttavia, lungo i margini dell'infiltrato, le escrescenze epidermiche sono talvolta allungate e lo abbracciano a forma di "tenaglia", il che è un segno patognomonico per questa malattia e la distingue dal lichen planus. Nei casi di lichen planus perforante, l'epidermide mostra segni di distrofia vacuolare delle cellule, accompagnata da esocitosi.
L'istogenesi non è chiara. Nella patogenesi della malattia, la componente allergica è considerata importante, in particolare le lesioni vascolari di natura allergica. Th. Naseman (1980), basandosi sulla somiglianza del quadro istologico nel lichen squamoso e nella sarcoidosi, suggerisce che il lichen squamoso sia una manifestazione di una reazione allergica nella sarcoidosi, ma questo punto di vista non è generalmente accettato.
Sintomi tegole lucide
Si sviluppa principalmente nei bambini e si manifesta clinicamente con eruzioni cutanee nodulari multiple, simmetriche, di 1-2 mm di dimensioni, piatte o emisferiche, con una superficie lucida, solitamente non squamosa, a volte con piccole depressioni al centro, di colore normale o rosa pallido. I contorni delle papule sono rotondi, meno frequentemente poligonali. Le eruzioni cutanee sono dense, a volte anulari, più spesso sulla pelle del pene, ma possono anche essere generalizzate. Sono state descritte forme atipiche psoriasiformi, simil-eczematose, emorragiche, vescicolari e perforanti della malattia. Si possono osservare danni ai palmi delle mani e alle piante dei piedi, alle unghie, alla mucosa orale, in combinazione con le tipiche manifestazioni del lichen planus, fusione delle eruzioni cutanee in piccole placche e reazione di Koebner isomorfa positiva.
La malattia è più comune nei bambini. L'elemento primario è costituito da papule piatte isolate di 1-2 mm di diametro con una superficie lucida e non squamosa, con margini netti, dai contorni arrotondati, di colore carneo o rosa pallido o di normale carnagione. Il più delle volte, l'eruzione cutanea si localizza nell'area delle articolazioni del ginocchio e del gomito, sulla pelle del pene. Raramente, l'eruzione cutanea ha natura generalizzata e può essere localizzata sulle mucose. Possono essere interessati palmi delle mani, piante dei piedi e unghie. Le sensazioni soggettive sono solitamente assenti. Il decorso della dermatosi può essere a lungo termine.
Cosa ti infastidisce?
Cosa c'è da esaminare?
Come esaminare?
Quali test sono necessari?
Diagnosi differenziale
Il lichen squamoso deve essere differenziato dal lichen planus, dalla tubercolosi lichenoide, dalla sifilide lichenoide, dal lichen a forma di lesina e dalla mucinosi follicolare.
Chi contattare?
Trattamento tegole lucide
Si raccomandano tonici generali (vitamine A, C, D, gruppo B, olio di pesce, stimolanti biogeni, ecc.). Tra i rimedi esterni, si utilizzano paste e unguenti a base di solfuro salicilico, resorcinolo salicilico all'1-2% con aggiunta di acido retinoico allo 0,05% e creme e unguenti ormonali. L'efficacia del trattamento aumenta con l'irradiazione ultravioletta. Nelle forme gravi, vengono prescritte piccole dosi di glucocorticoidi.


 [
[