Esperto medico dell'articolo
Nuove pubblicazioni
Appendicite
Ultima recensione: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
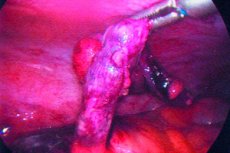
L'appendicite è un'infiammazione acuta dell'appendice, solitamente caratterizzata da dolore addominale, anoressia e dolorabilità addominale.
La diagnosi viene stabilita clinicamente, spesso integrata da TC o ecografia. [ 1 ]
Il trattamento dell'appendicite prevede la rimozione chirurgica dell'appendice. [ 2 ], [ 3 ]
Anatomia dell'appendice
Il nome ufficiale dell'appendice è "Appendice Vermiforme". L'appendice è un vero e proprio diverticolo che origina dal margine posteromediale del cieco, situato in stretta prossimità della valvola ileocecale. La base dell'appendice può essere localizzata con certezza in prossimità della convergenza delle tenie del colon all'apice del cieco. Il termine "vermiforme" è latino e significa "a forma di verme" [ 4 ] e si spiega con la sua lunga architettura tubulare. A differenza del diverticolo acquisito, è un vero e proprio diverticolo del colon, contenente tutti gli strati del colon: mucosa, sottomucosa, tonaca muscolare longitudinale e circolare e sierosa. La distinzione istologica tra colon e appendice dipende dalla presenza di cellule linfoidi B e T nella mucosa e nella sottomucosa dell'appendice. [ 5 ]
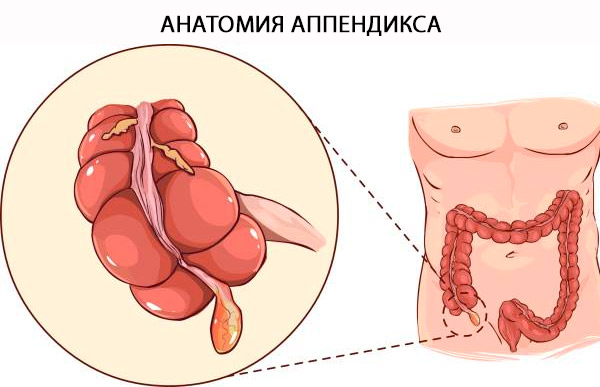
Struttura e funzioni
L'appendice può avere una lunghezza variabile da 5 a 35 cm, con una media di 9 cm. [ 6 ] La funzione dell'appendice è stata tradizionalmente oggetto di dibattito. Le cellule neuroendocrine della mucosa producono ammine e ormoni che contribuiscono a svolgere vari meccanismi di controllo biologico, mentre il tessuto linfoide è coinvolto nella maturazione dei linfociti B e nella produzione di anticorpi IgA. Non vi sono prove chiare della sua funzione negli esseri umani. La presenza di tessuto linfoide associato all'intestino nella lamina propria ha portato a credere che abbia una funzione immunitaria, sebbene la natura esatta di questa non sia mai stata stabilita. Di conseguenza, l'organo ha in gran parte mantenuto la sua reputazione di organo vestigiale. Tuttavia, con il miglioramento della comprensione dell'immunità intestinale negli ultimi anni, è emersa una teoria secondo cui l'appendice è un "santuario" per i microbi intestinali simbiontici. [ 7 ] Gravi attacchi di diarrea che possono liberare l'intestino dai batteri commensali possono essere sostituiti da farmaci contenuti nell'appendice. Ciò suggerisce un vantaggio evolutivo nel conservare l'appendice e indebolisce la teoria secondo cui l'organo è vestigiale. [ 8 ]
Varianti fisiologiche
Sebbene la posizione dell'orifizio appendicolare alla base del cieco sia una caratteristica anatomica stabile, la posizione della sua punta non lo è. Le variazioni di posizione includono la posizione retrocecale (ma intraperitoneale), sottocecale, pre e postileale, pelvica e fino alla tasca epatorenale. Inoltre, fattori come la postura, la respirazione e la distensione dell'intestino adiacente possono influenzare la posizione dell'appendice. La posizione retrocecale è la più comune. Ciò può causare confusione clinica nella diagnosi di appendicite, poiché i cambiamenti di posizione possono causare sintomi diversi. L'agenesia dell'appendice, così come la duplicazione o la triplicazione, sono raramente descritte in letteratura. Con il progredire della gravidanza, l'utero ingrandito sposta l'appendice cranialmente, cosicché entro la fine del terzo trimestre, il dolore da appendicite può essere avvertito nel quadrante superiore destro.
Significato clinico
La patogenesi dell'appendicite acuta è simile a quella di altri organi cavi viscosi e si ritiene che sia causata più spesso da ostruzione. Un calcolo biliare, o talvolta un calcolo biliare, un tumore o un verme, occlude l'orifizio dell'appendice, causando un aumento della pressione intraluminale e una compromissione del deflusso venoso. Nei giovani adulti, l'ostruzione è più spesso dovuta a iperplasia linfoide. L'appendice riceve il suo apporto di sangue dall'arteria appendicolare, che è l'arteria terminale. Quando la pressione intraluminale supera la pressione di perfusione, si verifica un danno ischemico, che promuove la proliferazione batterica e causa una risposta infiammatoria. Ciò richiede cure chirurgiche d'urgenza, poiché la perforazione dell'appendice infiammata può causare la fuoriuscita di contenuto batterico nella cavità peritoneale.[ 9 ]
Quando la parete dell'appendice si infiamma, vengono stimolate le fibre afferenti viscerali. Queste fibre entrano nel midollo spinale a livello di T8-T10, causando il classico dolore periombelicale diffuso e la nausea osservati nelle fasi iniziali dell'appendicite. Con il progredire dell'infiammazione, il peritoneo parietale si irrita, stimolando le fibre nervose somatiche e causando un dolore più localizzato. La localizzazione dipende dalla posizione dell'apice dell'appendice. Ad esempio, un'appendice retrocecale può causare dolore al fianco destro. L'estensione dell'anca destra del paziente può causare questo dolore. Il dolore che si manifesta quando il muscolo ileopsoas viene stirato estendendo l'anca in decubito laterale sinistro è noto come "segno dello psoas". Un altro segno classico di appendicite acuta è il segno di McBurney. Questo si provoca palpando la parete addominale nel punto di McBurney (due terzi della distanza tra l'ombelico e la spina iliaca antero-superiore destra) quando si manifesta dolore. Purtroppo, questi segni e sintomi non sono sempre presenti, rendendo difficile la diagnosi clinica. Il quadro clinico include spesso nausea, vomito, febbre bassa e un lieve aumento della conta leucocitaria.
Epidemiologia
Il dolore addominale acuto rappresenta il 7-10% di tutte le visite al pronto soccorso.[ 10 ] L'appendicite acuta è una delle cause più comuni di dolore addominale inferiore per cui i pazienti si presentano al pronto soccorso ed è la diagnosi più comune data ai pazienti giovani ricoverati in ospedale con un addome acuto.
L'incidenza dell'appendicite acuta è in costante calo dalla fine degli anni '40. Nei paesi sviluppati, l'appendicite acuta si verifica a un tasso di 5,7-50 pazienti ogni 100.000 abitanti all'anno, con un picco tra i 10 e i 30 anni.[ 11 ],[ 12 ]
Sono state segnalate differenze geografiche, con il rischio di sviluppare appendicite acuta nel corso della vita pari al 9% negli Stati Uniti, all'8% in Europa e al 2% in Africa.[ 13 ] Inoltre, ci sono grandi differenze nella presentazione, nella gravità della malattia, nell'esame radiologico e nella gestione chirurgica dei pazienti con appendicite acuta, che è correlata al reddito del paese.[ 14 ]
L’incidenza delle perforazioni varia dal 16% al 40%, con incidenze più elevate nei gruppi di età più giovani (40-57%) e nei pazienti di età superiore ai 50 anni (55-70%).[ 15 ]
Alcuni autori segnalano una predisposizione di genere a tutte le età, leggermente più elevata tra gli uomini, con un'incidenza nel corso della vita dell'8,6% per gli uomini e del 6,7% per le donne.[ 16 ] Tuttavia, le donne tendono ad avere un tasso più elevato di appendicectomia a causa di varie malattie ginecologiche che imitano l'appendicite.[ 17 ]
Secondo le statistiche etniche basate sulla popolazione, l'appendicite è più comune nei gruppi bianchi, non ispanici e ispanici e meno comune nei neri e in altri gruppi razziali-etnici.[ 18 ] Tuttavia, i dati mostrano che i gruppi minoritari sono a maggior rischio di perforazione e complicazioni.[ 19 ],[ 20 ]
Le cause appendicite
Si ritiene che l'appendicite si sviluppi a causa dell'ostruzione del lume dell'appendice, solitamente a causa di iperplasia del tessuto linfoide, ma talvolta anche a causa di calcoli fecali, corpi estranei o persino elminti. L'ostruzione porta all'espansione dell'appendice, al rapido sviluppo di infezione, ischemia e infiammazione.
Se non trattata, si verificano necrosi, cancrena e perforazione. Se la perforazione è coperta dall'omento, si forma un ascesso appendicolare.
Negli Stati Uniti, l'appendicite acuta è la causa più comune di dolore addominale acuto che richiede un intervento chirurgico.
I tumori dell'appendice, come i tumori carcinoidi, l'adenocarcinoma appendicolare, i parassiti intestinali e il tessuto linfatico ipertrofico, sono cause note di ostruzione appendicolare e appendicite. L'appendice può anche essere interessata dal morbo di Crohn o dalla colite ulcerosa con pancolite.
Uno dei luoghi comuni più diffusi riguarda la storia della morte di Harry Houdini. Dopo un colpo inaspettato all'addome, si dice che la sua appendice si sia rotta, causando immediatamente sepsi e morte. In realtà, Houdini morì di sepsi e peritonite a causa della rottura dell'appendice, ma ciò non ebbe nulla a che fare con il colpo all'addome. Fu piuttosto dovuto alla peritonite diffusa e alla limitata disponibilità di antibiotici efficaci. [ 21 ], [ 22 ] L'appendice contiene batteri aerobi e anaerobi, tra cui Escherichia coli e Bacteroides spp. Tuttavia, recenti studi che utilizzano il sequenziamento di nuova generazione hanno identificato un numero significativamente maggiore di tipi batterici nei pazienti con appendicite perforata complicata.
Altre cause includono calcoli, semi, parassiti come Enterobius vermcularis (ossiuri) e alcuni tumori rari, sia benigni (tumori mucinosi) che maligni (adenocarcinoma, tumori neuroendocrini).[ 23 ]
Fattori di rischio
La ricerca sui fattori di rischio associati all'appendicite acuta è limitata. Tuttavia, alcuni fattori che possono potenzialmente influenzare la probabilità di sviluppare questa malattia includono fattori demografici come età, sesso, storia familiare e fattori ambientali e dietetici. La ricerca suggerisce che l'appendicite acuta può colpire persone di tutte le età, sebbene sembri essere più comune tra adolescenti e giovani adulti, con un'incidenza maggiore negli uomini.[ 24 ],[ 25 ] Come per molte altre malattie, la storia familiare gioca un ruolo significativo nell'appendicite acuta; le prove suggeriscono che le persone con una storia familiare positiva di appendicite acuta hanno un rischio maggiore di sviluppare la malattia.[ 26 ] Diversi fattori di rischio dietetici sono stati associati all'appendicite, come una dieta povera di fibre, un aumento dell'assunzione di zuccheri e una diminuzione dell'assunzione di acqua.[ 27 ] I fattori ambientali coinvolti nello sviluppo dell'appendicite includono l'esposizione all'inquinamento atmosferico, agli allergeni, al fumo di sigaretta e alle infezioni gastrointestinali.[ 28 ],[ 29 ],[ 30 ]
Nuove prove suggeriscono una potenziale correlazione tra temperatura elevata e appendicite acuta, suggerendo che le alte temperature possono aumentare la probabilità di sviluppare la condizione a causa della disidratazione.[ 31 ]
Studi hanno anche dimostrato che i pazienti con disturbi mentali a cui vengono prescritte dosi elevate di farmaci antipsicotici ogni giorno hanno un rischio maggiore di sviluppare un'appendicite complicata.[ 32 ]
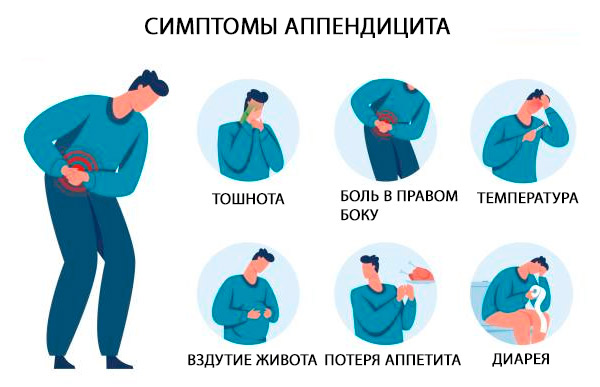
Sintomi appendicite
I sintomi classici dell'appendicite acuta sono dolore in regione epigastrica o periombelicale, accompagnato da nausea, vomito e anoressia di breve durata; dopo alcune ore, il dolore si sposta al quadrante inferiore destro dell'addome. Il dolore è aggravato dalla tosse e dal movimento. [ 33 ]
I segni classici dell'appendicite sono localizzati direttamente nel quadrante inferiore destro dell'addome e nel punto di McBurney (un punto situato esternamente su 1/3 della linea che collega l'ombelico e la spina iliaca antero-superiore), dove il dolore viene rilevato con una diminuzione improvvisa della pressione durante la palpazione (ad es., sintomo di Shchetkin-Blumberg). [ 34 ]
Ulteriori segni includono dolore che si verifica nel quadrante inferiore destro alla palpazione del quadrante inferiore sinistro (segno di Rovsing), aumento del dolore con flessione passiva dell'articolazione dell'anca destra, che contrae il muscolo ileopsoas (segno dello psoas) o dolore che si verifica con rotazione interna passiva dell'anca flessa (segno dell'otturatore). Una febbre di basso grado è comune [temperatura rettale 37,7-38,3 °C (100-101 °F)]. [ 35 ]
Sfortunatamente, questi segni classici si osservano in poco più del 50% dei pazienti. Esistono diverse varianti di sintomi e segni.
Il dolore dell'appendicite può non essere localizzato, soprattutto nei neonati e nei bambini. La dolorabilità può essere diffusa o, raramente, assente. Le feci sono solitamente poco frequenti o assenti; se si sviluppa diarrea, si deve sospettare la localizzazione retrocecale dell'appendice. Nelle urine possono essere presenti globuli rossi o globuli bianchi. Sintomi atipici sono comuni nei pazienti anziani e nelle donne in gravidanza; in particolare, il dolore e la dolorabilità locale possono essere lievi.[ 36 ]
Aspetti anatomici della manifestazione dell'appendicite acuta
L'appendice è una struttura tubulare che si attacca alla base del cieco nel punto di ingresso della tenia coli. Negli adulti, è lunga circa 8-10 cm e rappresenta l'estremità distale sottosviluppata del grande cieco presente in altri animali. Nell'uomo, è considerata un organo vestigiale e l'infiammazione acuta di questa struttura è chiamata appendicite acuta.
Retrocecale/retrocolico (75%) - si presenta spesso con dolore lombare destro, dolorabilità all'esame obiettivo. Rigidità muscolare e dolorabilità alla palpazione profonda sono spesso assenti a causa della protezione del cieco sovrastante. In questa posizione, il muscolo psoas può essere irritato, causando flessione dell'anca e aumento del dolore all'estensione dell'anca (segno di una distensione dello psoas).
Regione sottocieca e pelvica (20%) - possono predominare dolore sovrapubico e frequenza minzionale. La diarrea può derivare da irritazione rettale. La dolorabilità addominale può essere assente, ma può essere presente dolorabilità rettale o vaginale sul lato destro. L'esame delle urine può evidenziare microematuria e leucociti.
Pre- e post-ileale (5%) - segni e sintomi possono essere assenti. Il vomito può essere più grave e la diarrea può derivare dall'irritazione dell'ileo distale.
Sintomi di appendicite nei bambini
Nei bambini, l'appendicite ha una variabilità nella presentazione a seconda dei gruppi di età. [ 37 ] È rara e difficile da diagnosticare nei neonati e nei bambini. [ 38 ] In genere si presentano con distensione addominale, vomito, diarrea, una massa addominale palpabile e irritabilità. [ 39 ] All'esame fisico, spesso rivelano disidratazione, ipotermia e difficoltà respiratoria, rendendo improbabile una diagnosi di appendicite per il medico. I bambini in età prescolare fino a 3 anni di età presentano in genere vomito, dolore addominale, febbre prevalentemente diffusa, diarrea, difficoltà a camminare e rigidità all'inguine destro. [ 40 ] La valutazione può rivelare distensione addominale, rigidità o una massa all'esame rettale. [ 41 ] I bambini di età pari o superiore a 5 anni hanno maggiori probabilità di presentare sintomi classici, tra cui dolore addominale migratorio, anoressia, nausea e vomito. La valutazione clinica rivela febbre e tachicardia, riduzione dei rumori intestinali e dolorabilità al quadrante inferiore destro, il che aumenta la probabilità di diagnosi in questa fascia d'età.[ 42 ] La presentazione dell'appendicite acuta nei bambini piccoli è solitamente atipica, con sintomi sovrapposti che imitano altre malattie sistemiche, spesso portando a diagnosi errate e complicazioni che portano a morbilità. Inoltre, l'età più giovane è un noto fattore di rischio per esiti avversi dovuti ad appendicite complicata.[ 43 ]
La presentazione tipica dell'appendicite negli adulti include dolore migratorio nella fossa iliaca destra, anoressia, nausea con o senza vomito, febbre e rigidità localizzata/rigidità generalizzata.[ 44 ],[ 45 ] La sequenza classica dei sintomi include vago dolore ombelicale, anoressia/nausea/vomito transitorio, dolore migratorio nel quadrante inferiore destro e febbre bassa.
Segni e sintomi atipici dell'appendicite
Oltre alla tipica presentazione dell'appendicite, si possono osservare anche segni e sintomi atipici. Questi possono includere dolore addominale al lato sinistro localizzato al quadrante superiore sinistro. Sebbene l'appendicite al lato sinistro sia relativamente rara, interessando circa lo 0,02% della popolazione adulta, è più comune nelle persone con malrotazione intestinale o inversione intestinale.[ 46 ] L'appendicite è anche associata a diarrea come sintomo atipico nell'appendicite disseminata, soprattutto nei pazienti con ascessi interintestinali.[ 47 ]
Nei bambini, i sintomi sono generalmente vaghi, rendendo difficile la diagnosi basata sull'anamnesi e sull'esame obiettivo. Una presentazione atipica dell'appendicite nei bambini può includere dolore e dolorabilità in tutto il fianco destro, che si estendono dal quadrante superiore destro alla fossa iliaca destra. Ciò può derivare dall'arresto della discesa del cieco dell'appendice, con il cieco in posizione subepatica.[ 48 ] I maschi adulti possono presentare sintomi atipici di appendicite, come un forte dolore emiplegico destro, che in seguito si trasforma in lieve dolore addominale diffuso. Al contrario, le femmine possono presentare disturbi genitourinari, come dolorabilità alla coscia con una massa e diarrea.[ 49 ],[ 50 ] Negli anziani, l'appendicite può presentarsi atipicamente come un'ernia inguinale incarcerata con sintomi aspecifici.[ 51 ]
Le pazienti in gravidanza hanno maggiori probabilità di presentare disturbi atipici come reflusso gastroesofageo, malessere, dolore pelvico, fastidio epigastrico, indigestione, flatulenza, disuria e alterazioni delle abitudini intestinali.[ 52 ] Inoltre, i risultati dell'esame obiettivo sono difficili e anormali perché l'addome è disteso, aumentando la distanza tra l'appendice infiammata e il peritoneo, con conseguente mascheramento della rigidità e riduzione della dolorabilità. Nella fase avanzata della gravidanza, l'appendice può spostarsi cranialmente nella parte superiore dell'addome a causa dell'ingrossamento dell'utero, con conseguente dolore al quadrante superiore destro.[ 53 ] Tuttavia, indipendentemente dall'età gestazionale, il dolore al quadrante superiore destro rimane la manifestazione clinica più comune di appendicite acuta durante la gravidanza.[ 54 ] La leucocitosi potrebbe non essere un indicatore affidabile di appendicite acuta nelle donne in gravidanza a causa della leucocitosi fisiologica durante la gravidanza. Studi hanno dimostrato che le donne in gravidanza hanno una minore incidenza di appendicite rispetto alle donne non in gravidanza. Tuttavia, nel secondo trimestre, il rischio di sviluppare un'appendicite acuta è più elevato. [ 55 ]
Complicazioni e conseguenze
La flora microbica predominante associata all'appendicite acuta è E. Coli, Kleibciella, Proteus e Bacteroides (Altemeier 1938 [ 56 ]; Leigh 1974 [ 57 ]; Bennion 1990 [ 58 ]; Blewett 1995 [ 59 ]). Questi microbi possono causare infezioni postoperatorie a seconda del grado di infiammazione appendicolare, della tecnica chirurgica e della durata dell'intervento. [ 60 ]
Perforazione dell'appendice
La perforazione dell'appendice è associata a un aumento della morbilità e della mortalità rispetto all'appendicite acuta non perforante. Il rischio di mortalità nell'appendicite acuta acuta ma non gangrenosa è inferiore allo 0,1%, ma nell'appendicite acuta gangrenosa il rischio aumenta allo 0,6%. D'altro canto, l'appendicite acuta perforata ha un tasso di mortalità più elevato, pari a circa il 5%. Vi sono ora prove crescenti che suggeriscono che la perforazione non è necessariamente una conseguenza inevitabile dell'ostruzione appendicolare, e un crescente numero di prove suggerisce non solo che non tutti i pazienti con AA progrediranno verso la perforazione, ma che la risoluzione potrebbe persino essere comune.[ 61 ]
Infezione della ferita postoperatoria
L'incidenza di infezioni della ferita postoperatoria è determinata dalla contaminazione intraoperatoria. L'incidenza di infezioni varia da <5% nell'appendicite semplice al 20% nella perforazione e nella gangrena. È stato dimostrato che l'uso di antibiotici perioperatori riduce l'incidenza di infezioni della ferita postoperatoria.
Ascessi intra-addominali o pelvici
Ascessi intra-addominali o pelvici possono formarsi nel periodo postoperatorio quando la cavità peritoneale è gravemente contaminata. Il paziente è febbrile e la diagnosi può essere confermata mediante ecografia o TC. Gli ascessi possono essere trattati radiograficamente con drenaggio a coda di maiale, sebbene gli ascessi pelvici possano richiedere un drenaggio aperto o rettale. È stato dimostrato che l'uso di antibiotici perioperatori riduce l'incidenza di ascessi.
Peritonite
Se l'appendice si rompe, il rivestimento dell'addome (peritoneo) si infetta con i batteri. Questa condizione è chiamata peritonite.
I sintomi della peritonite possono includere:
- dolore addominale forte e costante;
- sentirsi male o essere malato;
- alta temperatura;
- aumento della frequenza cardiaca;
- mancanza di respiro con respirazione rapida;
- gonfiore.
Se la peritonite non viene curata immediatamente, può causare problemi a lungo termine e persino essere fatale.
Diagnostica appendicite
Il punteggio di Alvarado può essere utilizzato per stratificare i pazienti con sintomi suggestivi di appendicite; l'affidabilità del punteggio in specifici gruppi di pazienti e in momenti diversi non è ancora chiara. Il punteggio di Alvarado è un utile punteggio diagnostico di "esclusione" con un cutoff di 5 per tutti i gruppi di pazienti. È ben calibrato negli uomini, incoerente nei bambini e sovrastima la probabilità di appendicite nelle donne in tutte le fasce di rischio.[ 62 ]
Il punteggio di Alvarado consente la stratificazione del rischio nei pazienti con dolore addominale correlando la probabilità di appendicite alle raccomandazioni per la dimissione, l'osservazione o l'intervento chirurgico.[ 63 ] Ulteriori indagini come l'ecografia e la tomografia computerizzata (TC) sono raccomandate quando la probabilità di appendicite è nell'intervallo intermedio.[ 64 ] Tuttavia, il ritardo temporale, l'elevato costo e la disponibilità variabile delle procedure di imaging significano che il punteggio di Alvarado può essere un prezioso ausilio diagnostico quando si sospetta che l'appendicite sia la causa sottostante dell'addome acuto, in particolare in contesti a basse risorse in cui l'imaging non è disponibile.
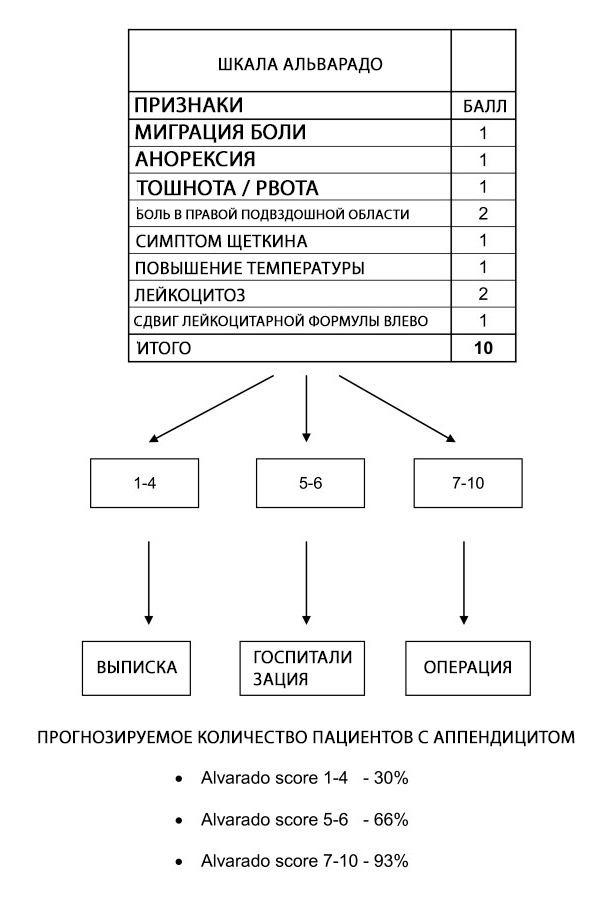
Sebbene il punteggio di Alvarado non sia specifico per la diagnosi di appendicite acuta, un punteggio soglia <5 è sufficientemente sensibile per escludere l'appendicite acuta (sensibilità del 99%). Pertanto, il punteggio di Alvarado può essere utilizzato per ridurre la durata della degenza in pronto soccorso e l'esposizione alle radiazioni nei pazienti con sospetta appendicite acuta. Ciò è supportato da un ampio studio retrospettivo di coorte che ha rilevato che il 100% degli uomini con un punteggio di Alvarado pari o superiore a 9 e il 100% delle donne con un punteggio di Alvarado pari a 10 presentavano appendicite acuta confermata dall'esame istologico chirurgico. Al contrario, il 5% o meno delle pazienti di sesso femminile con un punteggio di Alvarado pari o inferiore a 2 e lo 0% dei pazienti di sesso maschile con un punteggio di Alvarado pari o inferiore a 1 hanno ricevuto una diagnosi di appendicite acuta al momento dell'intervento chirurgico.[ 65 ]
Tuttavia, la scala Alvarado non differenzia l'appendicite acuta complicata da quella non complicata nei pazienti anziani e sembra essere meno sensibile nei pazienti HIV positivi.[ 66 ],[ 67 ]
Il punteggio RIPASA (Raja Isteri Pengiran Anak Saleh appendicitis) ha mostrato una migliore sensibilità e specificità rispetto al punteggio Alvarado nelle popolazioni asiatiche e mediorientali. Malik et al. hanno recentemente pubblicato il primo studio che valuta l'utilità del punteggio RIPASA nel predire l'appendicite acuta in una popolazione occidentale. Con un valore di 7,5 (un punteggio indicativo di appendicite acuta in una popolazione orientale), RIPASA ha dimostrato una ragionevole sensibilità (85,39%), specificità (69,86%), valore predittivo positivo (84,06%), valore predittivo negativo (72,86%) e accuratezza diagnostica (80%) nei pazienti irlandesi con sospetta appendicite acuta (AA) ed è risultato più accurato del punteggio Alvarado.[ 68 ]
L'Adult Appendicitis Score (AAS) stratifica i pazienti in tre gruppi: rischio alto, intermedio e basso di sviluppare appendicite acuta. Questo punteggio si è dimostrato uno strumento affidabile per la stratificazione dei pazienti per l'imaging selettivo, con conseguente basso tasso di appendicectomie negative. In uno studio prospettico su 829 adulti con sospetto clinico di appendicite acuta, il 58% dei pazienti con appendicite acuta istologicamente confermata presentava un punteggio di almeno 16 ed è stato classificato come gruppo ad alta probabilità con una specificità del 93%. I pazienti con un punteggio inferiore a 11 sono stati classificati come a bassa probabilità di appendicite acuta. Solo il 4% dei pazienti con appendicite acuta presentava un punteggio inferiore a 11 e nessuno di loro presentava complicanze dell'appendicite acuta. Al contrario, il 54% dei pazienti non-AA aveva un punteggio inferiore a 11. L'area sotto la curva ROC era significativamente più grande con il nuovo punteggio di 0,882 rispetto al punteggio Alvarado AUC di 0,790 e AIR di 0,810.[ 69 ]
Il punteggio di Alvarado può essere più elevato nelle donne in gravidanza a causa di valori leucocitari più elevati e dell'incidenza di nausea e vomito, soprattutto nel primo trimestre, con conseguente minore accuratezza rispetto alla popolazione non incinta. Gli studi dimostrano che la sensibilità del punteggio di Alvarado (cutoff 7 punti) è del 78,9% e la specificità dell'80,0% nelle donne in gravidanza.[ 70 ],[ 71 ] La specificità del punteggio RIPASA (cutoff 7,5 punti) è del 96%, ma deve essere verificata in studi più ampi. Non ci sono studi sul punteggio di Alvarado in grado di distinguere tra alopecia androgenetica non complicata e complicata durante la gravidanza.
In presenza di sintomi e segni classici, la diagnosi viene posta clinicamente. In tali pazienti, ritardare la laparotomia a causa di ulteriori esami strumentali non fa che aumentare la probabilità di perforazione e di conseguenti complicanze. Nei pazienti con dati atipici o dubbi, gli esami strumentali devono essere eseguiti senza indugio.
La TC con mezzo di contrasto ha una discreta accuratezza nella diagnosi di appendicite e può anche verificare altre cause di addome acuto. L'ecografia a compressione graduata può solitamente essere eseguita più rapidamente della TC, ma l'esame è talvolta limitato dalla presenza di gas nell'intestino ed è meno informativo nella diagnosi differenziale delle cause di dolore non appendicolare. L'uso di questi esami ha ridotto la percentuale di laparotomie negative.
La laparoscopia può essere utilizzata per la diagnosi; l'esame è particolarmente utile nelle donne con dolore addominale inferiore inspiegabile. Gli esami di laboratorio mostrano solitamente leucocitosi (12.000-15.000/μl), ma questi risultati sono molto variabili; la conta leucocitaria non deve essere utilizzata come criterio per escludere l'appendicite.
Il medico del pronto soccorso dovrebbe astenersi dal prescrivere antidolorifici al paziente fino a quando non sia stato visitato da un chirurgo. Gli analgesici possono mascherare i segni peritoneali e portare a un ritardo nella diagnosi o persino alla rottura dell'appendice.
Test di laboratorio
Le misurazioni di laboratorio, tra cui la conta totale dei globuli bianchi (WBC), la percentuale di neutrofili e la concentrazione di proteina C-reattiva (PCR), sono essenziali per continuare l'iter diagnostico nei pazienti con sospetta appendicite acuta.[ 72 ] Classicamente, è presente una conta elevata dei globuli bianchi (WBC) con o senza spostamento a sinistra o bandemia, ma fino a un terzo dei pazienti con appendicite acuta presenta una conta normale dei WBC. I chetoni vengono comunemente rilevati nelle urine e i livelli di proteina C-reattiva possono essere elevati. La combinazione di risultati normali di WBC e PCR ha una specificità del 98% per escludere l'appendicite acuta. Inoltre, i risultati di WBC e PCR hanno un valore predittivo positivo per distinguere tra appendicite non infiammata, non complicata e complicata. Entrambi gli aumenti dei livelli di PCR e WBC sono correlati a una probabilità significativamente maggiore di appendicite complicata. La probabilità di sviluppare appendicite in un paziente con valori normali di WBC e PCR è estremamente bassa. [ 73 ] Una conta leucocitaria di 10.000 cellule/mm^3 è abbastanza prevedibile nei pazienti con appendicite acuta; tuttavia, il livello sarà aumentato nei pazienti con appendicite complicata. Di conseguenza, una conta leucocitaria pari o superiore a 17.000 cellule/mm^3 è associata a complicazioni dell'appendicite acuta, tra cui appendicite perforata e gangrenosa.
Visualizzazione
L'appendicite è tradizionalmente una diagnosi clinica. Tuttavia, diverse tecniche di imaging vengono utilizzate per guidare le fasi diagnostiche, tra cui TC addominale, ecografia e risonanza magnetica.
Tomografia computerizzata
La TC addominale ha un'accuratezza >95% per la diagnosi di appendicite ed è sempre più utilizzata. I criteri TC per l'appendicite includono un'appendice dilatata (diametro >6 mm), un ispessimento della parete appendicolare (>2 mm), un accumulo di grasso periappendicolare, un aumento di volume della parete appendicolare e la presenza di un appendicolito (in circa il 25% dei pazienti). È raro vedere aria o contrasto nel lume in caso di appendicite a causa della dilatazione del lume e della possibile ostruzione nella maggior parte dei casi di appendicite. La mancata visualizzazione dell'appendice non esclude l'appendicite. L'ecografia è meno sensibile e specifica della TC, ma può essere utile per evitare le radiazioni ionizzanti nei bambini e nelle donne in gravidanza. Anche la RM può essere utile nelle donne in gravidanza con sospetta appendicite e risultato ecografico indeterminato. Classicamente, il modo migliore per diagnosticare un'appendicite acuta è con una buona anamnesi e un esame obiettivo completo da parte di un chirurgo esperto; tuttavia, è molto facile ottenere una TC al pronto soccorso. È diventata pratica comune affidarsi principalmente alla TAC per la diagnosi di appendicite acuta. Occasionalmente, gli appendicoliti vengono scoperti incidentalmente durante radiografie o TAC di routine.
La TC mostra una massa infiammatoria nella fossa iliaca destra causata da appendicite acuta.
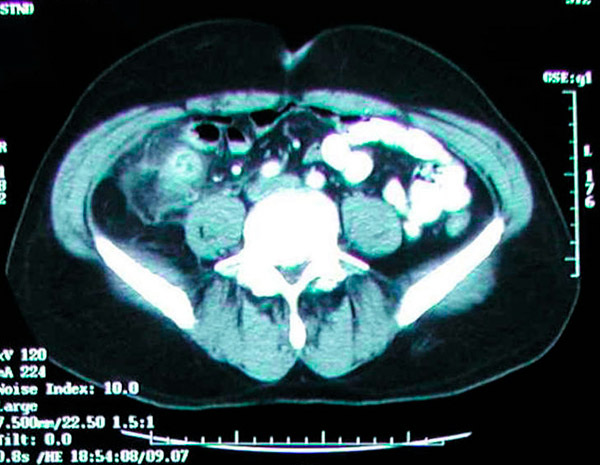
La preoccupazione principale relativa alla TC addominale e pelvica è l'esposizione alle radiazioni; tuttavia, l'esposizione media alle radiazioni di una tipica scansione TC non supererà i 4 mSv, che è leggermente superiore alla radiazione di fondo di quasi 3 mSv. Nonostante la maggiore risoluzione delle immagini TC ottenute con una dose massima di radiazioni di 4 mSv, dosi inferiori non influenzeranno i risultati clinici. Inoltre, la TC addominale e pelvica con contrasto endovenoso nei pazienti con sospetta appendicite acuta dovrebbe essere limitata a una velocità di filtrazione glomerulare (GFR) accettabile di 30 mL/min o superiore. Questi pazienti presentano un rischio maggiore di sviluppare appendicite rispetto alla popolazione generale. L'appendicectomia profilattica dovrebbe essere presa in considerazione in questi pazienti. Studi hanno anche dimostrato che l'incidenza di appendicoliti nei campioni di appendicectomia eseguiti per appendicite acuta varia dal 10% al 30%. [ 74 ], [ 75 ], [ 76 ]
Ecografia ad ultrasuoni
L'ecografia addominale è un esame diagnostico iniziale ampiamente utilizzato e conveniente per la valutazione dei pazienti con dolore addominale acuto. Un indice di compressibilità specifico inferiore a 5 mm di diametro viene utilizzato per escludere l'appendicite. Al contrario, alcuni reperti, tra cui un diametro anteroposteriore superiore a 6 mm, appendicoliti e un'ecogenicità anormalmente aumentata del tessuto periappendicolare, suggeriscono un'appendicite acuta. Le principali preoccupazioni relative all'utilizzo dell'ecografia addominale per valutare una potenziale diagnosi di appendicite acuta includono i limiti intrinseci dell'ecografia nei pazienti obesi e la dipendenza dall'operatore nell'individuazione di caratteristiche suggestive. Inoltre, la compressione graduata è difficile da tollerare nei pazienti con complicanze da peritonite.[ 77 ]
Risonanza magnetica
Nonostante l'elevata sensibilità e specificità della risonanza magnetica (RM) nel contesto della diagnosi di appendicite acuta, l'esecuzione della RM addominale presenta notevoli difficoltà. Non solo è costosa, ma richiede anche un elevato livello di competenza nell'interpretazione dei risultati. Pertanto, le sue indicazioni sono ampiamente limitate a gruppi di pazienti specifici, tra cui le donne in gravidanza, che presentano un rischio inaccettabile di esposizione alle radiazioni. [ 78 ]
Cosa c'è da esaminare?
Diagnosi differenziale
La diagnosi differenziale include ileite di Crohn, adenite mesenterica, diverticolosi del cieco, Mittelschmerz, salpingite, rottura di cisti ovarica, gravidanza ectopica, ascesso tubo-ovarico, disturbi muscoloscheletrici, endometriosi, malattia infiammatoria pelvica, gastroenterite, colite del lato destro, colica renale, calcoli renali, malattia dell'intestino irritabile, torsione testicolare, torsione ovarica, sindrome del legamento rotondo, epididimite e altri problemi gastrointestinali non descritti. Un'anamnesi medica dettagliata e un esame obiettivo orientato al problema sono necessari per escludere diagnosi differenziali. Di conseguenza, una recente infezione virale suggerisce generalmente un'adenite mesenterica acuta e un peggioramento della dolorabilità cervicale durante l'esame transvaginale, che si osserva comunemente nella malattia infiammatoria pelvica. Una delle diagnosi differenziali più difficili è il morbo di Crohn acuto. Sebbene una storia clinica positiva per il morbo di Crohn in passato possa prevenire interventi chirurgici non necessari, il morbo di Crohn può presentarsi acutamente per la prima volta, simulando un'appendicite acuta. La presenza di un ileo infiammato al momento dell'intervento chirurgico dovrebbe sollevare il sospetto di morbo di Crohn insieme ad altre cause batteriche di ileite acuta, tra cui l'ileite da Yersinia o Campylobacter. L'approccio preferito è l'appendicectomia, anche in assenza di segni di appendicite acuta. Tuttavia, nei pazienti con segni di ileite insieme a infiammazione del cieco, l'appendicectomia è controindicata, poiché complicherebbe ulteriormente la procedura. [ 79 ]
Chi contattare?
Trattamento appendicite
L'obiettivo della gestione non operativa (NOM) è quello di consentire ai pazienti di evitare l'intervento chirurgico utilizzando antibiotici.[ 80 ] I primi studi degli anni '50 hanno riportato il successo del trattamento dell'appendicite acuta con soli antibiotici e hanno raccomandato il trattamento per l'appendicite con sintomi di durata inferiore alle 24 ore.[ 81 ],[ 82 ] Negli ultimi anni, c'è stato un rinnovato interesse per la NOM dell'appendicite acuta non complicata, con diversi studi che riportano un trattamento di successo di circa il 65% dei casi utilizzando solo antibiotici. Tuttavia, studi come APPAC, ACTUAA e metanalisi hanno mostrato risultati contrastanti, con tassi di fallimento della NOM a breve e lungo termine che vanno dall'11,9% al 39,1%.[ 83 ] Inoltre, gli studi sull'uso della NOM nell'appendicite complicata sono limitati ma hanno dimostrato che, sebbene possa avere successo, è associato a un aumento dei tassi di riammissione e a ricoveri ospedalieri più lunghi.[ 84 ],[ 85 ]
Il trattamento dell'appendicite acuta consiste nell'asportazione dell'appendice infiammata; poiché la mortalità aumenta con il ritardo nel trattamento, un tasso di appendicectomia negativa del 10% è considerato accettabile. Il chirurgo di solito rimuove l'appendice anche se perforata. Talvolta è difficile determinare la posizione dell'appendice: in questi casi, l'appendice si trova solitamente dietro il cieco o l'ileo, oppure dietro il mesentere del fianco destro del colon.
Le controindicazioni all'appendicectomia includono la malattia infiammatoria intestinale che coinvolge il cieco. Tuttavia, in caso di ileite terminale con cieco intatto, l'appendice deve essere rimossa.
L'asportazione dell'appendice deve essere preceduta da antibiotici per via endovenosa. Sono preferibili le cefalosporine di terza generazione. In caso di appendicite non complicata, non sono necessari ulteriori antibiotici. In caso di perforazione, la terapia antibiotica deve essere continuata fino al ritorno alla normalità della temperatura e della conta leucocitaria del paziente (circa 5 giorni). Se l'intervento chirurgico non è possibile, gli antibiotici, sebbene non siano un trattamento, migliorano significativamente la sopravvivenza. Senza intervento chirurgico o terapia antibiotica, la mortalità supera il 50%.
Al pronto soccorso, il paziente non deve assumere liquidi per via orale (NPO) ed essere idratato per via endovenosa con cristalloidi; gli antibiotici devono essere somministrati per via endovenosa secondo le indicazioni del chirurgo. Il consenso informato è responsabilità del chirurgo. Il trattamento standard per l'appendicite acuta è l'appendicectomia. L'appendicectomia laparoscopica è preferibile all'approccio aperto. La maggior parte delle appendicectomie non complicate viene eseguita per via laparoscopica. Diversi studi hanno confrontato i risultati di un gruppo di pazienti sottoposti ad appendicectomia laparoscopica con quelli di pazienti sottoposti ad appendicectomia aperta. I risultati hanno mostrato un tasso inferiore di infezione della ferita, una ridotta necessità di analgesici postoperatori e una degenza postoperatoria più breve nel primo gruppo. Il principale svantaggio dell'appendicectomia laparoscopica è il tempo operatorio più lungo.[ 86 ]
Tempo di funzionamento
Uno studio retrospettivo recente non ha trovato differenze significative nelle complicanze tra appendicectomia precoce (<12 ore dopo la presentazione) e tardiva (12-24 ore).[ 87 ] Tuttavia, questo non tiene conto del tempo effettivo dall'insorgenza dei sintomi alla presentazione, che può influenzare il tasso di perforazione.[ 88 ] Dopo le prime 36 ore dall'insorgenza dei sintomi, il tasso medio di perforazione è del 16-36% e il rischio di perforazione è del 5% per ogni 12 ore successive.[ 89 ] Pertanto, una volta effettuata la diagnosi, l'appendicectomia deve essere eseguita senza ritardi inutili.
Appendicectomia laparoscopica
In caso di ascesso o infezione avanzata, potrebbe essere necessario un approccio aperto. L'approccio laparoscopico offre meno dolore, una guarigione più rapida e la possibilità di esplorare una porzione più ampia dell'addome attraverso piccole incisioni. Le situazioni in cui è noto un ascesso di un'appendice perforata possono richiedere una procedura di drenaggio percutaneo, solitamente eseguita da un radiologo interventista. Questo stabilizza il paziente e dà il tempo all'infiammazione di attenuarsi, consentendo di eseguire un'appendicectomia laparoscopica meno complessa in un secondo momento. I medici prescrivono anche antibiotici ad ampio spettro ai pazienti. Vi è una certa controversia riguardo all'uso preoperatorio di antibiotici nell'appendicite non complicata. Alcuni chirurghi ritengono che l'uso di antibiotici di routine sia inappropriato in questi casi, mentre altri li prescrivono di routine.
Nei pazienti con ascesso appendicolare, alcuni chirurghi proseguono la terapia antibiotica per diverse settimane, per poi eseguire un'appendicectomia elettiva. In caso di rottura dell'appendice, la procedura può essere eseguita per via laparoscopica, ma è necessaria un'irrigazione estesa dell'addome e della pelvi. Inoltre, potrebbe essere necessario lasciare aperte le sedi dei trocar. Un numero significativo di pazienti con sospetta appendicite acuta può essere trattato senza complicazioni con l'approccio laparoscopico. Tuttavia, diversi fattori predicono la necessità di conversione all'approccio aperto. L'unico fattore preoperatorio indipendente che predice la conversione all'appendicectomia laparoscopica è la presenza di comorbilità. Inoltre, diversi reperti intraoperatori, tra cui la presenza di ascesso periappendicolare e peritonite diffusa, sono predittori indipendenti non solo di un tasso di conversione più elevato, ma anche di un aumento significativo delle complicanze postoperatorie.[ 90 ]
Appendicectomia aperta
Sebbene l'appendicectomia laparoscopica sia ampiamente utilizzata come trattamento chirurgico preferito per l'appendicite acuta in molti centri, l'appendicectomia aperta può ancora essere scelta come opzione pratica, soprattutto nel trattamento dell'appendicite complicata con cellulite e nei pazienti che sono stati sottoposti a conversione chirurgica dall'approccio laparoscopico principalmente a causa di potenziali problemi associati alla scarsa visibilità.
Approcci chirurgici alternativi
Recentemente, sono stati introdotti diversi altri approcci chirurgici alternativi, tra cui la chirurgia endoscopica transluminale con orifizio naturale (NOTES) e la chirurgia laparoscopica a singola incisione (SILS). L'idea di utilizzare un endoscopio flessibile per entrare nel tratto gastrointestinale o vaginale e poi sezionare tale organo per raggiungere la cavità addominale rappresenta un'alternativa interessante per i pazienti sensibili agli aspetti estetici delle procedure. Questa tecnica è stata successivamente testata con successo in un'appendicectomia transgastrica su un gruppo di dieci pazienti indiani. I principali potenziali vantaggi dell'appendicectomia mediante NOTES sono l'assenza di cicatrici e la limitazione del dolore postoperatorio. Dato il numero limitato di pazienti sottoposti ad appendicectomia mediante NOTES, non è ancora possibile un confronto dettagliato dei risultati postoperatori. Pertanto, il principale svantaggio dell'utilizzo di questa tecnica è la necessità di combinarla con un approccio laparoscopico per garantire un'adeguata retrazione durante la procedura e confermare la chiusura del sito di accesso. [ 91 ], [ 92 ], [ 93 ] Come tecnica chirurgica, la SILS per l'appendicectomia viene eseguita attraverso un'incisione ombelicale o una cicatrice addominale preesistente. I potenziali benefici della SILS includono la riduzione del dolore postoperatorio, delle complicazioni della ferita post-procedura e dei conseguenti periodi di malattia più brevi. [ 94 ] Tuttavia, fino al 40% dei pazienti passa comunque alla laparoscopia tradizionale ad un certo punto durante la procedura. Il principale svantaggio della SILS per l'appendicectomia è la maggiore complicazione a lungo termine associata all'ernia incisionale.
In caso di riscontro di una lesione infiammatoria di grandi dimensioni che occupa spazio e coinvolge l'appendice, l'ileo distale e il cieco, è preferibile la resezione dell'intera lesione e l'ileostomia.
Nei casi avanzati, quando si è già formato un ascesso pericolico, quest'ultimo viene drenato con un tubo inserito per via percutanea sotto controllo ecografico o con intervento chirurgico a cielo aperto (con successiva asportazione differita dell'appendice). Il diverticolo di Meckel viene rimosso parallelamente all'asportazione dell'appendice, ma solo se l'infiammazione periappendiceca non interferisce con questa procedura.
Maggiori informazioni sul trattamento
Previsione
Con un intervento chirurgico tempestivo, il tasso di mortalità è inferiore all'1% e la guarigione è solitamente rapida e completa. In caso di complicanze (perforazione e sviluppo di ascesso o peritonite), la prognosi è peggiore: sono possibili interventi ripetuti e un recupero prolungato.

