Esperto medico dell'articolo
Nuove pubblicazioni
Malattia di Crohn
Ultima recensione: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Il morbo di Crohn è una malattia infiammatoria transmurale cronica del tratto gastrointestinale che colpisce tipicamente l'ileo distale e il colon, ma può svilupparsi a qualsiasi livello del tratto gastrointestinale. I sintomi includono diarrea e dolore addominale. Possono svilupparsi ascessi, fistole interne ed esterne e occlusione intestinale.
Morbo di Crohn - patologia intestinale
Poiché questa malattia può essere localizzata in qualsiasi parte del tratto gastrointestinale, esiste una classificazione specifica per differenziarne le forme. Pertanto, nell'ileocolite, sono principalmente colpiti l'ileo e il colon. Nella forma gastroduodenale, lo stomaco e il duodeno. Nell'ileite, è colpito l'ileo. Nella digiunoileite, l'intestino tenue e l'ileo sono danneggiati. Nel morbo di Crohn del colon, le altre parti del tratto gastrointestinale non sono colpite.
Possono manifestarsi sintomi extraintestinali, in particolare artrite. La diagnosi di morbo di Crohn si effettua mediante colonscopia e studi con contrasto baritato. Il trattamento prevede 5-ASA, glucocorticoidi, immunomodulatori, anticitochine, antibiotici e spesso un intervento chirurgico.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Codice ICD-10
La classificazione ICD definisce il morbo di Crohn come un'infiammazione del tratto gastrointestinale di origine sconosciuta, caratterizzata da lesioni a singoli segmenti, decorso recidivante e comparsa di formazioni ulcerative, che in alcuni casi possono essere accompagnate da complicanze. La malattia può colpire l'intestino tenue e crasso contemporaneamente o separatamente. L'incidenza della malattia è di circa venticinque casi ogni centomila persone. In questo caso, la forma mista è la più comune, quando sono interessati sia l'intestino crasso che quello tenue. I fattori di rischio per lo sviluppo della malattia includono predisposizione genetica e patologie intestinali croniche. L'esame macroscopico distingue ulcere e formazioni granulomatose, mentre l'esame microscopico rivela edema nell'area lesa e iperplasia dei linfofollicoli della membrana sottomucosa. Stadi di sviluppo della malattia:
- Fase acuta. Caratterizzata da diarrea acuta, spossatezza e dolore al lato destro dell'addome.
- Fase subacuta. Caratterizzata da un aumento del numero di lesioni ulcerative, dalla comparsa di granulomi e dallo sviluppo di stenosi intestinale. La sindrome dolorosa è crampiforme.
- Fase cronica. Caratterizzata da ulteriore sviluppo della malattia e comparsa di complicanze.
Cause del morbo di Crohn
Le cause del morbo di Crohn non sono ancora del tutto note. Si ipotizza che la malattia possa essere ereditaria e che possa anche essere scatenata da patologie infettive e fattori immunologici.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Come si sviluppa il morbo di Crohn?
Il morbo di Crohn inizia con l'infiammazione delle cripte e la formazione di ascessi, che progrediscono in piccole ulcere aftoidi focali. Queste lesioni della mucosa possono progredire in ulcere profonde longitudinali e trasversali con precedente edema della mucosa, formando le caratteristiche alterazioni intestinali a "ciottoli".
La diffusione dell'infiammazione transmurale porta a linfedema e ispessimento della parete intestinale e del mesentere. Il tessuto adiposo mesenterico si estende solitamente alla superficie sierosa dell'intestino. I linfonodi mesenterici spesso aumentano di volume. Un'infiammazione estesa può portare a ipertrofia dello strato muscolare, fibrosi e formazione di stenosi, che può causare ostruzione intestinale. Sono caratteristici la formazione di ascessi e fistole con strutture adiacenti, tra cui altre anse intestinali, la vescica o lo psoas; possono persino aprirsi sulla parete addominale anteriore o laterale. Indipendentemente dall'attività intra-addominale del processo, fistole e ascessi perianali si verificano in 1/4-1/3 dei casi; queste complicanze rappresentano spesso gli aspetti più sfavorevoli.
Granulomi non caseosi possono svilupparsi nei linfonodi, nel peritoneo, nel fegato e interessare tutti gli strati della parete intestinale. Il segno patognomonico è la presenza di granulomi, ma il morbo di Crohn nel 50% dei pazienti non è caratterizzato dalla presenza di granulomi. La loro presenza, molto probabilmente, non è associata al decorso clinico.
Il segmento intestinale interessato è nettamente delimitato dall'intestino normale (la "zona silente"); da qui il nome di enterite regionale. Il morbo di Crohn colpisce solo l'ileo in circa il 35% dei casi (ileite); nel 45% sono interessati l'ileo e il colon (ileocolite), con danno predominante al fianco destro del colon; in circa il 20% dei casi è interessato solo il colon (colite granulomatosa) e nella maggior parte dei casi, a differenza della colite ulcerosa (CU), il retto non è sempre interessato. Talvolta è interessato l'intero intestino tenue (digiunoileite). Molto raramente sono interessati lo stomaco, il duodeno o l'esofago. In assenza di intervento chirurgico, la malattia di solito non si diffonde alle aree dell'intestino tenue non coinvolte al momento della diagnosi iniziale.
Esiste un rischio maggiore di sviluppare un cancro nelle aree colpite dell'intestino tenue. I pazienti con interessamento del colon presentano un rischio a lungo termine di sviluppare un cancro del colon-retto, simile alla colite ulcerosa, a seconda dell'estensione e della durata della malattia.
Sintomi del morbo di Crohn
Il morbo di Crohn è caratterizzato dai seguenti sintomi iniziali: diarrea cronica con dolore addominale, febbre, anoressia e perdita di peso. L'addome è dolente e può essere dolente alla palpazione, con presenza di massa o dolorabilità. Un sanguinamento rettale significativo è raro, tranne che in lesioni isolate del colon, che possono verificarsi anche nella colite ulcerosa. Alcuni pazienti sviluppano un addome acuto, simulando un'appendicite acuta o un'occlusione intestinale. Circa un terzo dei pazienti presenta lesioni perianali (soprattutto ragadi), che a volte sono le principali manifestazioni o addirittura la causa dei disturbi. Nei bambini, le manifestazioni extraintestinali spesso predominano sui sintomi gastrointestinali; artrite, febbre di eziologia sconosciuta, anemia o ritardo di crescita possono essere le principali manifestazioni, mentre dolore addominale o diarrea possono essere assenti.
Se il morbo di Crohn recidiva, i suoi sintomi cambiano. Il dolore è il sintomo principale e si manifesta con una normale recidiva. I pazienti con grave riacutizzazione o formazione di ascessi manifestano dolorabilità alla palpazione, tensione protettiva, sintomi peritoneali e segni di intossicazione generale. Le aree di stenosi intestinale possono causare ostruzione intestinale con il caratteristico dolore colico, gonfiore, stitichezza e vomito. Anche le aderenze dopo precedenti interventi chirurgici possono causare ostruzione intestinale, che inizia in modo acuto, senza febbre, dolore e malessere tipici dell'ostruzione durante la riacutizzazione. La formazione di una fistola vescico-intestinale può causare bolle d'aria nelle urine (pneumorie). La perforazione libera nella cavità addominale è rara.
Il morbo di Crohn cronico provoca una varietà di sintomi sistemici, tra cui febbre, perdita di peso, deperimento e manifestazioni extraintestinali.
Secondo la classificazione di Vienna, il morbo di Crohn è suddiviso in tre forme principali: (1) prevalentemente infiammatoria, che dopo diversi anni di progressione della malattia solitamente diventa (2) stenotica o ostruttiva, oppure (3) prevalentemente penetrante o fistolosa. Queste diverse forme cliniche determinano approcci terapeutici diversi. Alcuni studi genetici suggeriscono una base molecolare per questa classificazione.
Morbo di Crohn e gravidanza
Il morbo di Crohn e la gravidanza sono considerati in modo diverso dagli specialisti. Alcuni sostengono che il morbo di Crohn non abbia un impatto significativo sul decorso della gravidanza, sul parto e sul feto, salvo in caso di riacutizzazione della malattia durante questo periodo. Tuttavia, la maggior parte degli specialisti ritiene che la gravidanza possa avere un impatto negativo sullo sviluppo della malattia, poiché l'utero dilatato esercita una pressione sulle sezioni intestinali e aumenta il livello di cortisolo endogeno, che diminuisce rapidamente dopo il parto. La prognosi della malattia dipende anche dal fatto che la gravidanza si sia verificata durante la fase di remissione o di riacutizzazione. Se la malattia non presenta complicazioni, di solito ciò non influisce sul decorso della gravidanza. Nei casi gravi, il morbo di Crohn può provocare il rischio di aborto spontaneo e può anche rappresentare una minaccia per la vita del feto durante il parto. Le complicazioni durante il parto si verificano più spesso se la malattia è insorta o peggiorata durante la gravidanza. Un'acutizzazione della malattia durante la gravidanza è difficile da individuare, poiché il quadro clinico praticamente non cambia. In caso di ostruzione intestinale, stenosi intestinale e formazione di fistole, si verifica un impatto negativo sul decorso della gravidanza anche durante il periodo di remissione della malattia. In caso di persistente attenuazione dei sintomi della malattia, la gravidanza in presenza di morbo di Crohn è ammissibile, mentre la sua esacerbazione rappresenta una controindicazione al concepimento.
Dove ti fa male?
Morbo di Crohn e colite ulcerosa
Si ritiene che il morbo di Crohn e la colite ulcerosa siano correlati alla predisposizione ereditaria, nonché all'impatto di agenti infettivi sul tratto gastrointestinale. La principale differenza tra queste malattie è che nella colite ulcerosa, di solito solo l'intestino crasso è vulnerabile, mentre nel morbo di Crohn sono colpite diverse parti del tratto gastrointestinale. La lesione nella colite ulcerosa è solitamente concentrata in un segmento dell'intestino crasso. Nel morbo di Crohn, la lesione può coprire più aree del tratto intestinale. I sintomi del morbo di Crohn e della colite ulcerosa sono molto simili tra loro e non è sempre possibile distinguerli con precisione. Di solito viene prescritta una biopsia per differenziare queste due malattie. Segni comuni di queste patologie sono diarrea e febbre, dolore addominale, perdita o completa perdita di appetito, perdita di peso e debolezza generale. Possono essere presenti anche nausea, vomito e dolori articolari. È opportuno sottolineare che sintomi simili possono essere osservati anche in altre patologie del tratto gastrointestinale, per cui una diagnosi qualificata è estremamente importante per stabilire la diagnosi corretta.
Perché il morbo di Crohn è pericoloso?
Per non ritardare il trattamento e rivolgersi tempestivamente a uno specialista, è necessario che il paziente sappia perché il morbo di Crohn è pericoloso:
- Con il progredire della malattia aumenta il numero di segmenti intestinali interessati.
- Recidiva della malattia a seguito di intervento chirurgico (lesione dell'intestino prossimale).
- Formazione di fistole nel retto e in altre parti del tratto digerente.
- Sviluppo di patologie extraintestinali (eritema, piodermite, episclerite, uveite, spondilite anchilosante).
- Ostruzione intestinale.
- Rischio di sviluppare un adenocarcinoma.
- Perforazione del colon, sviluppo di emorragia intestinale.
- Dilatazione del colon.
- Assorbimento insufficiente dei nutrienti nell'intestino tenue.
Diagnosi del morbo di Crohn
Il morbo di Crohn deve essere sospettato nei pazienti con sintomi di infiammazione o ostruzione, nei pazienti senza sintomi gastrointestinali evidenti ma con ascessi perianali e in quelli con artrite inspiegabile, eritema nodoso, febbre, anemia o (in un bambino) scarsa crescita. Anche un'anamnesi familiare aumenta il sospetto di morbo di Crohn. Sintomi e segni simili al morbo di Crohn (ad es. dolore addominale, diarrea) possono derivare da altre malattie gastrointestinali. Il morbo di Crohn si differenzia dalla colite ulcerosa; la diagnosi può essere difficile nel 20% dei casi in cui il morbo di Crohn è limitato al colon. Tuttavia, poiché il trattamento di queste patologie è simile, questa distinzione è importante solo quando si considerano le indicazioni per il trattamento chirurgico o la terapia empirica.
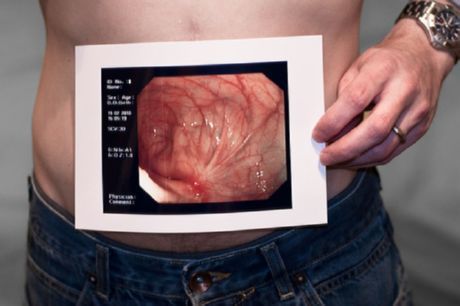
I pazienti con sintomi di addome acuto (sia nuovi che ricorrenti) necessitano di radiografia addominale in proiezione anteroposteriore e laterale e di TC addominale. Questi esami possono identificare un'ostruzione o altre possibili cause di addome acuto (ad esempio, appendicite). L'ecografia può valutare meglio la patologia ginecologica nelle donne con dolore addominale inferiore e pelvico.
Se le manifestazioni iniziali della malattia non sono acute, è preferibile un esame del tratto gastrointestinale superiore e dell'intestino tenue con radiografia mirata dell'ileo terminale alla TC. Gli studi gastrointestinali sono diagnostici se mostrano un restringimento marcato (che produce un "segno della corda") o la separazione delle anse intestinali. Se questi reperti sono equivoci, gli enteroclimi o l'enteroscopia con capsula possono rivelare ulcere aftose superficiali e lineari. Il clisma opaco può essere utilizzato se predominano i sintomi del colon (ad es. diarrea), che può mostrare reflusso di bario nell'ileo terminale con insufficienza valvolare, nodularità, rigidità, ispessimento della parete e restringimento del lume. Reperti radiografici simili si osservano nel carcinoma cieco, nel carcinoide ileale, nel linfosarcoma, nella vasculite sistemica, nell'enterite da radiazioni, nella tubercolosi ileocecale e nel granuloma amebico.
Nei casi atipici (ad esempio, diarrea prevalente con dolore minimo), la malattia di Crohn viene diagnosticata in modo simile a una sospetta colite ulcerosa, con colonscopia (che include biopsia, studi della flora intestinale patogena e, se possibile, imaging dell'ileo terminale). L'endoscopia del tratto gastrointestinale superiore può rivelare un coinvolgimento gastrico e duodenale anche in assenza di sintomi del tratto gastrointestinale superiore.
È necessario eseguire esami di laboratorio per diagnosticare anemia, ipoalbuminemia e anomalie elettrolitiche. È necessario eseguire test di funzionalità epatica; livelli elevati di fosfatasi alcalina e γ-glutamil transpeptidasi suggeriscono una possibile colangite sclerosante primitiva. La leucocitosi o l'aumento delle proteine di fase acuta (ad es. VES, PCR) sono aspecifici, ma è possibile un monitoraggio periodico per monitorare l'attività della malattia.
Gli anticorpi anti-citoplasma dei neutrofili perinucleari sono presenti nel 60-70% dei pazienti con colite ulcerosa e solo nel 5-20% dei pazienti con morbo di Crohn. Il morbo di Crohn è caratterizzato dalla presenza di anticorpi anti-neutrofili-Saccharomyces cerevisiae. Tuttavia, questi test non consentono di differenziare in modo affidabile le due patologie. Hanno un certo valore nei casi di "colite indeterminata" e non sono raccomandati per la diagnosi di routine.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ]
Algoritmo per la diagnosi del morbo di Crohn
Il morbo di Crohn viene diagnosticato mediante radiografie ed endoscopia, che consentono di valutare le condizioni del tratto gastrointestinale. L'analisi delle feci determina la presenza di leucociti. La presenza di leucociti nelle feci indica un processo infiammatorio nelle pareti intestinali. Se la malattia causa feci molli, queste vengono esaminate per la presenza di agenti infettivi, uova di elminti e clostridi. Per diagnosticare il morbo di Crohn, si utilizza il metodo dell'irrigoscopia: una radiografia del colon con l'introduzione di un mezzo di contrasto (una soluzione acquosa di solfato di bario con tannino). Due o tre giorni prima dell'esame, al paziente viene raccomandata una dieta speciale e il giorno prima l'assunzione di olio di ricino per via orale (circa trenta grammi). La sera viene somministrato un clistere e non si assume cibo fino al termine della procedura. Viene eseguita una radiografia del canale del bario per valutare la capacità di evacuazione del colon e la sua interazione con altri organi. L'enterografia intubativa consente di esaminare l'intestino tenue introducendo bario tramite un sondino nasogastrico. Dopo la radiografia, è possibile eseguire una scintigrafia per distinguere processi infiammatori da processi non infiammatori. Questo metodo consente di esaminare l'attività del tratto gastrointestinale e si basa sul fatto che il paziente assume alimenti marcati con un isotopo radioattivo, dopodiché il loro movimento attraverso il tratto digerente viene monitorato tramite un'apparecchiatura speciale. Nell'ambito della diagnostica completa, vengono eseguiti anche esami del sangue e delle feci e un immunogramma.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Test per il morbo di Crohn
Gli esami del sangue per il morbo di Crohn mostrano un aumento della velocità di eritrosedimentazione (VES), uno squilibrio idro-salino, bassi livelli di proteine plasmatiche e una carenza di acido folico, vitamine B12 e D. L'esame coproscopico rivela livelli elevati di acidi grassi e sali, la presenza di una grande quantità di amido non digerito nelle feci e livelli elevati di azoto nelle feci. La fibrogastroscopia rivela le aree colpite nel tratto gastrointestinale superiore. La rettosigmoidoscopia rivela alterazioni patologiche nel retto. L'endoscopia nella fase iniziale della malattia rivela lesioni erosive aftose e presenza di muco contenente pus sulle pareti intestinali.
Raggi X
Nella diagnosi del morbo di Crohn, le radiografie sono molto importanti, in quanto possono essere utilizzate per determinare con precisione la sede del processo infiammatorio. Le radiografie sono particolarmente importanti quando si esamina l'intestino tenue, in quanto rappresentano l'unico modo per esaminarlo. Prima di iniziare la procedura, il paziente assume per via orale un liquido contenente bario, che può essere somministrato anche per via rettale (clisma opaco). Sulla radiografia, il liquido è riconoscibile dal suo colore bianco, che permette di visualizzare ulcere, stenosi intestinali, ecc. Se tale esame risulta inefficace, vengono prescritti altri tipi di radiografie.
Colonscopia
La colonscopia è fondamentale per la diagnosi del morbo di Crohn. La colonscopia per il morbo di Crohn consente di ottenere un quadro completo delle condizioni dell'intestino crasso. Aiuta a identificare la presenza di formazioni ulcerative, infiammazioni e sanguinamenti. L'esplorazione dell'intestino crasso consente di esaminarlo completamente, dal cieco al retto. Di solito, la procedura viene eseguita senza anestesia preventiva. L'anestesia locale viene eseguita in caso di dolore intenso localizzato nell'ano, così come in caso di gravi processi che interrompono la funzionalità dell'intestino tenue, come la formazione di aderenze nella cavità addominale. La procedura viene eseguita in posizione supina con l'introduzione di uno speciale dispositivo (colonscopio) attraverso l'ano fino al retto. Due giorni prima della colonscopia, al paziente viene mostrata una dieta a basso residuo; il giorno prima e il giorno stesso della procedura, la dieta dovrebbe consistere solo di liquidi (brodi, tisane). Si raccomanda inoltre di assumere olio di ricino il giorno prima dell'esame. Due cucchiai di olio vengono sciolti in circa mezzo bicchiere di kefir e assunti per via orale, il che aiuta a pulire completamente il colon. Al mattino, prima della procedura, vengono eseguiti altri uno o due clisteri, fino a quando l'intestino non è completamente pulito e non si libera acqua.
Quali test sono necessari?
Chi contattare?
Come si cura il morbo di Crohn?
Attualmente non esiste una risposta chiara alla domanda su come trattare il morbo di Crohn, poiché le cause di questa malattia non sono state stabilite con precisione. Pertanto, il trattamento principale per lo sviluppo di questa patologia è mirato a ridurre l'infiammazione, stabilizzare le condizioni del paziente e prevenire le complicanze. Un gastroenterologo e un proctologo trattano questa malattia. In caso di minaccia immediata per la vita del paziente, viene prescritto un intervento chirurgico, ad esempio in caso di sviluppo di un ascesso o quando i metodi di trattamento conservativo si rivelano inefficaci. La terapia conservativa per il morbo di Crohn prevede principalmente la prescrizione di una dieta, ad esempio quella indicata nella tabella n. 4B. Essa aiuta a ridurre l'irritazione del tratto gastrointestinale e i processi di fermentazione, a ridurre la secrezione gastrica e biliare. Diverse varianti di nutrizione dietetica mirano a minimizzare il dolore e a correggere la funzionalità dell'apparato digerente. Il trattamento farmacologico mira ad alleviare l'infiammazione e i sintomi della malattia, rafforzando le difese dell'organismo. Il farmaco sulfasalazina viene assunto prima dei pasti quattro volte al giorno, da uno a due grammi nella fase acuta della malattia. Durante il periodo di sollievo, il dosaggio viene gradualmente ridotto a cinquecento milligrammi. Il farmaco mesalazina viene assunto per via orale a 400-800 mg tre volte al giorno per due o tre mesi. Durante il trattamento, è anche possibile l'uso a breve termine di corticosteroidi, immunosoppressori, agenti immunosoppressori che bloccano le citochine che causano formazioni erosive e ulcerative sulle pareti intestinali. Come terapia antibatterica per la comparsa di formazioni purulente, vengono utilizzati metronidazolo e ciprofloxacina. A seconda dei sintomi della malattia, al paziente possono essere prescritti farmaci antidiarroici o contro la stitichezza, nonché anestetici ed emostatici, complessi vitaminici e minerali.
Trattamento sintomatico
Crampi e diarrea possono essere alleviati con loperamide 2-4 mg per via orale fino a 4 volte al giorno (preferibilmente prima dei pasti). Tale terapia sintomatica è sicura, tranne nei casi di colite acuta grave, che può progredire in megacolon tossico come nella colite ulcerosa. I mucillagini idrofili (ad esempio, preparati a base di metilcellulosa o psillio) possono talvolta aiutare a prevenire l'irritazione rettale e anale aumentando la consistenza delle feci. I cibi ruvidi devono essere evitati in caso di colite stenotica o infiammata.
Trattamento per i casi lievi
Questa categoria include pazienti ambulatoriali candidati alla terapia orale e che non presentano segni di tossicità, dolorabilità, massa addominale o ostruzione. L'acido 5-aminosalicilico (5-ASA, mesalazina) è comunemente utilizzato come trattamento di prima linea, sebbene la sua efficacia nella malattia dell'intestino tenue sia limitata. Pentasa è la formulazione più efficace per la malattia ileale prossimale; asacol è efficace nella malattia ileale distale; tutte le formulazioni sono pressoché equivalenti nella colite, sebbene nessuno dei nuovi agenti possa competere con la sulfasalazina in termini di efficacia dose-dipendente.
Alcuni medici considerano gli antibiotici il trattamento di prima linea; possono essere utilizzati nei pazienti che non rispondono al 5-ASA per 4 settimane; il loro utilizzo è strettamente empirico. Il trattamento con uno qualsiasi di questi farmaci può essere continuato per 8-16 settimane.
Anche se il trattamento è efficace, i pazienti affetti dal morbo di Crohn necessitano di una terapia di mantenimento.
Trattamento per i casi gravi
Nei pazienti senza ascessi ma con dolore persistente, dolorabilità alla palpazione, febbre e vomito, o in caso di terapia inefficace nei casi lievi, sono indicati i glucocorticoidi, per via orale o parenterale, a seconda della gravità della malattia e della frequenza del vomito. Il prednisolone orale agisce più rapidamente ed efficacemente della budesonide orale, ma quest'ultima presenta un numero leggermente inferiore di effetti indesiderati. Nei pazienti in cui i glucocorticoidi sono inefficaci o in cui la loro dose non può essere ridotta, si devono prescrivere azatioprina, 6-mercaptopurina o eventualmente metotrexato. L'infliximab è considerato da alcuni autori un farmaco di seconda linea dopo i glucocorticoidi, ma il suo uso è controindicato in caso di infezione attiva.
L'ostruzione dovuta ad aderenze viene inizialmente trattata con aspirazione nasogastrica, fluidi endovenosi e talvolta nutrizione parenterale. Il morbo di Crohn non complicato che ha causato l'ostruzione si risolve entro pochi giorni; la mancata risoluzione tempestiva indica una complicazione o un'altra eziologia dell'ostruzione e richiede un intervento chirurgico immediato.
Decorso fulminante della malattia o formazione di ascessi
I pazienti con segni di intossicazione, febbre alta, vomito persistente, sintomi peritoneali, dolore e una massa palpabile nella cavità addominale devono essere ricoverati in ospedale con fluidi per via endovenosa e terapia antibatterica. Gli ascessi devono essere drenati mediante puntura percutanea o intervento chirurgico. I glucocorticoidi per via endovenosa devono essere somministrati solo se l'infezione è stata esclusa o soppressa. Se i glucocorticoidi risultano inefficaci entro 5-7 giorni, è indicato il trattamento chirurgico.
Fistole
Le fistole vengono trattate principalmente con metronidazolo e ciprofloxacina. Se il trattamento fallisce entro 3-4 settimane, ai pazienti devono essere somministrati immunomodulatori (immunosoppressori, ad esempio azatioprina, 6-mercaptopurina) con o senza infliximab per una risposta più rapida. La ciclosporina è un'alternativa, ma spesso recidivano dopo il trattamento. I tratti fistolosi perianali gravi e refrattari al trattamento possono essere un'indicazione per una colostomia temporanea, ma quasi sempre recidivano dopo il ripristino del passaggio; pertanto, la disconnessione intestinale dovrebbe essere considerata un'aggiunta alla chirurgia radicale piuttosto che un trattamento primario.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
Cure di supporto
I pazienti che raggiungono la remissione con 5-ASA richiedono una terapia di mantenimento con questo farmaco. I pazienti che necessitano di un trattamento acuto con glucocorticoidi o infliximab generalmente richiedono una terapia di mantenimento con azatioprina, 6-mercaptopurina o metotrexato. I glucocorticoidi non sono né sicuri né efficaci per la terapia di mantenimento a lungo termine. Nei pazienti che hanno risposto in modo acuto a infliximab ma che hanno fallito la terapia di mantenimento con antimetaboliti, possono essere somministrate dosi ripetute di infliximab 5-10 mg/kg a intervalli di 8 settimane durante i periodi di remissione. Il monitoraggio durante la remissione si basa esclusivamente sui sintomi e sugli esami del sangue e non richiede esami radiografici o colonscopici (a parte il monitoraggio annuale di routine della displasia) dopo 7 anni di malattia.
Trattamento con metodi chirurgici
Sebbene circa il 70% dei pazienti richieda in seguito un intervento chirurgico, l'intervento viene sempre eseguito con cautela. Le indicazioni all'intervento chirurgico nei pazienti con morbo di Crohn includono l'occlusione intestinale ricorrente. La resezione dell'intestino interessato può portare alla risoluzione dei sintomi, ma non alla guarigione della malattia, poiché è probabile che il morbo di Crohn recidivi anche dopo la resezione di tutto l'intestino apparentemente malato. I tassi di recidiva, determinati dall'esame endoscopico dell'area anastomotica, sono superiori al 70% entro 1 anno e superiori all'85% entro 3 anni; i sintomi clinici si sviluppano in circa il 25-30% dei pazienti a 3 anni e nel 40-50% entro 5 anni. Infine, è necessario un nuovo intervento chirurgico in quasi il 50% dei casi. Tuttavia, il tasso di recidiva è ridotto dalla profilassi postoperatoria precoce con 6-mercaptopurina, metronidazolo o eventualmente 5-ASA. Se l'intervento chirurgico viene eseguito come indicato, quasi tutti i pazienti riferiscono un miglioramento della qualità della vita.
Nutrizione per il morbo di Crohn
Una corretta alimentazione è fondamentale per il morbo di Crohn. In caso di malattia, si raccomanda di rinunciare a latticini e cereali, caffeina, zucchero e bevande alcoliche. L'assunzione giornaliera di acqua dovrebbe essere di circa un litro e mezzo. La dieta n. 4 e le sue diverse varianti sono prescritte come regime alimentare terapeutico per il morbo di Crohn. Nella fase acuta della malattia, si consiglia la dieta n. 4: si consiglia di mangiare da cinque a sei volte al giorno, per poi passare alla dieta n. 4b. Per ripristinare la funzionalità intestinale, si può assumere glutammina prima di coricarsi (da cinque a dieci grammi di questa sostanza devono essere diluiti in un bicchiere d'acqua). La nutrizione parenterale è raccomandata in caso di grave spossatezza e diarrea persistente. Un menu approssimativo per la dieta n. 4 potrebbe essere il seguente:
- Fette biscottate di grano.
- Brodi magri.
- Zuppa di riso o orzo perlato con acqua.
- Porridge filtrato e cotto senza l'uso di latte.
- Cotolette di manzo al vapore.
- Pesce magro bollito.
- Bacinella.
- Tè forte.
- Kefir.
- Mirtilli o ciliegie.
- Decotto di rosa canina.
La tabella dietetica n. 4b include zuppe a basso contenuto di grassi, ad eccezione di quelle a base di latticini e legumi, biscotti secchi, pane integrale, manzo, vitello, pollo al vapore, pesce bollito a basso contenuto di grassi, ricotta fresca, kefir, uova sode, purè di patate, patate lesse, carote. Il menu approssimativo per questa tabella è il seguente:
- Prima colazione: frittata al vapore, semolino, tè
- Seconda colazione: mele al forno
- Pranzo: brodo di carne magro, carote lesse, gelatina
- Spuntino pomeridiano: infuso di rosa canina
- Cena: pesce bollito magro e purè di patate, tè o gelatina
Maggiori informazioni sul trattamento
Prognosi del morbo di Crohn
Il morbo di Crohn è raramente curabile ed è caratterizzato da attacchi intermittenti di ricadute e remissioni. Alcuni pazienti presentano un decorso grave con frequenti e debilitanti periodi di dolore. Tuttavia, con un'adeguata terapia conservativa e, se necessario, un intervento chirurgico, la maggior parte dei pazienti ottiene buoni risultati e un buon adattamento. La mortalità correlata alla malattia è molto bassa. Il cancro gastrointestinale, incluso il cancro del colon e dell'intestino tenue, è la principale causa di morte correlata alla malattia.

