Esperto medico dell'articolo
Nuove pubblicazioni
Cancro del corpo dell'utero
Last reviewed: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
I tumori maligni del corpo uterino includono: cancro, sarcoma, tumori mesodermici e coriocarinoma. Per cancro del corpo uterino si intende il cancro dell'endometrio (la mucosa dell'utero). Il cancro dell'endometrio è un tumore ormono-dipendente, ovvero causato da disturbi endocrino-metabolici, ed è spesso associato a mioma uterino, malattia endometrioide e iperplasia del tessuto ovarico.
Epidemiologia
Il tumore dell'endometrio è una neoplasia maligna diffusa. Si colloca al secondo posto nella struttura delle patologie oncologiche nelle donne. È il quarto tipo di tumore più comune, dopo il tumore al seno, al polmone e al colon. Il tumore del corpo uterino si riscontra prevalentemente nelle pazienti in postmenopausa con sanguinamento; viene rilevato nel 10% dei casi durante questo periodo della vita. Gli errori diagnostici nelle donne in questa età sono causati da una valutazione errata delle perdite ematiche, spesso spiegata con la disfunzione climaterica.
Le cause cancro dell'utero
Un posto speciale nello sviluppo del cancro dell'endometrio è occupato dalle condizioni di base (iperplasia ghiandolare, polipi endometriali) e precancerose (iperplasia atipica e adenomatosi) dell'endometrio.
 [ 9 ]
[ 9 ]
Fattori di rischio
Il gruppo a rischio comprende le donne che hanno un'alta probabilità di sviluppare un tumore maligno in presenza di determinate patologie e condizioni (fattori di rischio). Il gruppo a rischio per lo sviluppo del cancro uterino può includere:
- Donne in fase di menopausa consolidata con perdite sanguinolente dal tratto genitale.
- Donne con funzione mestruale continuata dopo i 50 anni di età, in particolare in presenza di fibromi uterini.
- Donne di qualsiasi età affette da processi iperplastici dell'endometrio (poliposi ricorrente, adenomatosi, iperplasia ghiandolare-cistica dell'endometrio).
- Donne con metabolismo dei grassi e dei carboidrati alterato (obesità, diabete) e ipertensione.
- Donne affette da vari disturbi ormonali che causano anovulazione e iperestrogenismo (sindrome di Stein-Leventhal, malattie neuroendocrine postpartum, miomi, adenomiosi, infertilità endocrina).
Altri fattori che contribuiscono allo sviluppo del cancro dell'endometrio:
- Terapia sostitutiva con estrogeni.
- Sindrome dell'ovaio policistico.
- Nessuna storia di parto.
- Menarca precoce, menopausa tardiva.
- Abuso di alcol.
Sintomi cancro dell'utero
- Leucorrea. È il segno più precoce di cancro uterino. La leucorrea è liquida e acquosa. Spesso si associa a questa secrezione il sangue, soprattutto dopo uno sforzo fisico.
- Prurito dei genitali esterni. Può verificarsi in pazienti con tumore dell'endometrio a causa dell'irritazione causata dalle perdite vaginali.
- Il sanguinamento è un sintomo tardivo che si verifica a seguito del decadimento del tumore e può manifestarsi sotto forma di secrezione simile a carne, sbavature o sangue puro.
- Dolore - crampiforme, irradiato agli arti inferiori, si verifica quando le secrezioni uterine sono ritardate. Un dolore sordo, di natura dolorosa, soprattutto notturno, indica la diffusione del processo oltre l'utero ed è spiegato dalla compressione dei plessi nervosi nella piccola pelvi da parte dell'infiltrato tumorale.
- Disfunzione degli organi adiacenti dovuta alla crescita del tumore nella vescica o nel retto.
- Questi pazienti sono caratterizzati da obesità (raramente perdita di peso), diabete e ipertensione.
Dove ti fa male?
Cosa ti infastidisce?
Fasi
Attualmente nella pratica clinica vengono utilizzate diverse classificazioni del cancro uterino: la classificazione del 1985, la classificazione internazionale FIGO e la TNM.
 [ 18 ]
[ 18 ]
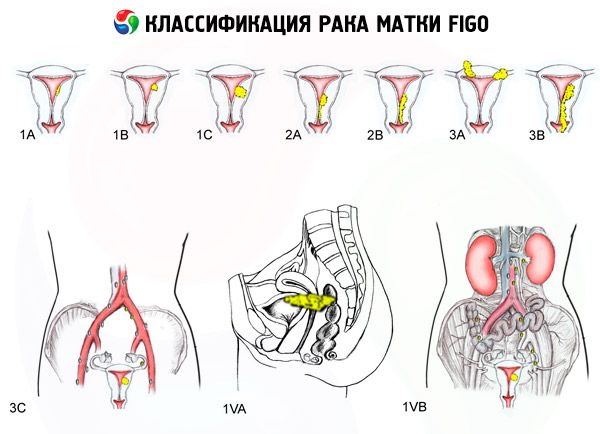
Classificazione FIGO del cancro uterino per stadi
L'estensione della lesione
- 0 - Carcinoma preendometrio (iperplasia ghiandolare atipica dell'endometrio)
- 1 - Il tumore è limitato al corpo dell'utero, non vengono rilevate metastasi regionali
- 1a - Il tumore è limitato all'endometrio
- 1b - Invasione del miometrio fino a 1 cm
- 2 - Il tumore interessa il corpo e la cervice dell'utero, non si determinano metastasi regionali
- 3 - Il tumore si estende oltre l'utero ma non oltre la pelvi
- 3a - Il tumore infiltra la sierosa dell'utero e/o sono presenti metastasi negli annessi uterini e/o nei linfonodi regionali della pelvi
- 3b - Il tumore infiltra il tessuto pelvico e/o sono presenti metastasi in vagina
- 4 - Il tumore si estende oltre la pelvi e/o c'è invasione della vescica e/o del retto
- 4a - Il tumore invade la vescica e/o il retto
- 4b - Tumore di qualsiasi grado di diffusione locale e regionale con metastasi a distanza rilevabili
Classificazione internazionale del cancro uterino secondo il sistema TNM
- T0 - Il tumore primario non è stato rilevato
- Tis - Carcinoma preinvasivo
- T1 - Il tumore è limitato al corpo dell'utero
- T1a - La cavità uterina non è più lunga di 8 cm
- T1b - Cavità uterina di lunghezza superiore a 8 cm
- T2 - Il tumore si è diffuso alla cervice ma non oltre l'utero
- T3 - Il tumore si è diffuso oltre l'utero ma rimane all'interno della pelvi
- T4 - Il tumore si estende nel rivestimento della vescica, del retto e/o si estende oltre il bacino
N - linfonodi regionali
- Nx - Dati insufficienti per valutare lo stato dei linfonodi regionali
- N0 - Nessuna evidenza di metastasi ai linfonodi regionali
- N1 - Metastasi nei linfonodi regionali
M - metastasi a distanza
- Mx - Dati insufficienti per determinare metastasi a distanza
- M0 - Nessun segno di metastasi
- M1 - Sono presenti metastasi a distanza
G - differenziazione istologica
- G1 - Alto grado di differenziazione
- G2 - Grado medio di differenziazione
- G3-4 - Basso grado di differenziazione
Forme
Esistono forme limitate e diffuse di cancro uterino. Nella forma limitata, il tumore cresce come un polipo, nettamente delimitato dalla mucosa uterina intatta; nella forma diffusa, l'infiltrazione tumorale si diffonde a tutto l'endometrio. Il tumore si manifesta più spesso nell'area del fondo uterino e degli angoli tubarici. Circa l'80% delle pazienti presenta un adenocarcinoma di vario grado di differenziazione, nell'8-12% un adenoacantoma (adenocarcinoma con differenziazione squamocellulare benigna), che ha una prognosi favorevole.
Tra i tumori meno comuni e con una prognosi peggiore c'è il carcinoma squamocellulare ghiandolare, in cui la componente squamocellulare è simile a quella del carcinoma squamocellulare, ma la prognosi è peggiore a causa della presenza di una componente ghiandolare indifferenziata.
Il carcinoma a cellule squamose, come il carcinoma a cellule chiare, ha molto in comune con tumori simili della cervice, si manifesta nelle donne anziane ed è caratterizzato da un decorso aggressivo.
Il cancro indifferenziato è più comune nelle donne di età superiore ai 60 anni e si manifesta in concomitanza con l'atrofia endometriale. Ha anche una prognosi sfavorevole.
Una delle rare varianti morfologiche del carcinoma endometriale è il carcinoma sieroso-papillare. Morfologicamente, ha molto in comune con il carcinoma ovarico sieroso, ed è caratterizzato da un decorso estremamente aggressivo e da un elevato potenziale metastatico.
Diagnostica cancro dell'utero
Visita ginecologica. Durante la visita con l'ausilio di specchietti, vengono chiarite le condizioni della cervice e la natura delle secrezioni dal canale cervicale, che vengono poi prelevate per l'esame citologico. Durante la visita vaginale (rettovaginale), si presta attenzione alle dimensioni dell'utero, alle condizioni degli annessi e del tessuto parauterino.
Biopsia aspirativa (citologia dell'aspirato dalla cavità uterina) ed esame dei lavaggi aspirativi dalla cavità uterina e dal canale cervicale. Quest'ultimo esame viene eseguito in età postmenopausale se non è possibile effettuare una biopsia aspirativa e un curettage diagnostico.
Esame citologico di strisci vaginali prelevati dal fornice posteriore. Questo metodo dà un risultato positivo nel 42% dei casi.
Nonostante la piccola percentuale di risultati positivi, il metodo può essere ampiamente utilizzato in ambito ambulatoriale, elimina i traumi e non stimola il processo tumorale.
Curettage diagnostico separato della cavità uterina e del canale cervicale, sotto controllo isteroscopico. Si consiglia di ottenere raschiati dalle aree in cui si verificano più frequentemente processi precancerosi: la zona dell'orifizio uterino esterno e interno, nonché gli angoli tubarici.
Isteroscopia. Il metodo aiuta a identificare il processo tumorale in sedi difficilmente accessibili per il curettage, consentendo di identificare la localizzazione e la prevalenza del processo tumorale, fattore importante per la scelta del metodo di trattamento e per il successivo monitoraggio dell'efficacia della radioterapia.
Marcatori tumorali. Per determinare l'attività proliferativa delle cellule di carcinoma endometriale, è possibile determinare gli anticorpi monoclonali Ki-S2, Ki-S4, KJ-S5.
Per individuare metastasi a distanza, si consiglia di eseguire una radiografia del torace, un'ecografia e una tomografia computerizzata degli organi addominali e dei linfonodi retroperitoneali.
Esame ecografico. L'accuratezza diagnostica dell'ecografia è di circa il 70%. In alcuni casi, il linfonodo canceroso è praticamente indistinguibile dal muscolo uterino in termini di caratteristiche acustiche.
Tomografia computerizzata (TC). Viene eseguita per escludere metastasi negli annessi uterini e tumori ovarici primari multipli.
Risonanza magnetica (RM). La RM nel carcinoma endometriale consente di determinare l'esatta localizzazione del processo, di differenziare gli stadi I e II da quelli III e IV, nonché di determinare la profondità dell'invasione del miometrio e di distinguere lo stadio I della malattia dagli altri. La RM è un metodo più informativo per determinare la prevalenza del processo al di fuori dell'utero.
Cosa c'è da esaminare?
Chi contattare?
Trattamento cancro dell'utero
Nella scelta del metodo di trattamento per le pazienti affette da tumore uterino, è necessario tenere conto di tre fattori principali:
- età, condizioni generali del paziente, gravità dei disturbi metabolici ed endocrini;
- la struttura istologica del tumore, il grado di differenziazione, le dimensioni, la localizzazione nella cavità uterina e la prevalenza del processo tumorale;
- la struttura in cui verrà effettuato il trattamento (non sono importanti solo la formazione oncologica e le competenze chirurgiche del medico, ma anche le attrezzature della struttura).
Solo tenendo conto dei fattori sopra menzionati è possibile pianificare correttamente il processo e trattarlo adeguatamente.
Circa il 90% delle pazienti affette da tumore uterino viene sottoposto a trattamento chirurgico. Di solito, si esegue l'asportazione dell'utero con annessi. Dopo l'apertura della cavità addominale, si esegue la revisione degli organi pelvici e della cavità addominale, nonché la chirurgia dei linfonodi retroperitoneali. Inoltre, vengono prelevati tamponi dallo spazio di Douglas per l'esame citologico.
Trattamento chirurgico del cancro uterino
L'ambito del trattamento chirurgico è determinato dallo stadio della procedura.
Stadio 1a: se è interessato solo l'endometrio, indipendentemente dalla struttura istologica del tumore e dal suo grado di differenziazione, si esegue una semplice asportazione dell'utero con annessi, senza ulteriore terapia. Con l'avvento della chirurgia endoscopica, l'ablazione (diatermocoagulazione) dell'endometrio è diventata possibile in questo stadio della malattia.
Stadio 1b: in caso di invasione superficiale, localizzazione di un tumore di piccole dimensioni, elevato grado di differenziazione nella parte supero-posteriore dell'utero, si esegue una semplice asportazione dell'utero con annessi.
In caso di invasione fino a metà del miometrio, gradi di differenziazione G2 e G3, grandi dimensioni del tumore e localizzazione nelle porzioni inferiori dell'utero, è indicata l'estirpazione dell'utero con annessi e linfoadenectomia. In assenza di metastasi nei linfonodi della piccola pelvi, si esegue radioterapia endovaginale intracavitaria dopo l'intervento. Se la linfoadenectomia non è praticabile dopo l'intervento, si deve eseguire radioterapia esterna della piccola pelvi con una dose focale totale di 45-50 Gy.
Negli stadi 1b-2a G2-G3; 2b G1, si esegue l'estirpazione dell'utero con annessi e linfoadenectomia. In assenza di metastasi nei linfonodi e di cellule maligne nel liquido peritoneale, con invasione superficiale, si deve eseguire la radioterapia endovaginale intracavitaria dopo l'intervento chirurgico. In caso di invasione profonda e basso grado di differenziazione tumorale, si esegue la radioterapia.
Stadio 3: il volume chirurgico ottimale dovrebbe essere l'asportazione dell'utero con annessi e linfoadenectomia. Se vengono rilevate metastasi nelle ovaie, è necessario resecare il grande omento. Successivamente, viene eseguita l'irradiazione esterna della piccola pelvi. Se vengono rilevate metastasi nei linfonodi para-aortici, è consigliabile rimuoverli. Nel caso in cui non sia possibile rimuovere i linfonodi metastatizzati, è necessario eseguire l'irradiazione esterna di quest'area. Allo stadio IV, il trattamento viene eseguito secondo un piano individuale, utilizzando, se possibile, trattamento chirurgico, radioterapia e chemioterapia.
Chemioterapia
Questo tipo di trattamento viene effettuato principalmente in caso di processo diffuso, tumori autonomi (ormonalmente indipendenti), nonché quando vengono rilevate recidive della malattia e metastasi.
Attualmente, la chemioterapia per il cancro dell'utero rimane palliativa, poiché anche con una sufficiente efficacia di alcuni farmaci, la durata d'azione è solitamente breve: fino a 8-9 mesi.
Vengono utilizzate combinazioni di farmaci quali derivati del platino di prima generazione (cisplatino) o di seconda generazione (carboplatino), adriamicina, ciclofosfamide, metotrexato, fluorouracile, fosfamide, ecc.
Tra i farmaci più efficaci, che forniscono un effetto completo e parziale in oltre il 20% dei casi, ci sono la doxorubicina (adriamicina, rastocina, ecc.), la farmacoubicina, i farmaci a base di platino di prima e seconda generazione (platidiam, cisplatino, platimite, platinolo, carboplatino).
L'effetto maggiore, fino al 60%, si ottiene con la combinazione di adriamicina (50 mg/m2 ) con cisplatino (50-60 mg/m2 ).
Nel carcinoma uterino diffuso, nelle sue recidive e metastasi, sia in monochemioterapia che in combinazione con altri farmaci, il taxolo può essere utilizzato. In monoterapia, il taxolo viene utilizzato alla dose di 175 mg/m² in infusione di 3 ore ogni 3 settimane. Con una combinazione di taxolo (175 mg/m² ), cisplatino (50 mg/m² ) ed epirubicina (70 mg/m² ), l'efficacia della terapia aumenta significativamente.
Terapia ormonale
Se al momento dell'operazione il tumore si è diffuso oltre l'utero, il trattamento chirurgico o radioterapico locale non risolve il problema principale. È necessario ricorrere alla chemioterapia e alla terapia ormonale.
Per la terapia ormonale vengono spesso utilizzati i progestinici: 17-OPC, depo-provera, provera, farlugal, depostat, megace in combinazione con o senza tamoxifene.
In caso di processo metastatico, in caso di inefficacia della terapia progestinica, è consigliabile prescrivere Zoladec
Qualsiasi trattamento conservativo d'organo può essere eseguito solo in una struttura specializzata con le condizioni per una diagnostica approfondita sia prima che durante il trattamento. È necessario disporre non solo di attrezzature diagnostiche, ma anche di personale altamente qualificato, inclusi morfologi. Tutto ciò è necessario per la tempestiva individuazione dell'inefficacia del trattamento e il successivo intervento chirurgico. Inoltre, è necessario un monitoraggio dinamico costante. Possibilità di trattamento ormonale conservativo d'organo per il carcinoma endometriale minimo nelle giovani donne con progestinici: 17-OPK o Depo-Provera in combinazione con tamoxifene. In caso di differenziazione moderata, viene utilizzata una combinazione di terapia ormonale e chemioterapia (ciclofosfamide, adriamicina, fluorouracile o ciclofosfamide, metotrexato, fluorouracile).
La terapia ormonale è consigliabile per le pazienti con un grado elevato o moderato di differenziazione tumorale. In caso di elevato grado di differenziazione tumorale, invasione tumorale superficiale nel miometrio, localizzazione tumorale nel fondo uterino o nei 2/3 superiori dell'utero. Nelle pazienti di età inferiore ai 50 anni, in assenza di metastasi, la terapia ormonale viene somministrata per 2-3 mesi. In assenza di effetto, è necessario passare alla chemioterapia.
Maggiori informazioni sul trattamento
Prevenzione
La prevenzione del cancro uterino consiste nell'identificare i gruppi ad alto rischio. Questi gruppi di persone dovrebbero sottoporsi a visite ginecologiche regolari con controllo citologico dell'endometrio. Se a una donna vengono diagnosticate patologie precancerose e il trattamento conservativo risulta inefficace, dovrebbe sottoporsi a un intervento chirurgico.

