Esperto medico dell'articolo
Nuove pubblicazioni
Ganglioneurite erpetica e post-erpetica
Ultima recensione: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Tra le neuropatie che colpiscono diverse strutture del sistema nervoso si distingue la ganglionite, ovvero l'infiammazione dei gangli simpatici e parasimpatici, cellule nervose raggruppate sotto forma di nodi che assicurano la comunicazione tra il sistema nervoso periferico e quello centrale.
Tuttavia, la ganglionite non ha un codice ICD-10: i codici G50-G59 indicano malattie associate a danni a singoli nervi, radici nervose e plessi.
Il processo patologico della ganglionurite colpisce non solo i nodi nervosi, ma anche i plessi adiacenti delle fibre nervose simpatiche o afferenti vegetativo-viscerali. Quando l'infiammazione riguarda solo il nodo nervoso, si diagnostica la ganglionite.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Epidemiologia
Le statistiche cliniche della ganglionite e della ganglionite sono sconosciute, ma la localizzazione più comune di queste malattie è considerata il ganglio pterigopalatino e il ganglio genicolato del nervo facciale.
Esistono alcuni dati sull'incidenza annuale della ganglionite pterigopalatina: nei pazienti giovani con herpes zoster o come complicanza della varicella viene diagnosticata nello 0,2-0,3% dei casi, mentre nella popolazione generale la ganglionite posterpetica o nevralgia posterpetica di varia localizzazione si osserva, in media, nel 12,5% dei pazienti.
Le cause ganglioneurite
L'infiammazione dei gangli del sistema nervoso periferico, chiamata ganglionite dai neurologi nostrani, si sviluppa in seguito a un'infezione ad azione locale: batterica (il più delle volte streptococcica o stafilococcica) o virale (adenovirus, virus dell'herpes, ecc.), che si diffonde da strutture e tessuti vicini ai nodi nervosi.
Gli esperti associano le cause principali della ganglionite all'infiammazione nella tonsillite e nell'angina monocitaria; alla distruzione cariosa dei denti; all'influenza e alla difterite; all'otite e all'eustachite; alla tubercolosi e alla sifilide; ad alcune infezioni trasmissibili e zoonotiche (borreliosi trasmessa da zecche, malaria, brucellosi, ecc.).
Ad esempio, l'infiammazione del ganglio pterigopalatino (ganglion pterygopalatinum), che ha radici nei nervi facciali e trigemino – ganglionite pterigopalatina o sindrome di Sluder – può essere la conseguenza sia di carie avanzata sia di processi infiammatori cronici e acuti localizzati nei seni mascellari con sinusite, etmoidite, sinusite frontale o sfenoidite (poiché il ganglio pterigopalatino è collegato al ganglio auricolare e ciliare).
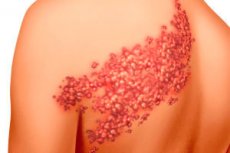
L'infiammazione dei gangli del sistema nervoso autonomo è particolarmente comune in caso di herpes zoster e anche come complicanza della varicella, causata da un agente patogeno: il virus neurotropico Herpes zoster (o virus Varicella-zoster). In questi casi, la diagnosi può essere formulata come ganglionite posterpetica.
La ganglionite pelvica/ganglioneurite dei plessi pelvici nella donna può essere conseguenza di un'infiammazione degli annessi (annessite o salpingo-ooforite) o delle ovaie (ooforite), mentre nell'uomo la ganglionite sacrale si manifesta con un processo infiammatorio cronico della prostata (prostatite).
Fattori di rischio
I neurologi vedono i fattori di rischio per lo sviluppo della ganglionite nella presenza di focolai di infezione cronica sullo sfondo di forze protettive indebolite dell'organismo e ridotta resistenza all'azione ossidativa dei radicali liberi, nell'ipotermia del corpo (soprattutto nelle persone che sono costrette a stare al freddo per lungo tempo e spesso si raffreddano eccessivamente).
A proposito, esiste il rischio di contrarre l'herpes zoster, ovvero il virus dell'herpes zoster, sebbene la ganglionite erpetica non sia contagiosa in assenza di manifestazioni dermatologiche dell'herpes zoster. Tuttavia, la ganglionite lombare può essere contagiosa allo stadio di eruzioni cutanee vescicolari nella regione lombare. Il pericolo particolare dell'herpes zoster è che questo virus, penetrando nel flusso sanguigno, cattura le cellule nervose e si insedia nei gangli del sistema nervoso periferico, ma potrebbe non manifestarsi nel corpo umano per lungo tempo.
Non si può escludere il rischio di infiammazione dei gangli autonomici dovuto all'impatto negativo su di essi delle tossine esogene (principalmente l'etanolo), nonché danni ai nodi nervosi con tronchi nervosi e plessi assonici vicini durante la metastasi di neoplasie maligne.
Patogenesi
Quando si considera la patogenesi della ganglionite, è importante tenere presente il fatto che le strutture del sistema nervoso autonomo, in particolare i gangli simpatici, parasimpatici e sensoriali, rispondono all'infezione non solo con il rilascio di citochinine proinfiammatorie da parte delle loro cellule immunocompetenti, ma anche con alcuni cambiamenti nel trofismo e nel metabolismo dei neuro- e gliociti, nonché dei tessuti delle membrane fibrose e dello stroma dei nodi.
Ciò provoca disturbi funzionali nella ricezione dei segnali nervosi da parte dei gangli, che giungono tramite le fibre pregangliari, nella successiva differenziazione di questi impulsi e nell'ulteriore trasmissione tramite le fibre nervose periferiche, nonché tramite i tronchi postganglionari, ai corrispondenti centri analizzatori del sistema nervoso centrale (nel cervello).
A causa di tali disturbi si verifica un aumento degli impulsi in uscita, a cui si associano i sintomi di natura vegetativa, motoria o sensoriale che si manifestano nella ganglionarevrite.
Sintomi ganglioneurite
Il modo in cui si manifesta la ganglionite dipende dalla localizzazione del ganglio infiammato, ma i primi segni della patologia sono dolori nevralgici; nella maggior parte dei casi si tratta di un dolore pulsante e lancinante, di natura bruciante (pronunciata causalgia), percepito dai pazienti come diffuso, con una focalizzazione soggettivamente difficile da determinare.
I sintomi che indicano la ganglionite pterigopalatina/ganglioneurite del ganglio pterigopalatino includono improvvisi attacchi di forte dolore al viso, che colpisce la zona degli occhi (con il suo arrossamento), il naso (nel ponte del naso), le mascelle, le tempie, le orecchie, irradiandosi alla parte posteriore della testa, al collo, alle scapole e persino agli arti superiori. Il dolore si manifesta sullo sfondo di iperemia monolaterale e gonfiore della pelle della parte facciale del cranio, aumento della sudorazione, fotofobia, starnuti e aumento della secrezione di lacrime, secrezioni nasali e saliva. Nausea e vertigini sono comuni.
I sintomi della ganglionite del nodo otico (ganglion oticum) si manifestano anche con dolori parossistici (dolore o bruciore), che i pazienti avvertono in tutte le strutture dell'orecchio, così come nella mandibola, nel mento e nel collo. Possono verificarsi spiacevoli sensazioni di congestione o distensione dell'orecchio; la pelle intorno all'orecchio e sulla tempia diventa rossa; aumenta la produzione di saliva (ipersalivazione).
Nella ganglionurite del ganglio sottolinguale (ganglion sublinguale) il dolore è localizzato sulla lingua e nell'area sottostante, mentre nell'infiammazione del ganglio sottomandibolare (ganglion submandibularis) i pazienti lamentano dolore (anche quando articolano suoni e mangiano) nella mandibola, nel collo (laterale), nelle regioni temporali e occipitali; è caratteristico l'aumento della salivazione.
L'infiammazione del ganglio ciliare (ganglion ciliare) situato nella cavità oculare o sindrome di Oppenheim è caratterizzata da intenso dolore parossistico al bulbo oculare, fotofobia, iperemia delle mucose dell'occhio; è possibile un calo della pressione sanguigna.
La ganglionerite del nervo trigemino, o più precisamente ganglionite del trigemino, ganglio trigeminale o ganglio di Gasser (ganglion trigeminale) situata nella parte superiore della piramide dell'osso temporale, provoca causalgia (più intensa di notte), febbre, gonfiore dei tessuti molli del viso e ridotta sensibilità cutanea lungo il nervo trigemino.
La sindrome di Hunt, ganglionite del ganglio genicolato del nervo facciale (ganglio genicolato nel canale facciale dell'osso temporale) o ganglionerite del ganglio genicolato del nervo facciale, è causata dal virus della varicella-zoster. I sintomi e la localizzazione del dolore sono gli stessi dell'infiammazione dei gangli pterigopalatino e ciliare, ma i disturbi dell'espressione facciale sono più frequenti.
Quando si sviluppa una ganglionite cervicale, è necessario distinguere tra ganglionite cervicale inferiore, cervicale superiore e cervicotoracica (stellata). Nel primo caso, oltre al dolore, si manifesta cianosi della pelle del braccio dal lato del ganglio caudale interessato (ganglion cervicale inferius); ridotta sensibilità cutanea del braccio e nella zona delle costole superiori e riduzione del tono muscolare; la fessura oculare smette di chiudersi quando la cornea è irritata e alcuni altri riflessi sono compromessi.
Nel secondo caso, con infiammazione del ganglio cervicale superiore, la ganglionite cervicale si manifesta con dolore che si irradia alla mandibola e porta anche allo spostamento in avanti del bulbo oculare (con diminuzione della pressione intraoculare), all'aumento della rima palpebrale e alla dilatazione della pupilla; a una diminuzione della sensibilità cutanea al di sotto delle clavicole; a un aumento della sudorazione. Può svilupparsi paresi dei muscoli della laringe e delle corde vocali (con comparsa di raucedine).
Nella ganglionerite del ganglio stellato o cervicotoracico (ganglion cervicothoracicum), il dolore si avverte nello sterno (sul lato corrispondente) e il paziente spesso pensa di avere male al cuore. Inoltre, il movimento del mignolo della mano corrispondente è difficoltoso.
La pelvite o ganglionite dei plessi pelvici nelle donne causa dolore parossistico urente al basso ventre e alla pelvi (irradiantesi alla regione lombare, al perineo e alla parte interna delle cosce), ipo- o iperestesia cutanea nella sede specificata. L'intimità può essere accompagnata da sensazioni spiacevoli.
La ganglionite lombare si manifesta con dolore diffuso e debilitante a schiena e addome, deterioramento del trofismo dei tessuti degli organi interni, alterazioni del sistema vascolare degli arti inferiori e degli organi addominali con compromissione delle loro funzioni. In generale, gli specialisti segnalano un'ampia gamma di disturbi vasomotori e disturbi dell'innervazione segmentata.
Nella ganglionare sacrale il dolore si irradia alla parte bassa della schiena, al peritoneo, alla pelvi, al retto; compaiono prurito nella zona genitale e disturbi della minzione; nelle donne può verificarsi un'interruzione del ciclo mestruale.
Complicazioni e conseguenze
Si osservano le seguenti conseguenze e complicazioni della ganglionite:
- in caso di ganglionurite del nodo genicolato del nervo facciale, gran parte di questo nervo può essere interessata con sviluppo di paralisi del nervo facciale;
- l'infiammazione del ganglio otico è complicata dal danno al timpano e alle strutture dell'orecchio interno;
- Quando il nodo genicolato del nervo facciale si infiamma, la secrezione del liquido lacrimale può diminuire, provocando irritazione e secchezza della cornea;
- La ganglionite cervicale può portare ad un aumento dell'attività di produzione ormonale della tiroide e, di conseguenza, all'ipertiroidismo.
La ganglionite del trigemino, che dura anni, provoca insonnia cronica e disturbi psicoemotivi (trasformando la persona in nevrastenico); i pazienti affetti da questa malattia spesso perdono la capacità di lavorare.
Diagnostica ganglioneurite
La diagnosi di ganglionarite si basa sul quadro clinico della malattia, sulla storia clinica del paziente e sui suoi disturbi.
Oltre all'esame del sangue generale, sono richiesti i test per l'HIV, la tubercolosi, la sifilide; viene inoltre effettuato un test per l'herpes, cioè un esame del sangue IFN per la ricerca degli anticorpi contro il virus Herpes zoster.
Per determinare l'esatta localizzazione del processo infiammatorio, valutarne la diffusione alle fibre nervose autonome e differenziare la patologia, si ricorre alla diagnostica strumentale: radiografia della colonna vertebrale, ECG, ecografia, TC o RM (del torace e degli organi addominali, del bacino, della parte facciale del cranio), elettromiografia, ecc.
 [ 13 ]
[ 13 ]
Diagnosi differenziale
È necessaria una diagnosi differenziale che distingua, ad esempio, la ganglionite lombare dall'osteoartrosi della colonna vertebrale o dall'ernia del disco intervertebrale; la ganglionite cervicale dalle manifestazioni di radicolopatia (dolore radicolare), osteocondrosi, spondilosi e sindromi miofasciali riflesse; la ganglionite del nodo cervicotoracico dall'angina pectoris e da altri problemi cardiologici; la ganglionite dei plessi pelvici nelle donne dalle malattie ginecologiche.
Chi contattare?
Trattamento ganglioneurite
Il trattamento eziologico della ganglionare vurite prevede l'uso di farmaci mirati alla causa dell'infiammazione, ovvero l'infezione. Se l'infezione è microbica, vengono utilizzati farmaci antibatterici (prescritti da un otorinolaringoiatra, un ginecologo e altri specialisti). Per la terapia antivirale, sono necessari altri farmaci. Per saperne di più - Trattamento dell'herpes zoster
Per alleviare il dolore, i neurologi raccomandano analgesici di vari gruppi farmacologici. Pertanto, l'antidolorifico combinato Spazmalgon (altri nomi commerciali sono Spazgan, Revalgin, Baralgetas) può essere utilizzato per un breve periodo (tre giorni) per via orale - 1-2 compresse non più di tre volte al giorno; come iniezione intramuscolare - 2-5 ml due volte al giorno. Gli effetti collaterali di questo farmaco includono nausea, vomito, dolore addominale, aumento della pressione sanguigna, accelerazione della frequenza cardiaca, mal di testa, reazioni allergiche cutanee, ecc. Spazmalgon è controindicato in caso di malattie del sangue, grave insufficienza epatica o renale, glaucoma, adenoma prostatico, asma bronchiale, gravidanza e allattamento.
Un farmaco appartenente al gruppo dei bloccanti gangliari, l'esametonio benzosolfonato (benzoexonio), viene assunto per via orale (al dosaggio di 0,1-0,2 g per dose, tre volte al giorno) oppure in soluzione al 2,5% per via sottocutanea (0,5 ml). Questo farmaco può causare debolezza generalizzata e vertigini, tachicardia, calo della pressione sanguigna; non può essere prescritto in caso di ipotensione, tromboflebite, gravi patologie epatiche e renali.
Vengono utilizzati farmaci appartenenti al gruppo degli anticolinergici ad azione periferica: Gangleron, Metacil, Platifillina idrotartrato (Platyphylline) o Difacil (Spazmolitina, Adifenina, Trazentin).
Una singola dose di Gangleron in compresse è pari a 40 m; si consiglia di assumere una compressa tre volte al giorno.
Le compresse di Metacil (2 mg) possono essere assunte una o due volte alla stessa frequenza e una soluzione allo 0,1% del farmaco viene iniettata nel muscolo (0,5-2 ml). La platifillina viene utilizzata sia per via orale (0,25-0,5 mg non più di tre volte al giorno) che per via parenterale (1-2 ml di una soluzione allo 0,2% per via sottocutanea). Il Difacil viene prescritto per via orale alla dose di 0,05-0,1 g 2-3-4 volte al giorno (dopo i pasti). Tutti i farmaci anticolinergici possono causare mal di testa, temporanea compromissione della vista, secchezza delle fauci e disturbi di stomaco, nonché aumento della frequenza cardiaca; l'uso di questi farmaci è vietato ai pazienti affetti da glaucoma.
Non è escluso l'uso dei FANS per la ganglionarite, per maggiori dettagli vedere - Compresse per la nevralgia
In caso di ganglionite pelvica o sacrale, gli ovuli rettali antidolorifici possono avere un effetto positivo.
In caso di dolore insopportabile si procede con il blocco con novocaina.
Si consiglia inoltre di assumere vitamine del gruppo B e, su prescrizione del medico, immunostimolanti.
La fisioterapia è utilizzata attivamente nella terapia complessa della ganglionite, dettagli nel materiale - Fisioterapia per neurite e nevralgia dei nervi periferici
Il trattamento con massaggio per la ganglionite aiuta a ridurre l'intensità del dolore e a migliorare il trofismo dei tessuti.
Se i farmaci non alleviano il dolore, si ricorre al trattamento chirurgico, che prevede l'asportazione del nodo nervoso interessato mediante simpaticectomia laparoscopica o distruzione mediante radiofrequenza.
Prevenzione
La principale prevenzione dell'infiammazione dei gangli simpatici e parasimpatici è il trattamento tempestivo e adeguato delle infezioni che portano allo sviluppo della ganglionite.
Anche le misure volte a rafforzare il sistema immunitario contribuiscono alla resistenza dell'organismo ai batteri e ai virus patogeni.
 [ 14 ]
[ 14 ]
Previsione
Nonostante l'esito generalmente favorevole del trattamento della ganglionovite, occorre tenere presente che la terapia di questa malattia richiede tempo e molto spesso il processo diventa cronico. Sono possibili anche complicanze irreversibili. E anche un intervento radicale non garantisce ricadute.

