Esperto medico dell'articolo
Nuove pubblicazioni
Polmoniti da micoplasma
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Epidemiologia
Le cause micoplasma pneumoniae
I micoplasmi sono un tipo speciale di microrganismi. Non hanno una parete cellulare. Per morfologia e organizzazione cellulare, i micoplasmi sono simili alle forme L dei batteri e per dimensioni sono simili ai virus.
Sono state isolate 12 specie di micoplasma dal rinofaringe e dal tratto urogenitale degli esseri umani, ma solo tre hanno proprietà patogene per l'uomo: Mycoplasma pneumoniae, Mycoplasma hominis, Mycoplasma urealyticum.
M.pneumoniae colpisce la mucosa delle vie respiratorie, mentre M.hominis e M.urealyticum colpiscono l'apparato genitourinario (causando lo sviluppo di uretrite, cervicite, vaginite).
Sintomi micoplasma pneumoniae
Il Mycoplasma pneumoniae è una causa comune di infezioni delle vie respiratorie. Il Mycoplasma pneumoniae fu isolato per la prima volta nel 1930 durante uno studio sulla polmonite atipica e nel 1962 fu caratterizzato e classificato come specie batterica distinta.
La malattia si trasmette attraverso goccioline trasportate dall'aria.
Secondo VI Pokrovsky (1995), tutte le manifestazioni cliniche della polmonite da Mycoplasma sono raggruppate come segue.
- Respiratorio
- vie respiratorie superiori (faringite, tracheite, bronchite);
- polmonari (polmonite, versamento pleurico, formazione di ascessi).
- Non respiratorio
- ematologiche (anemia emolitica, porpora trombocitopenica);
- gastrointestinale (gastroenterite, epatite, pancreatite);
- muscoloscheletriche (mialgia, artralgia, poliartrite);
- cardiovascolari (miocardite, pericardite);
- dermatologiche (eritema polimorfo, altre eruzioni cutanee);
- neurologiche (meningite, meningoencefalite, neurite periferica e cranica, atassia cerebellare);
- infezioni generalizzate (polilinfoadenopatia, setticopiemia).
L'infezione da micoplasma ha un periodo di incubazione medio di 3 settimane. Lo sviluppo di polmonite è preceduto da manifestazioni cliniche di lesioni delle vie respiratorie superiori. L'esordio della malattia è graduale. I pazienti sono disturbati da moderata debolezza generale, mal di testa, naso che cola, gola secca e mal di gola, tosse (inizialmente secca, poi con espettorato mucoso viscoso). Le caratteristiche della tosse sono la sua durata e la sua natura parossistica. Durante un attacco di tosse, la sua intensità è piuttosto pronunciata. Si osserva costantemente iperemia della parete faringea posteriore, del palato molle e dell'ugola. Con lo sviluppo della bronchite, si percepiscono respiro affannoso e respiro sibilante secco. Con un decorso lieve dell'infezione da micoplasma, si osservano principalmente rinite catarrale e faringite. Con un decorso moderato, si osserva una lesione combinata delle vie respiratorie superiori e inferiori sotto forma di rinobronchite, faringobronchite e rinofaringobronchite. La temperatura corporea dei pazienti è solitamente subfebbrile.
I sintomi dell'infezione da micoplasma sopra descritti aumentano entro il 5°-7° giorno, la temperatura corporea sale a 39-40 °C e può mantenersi a questi valori per 5-7 giorni, per poi scendere a livelli subfebbrili e persistere per 7-12 giorni, a volte più a lungo. Un segno caratteristico della polmonite da micoplasma è una tosse prolungata e grave con emissione di una piccola quantità di espettorato viscoso e mucoso. La tosse persiste per almeno 10-15 giorni. La stragrande maggioranza dei pazienti avverte anche dolore toracico, che si intensifica con la respirazione.
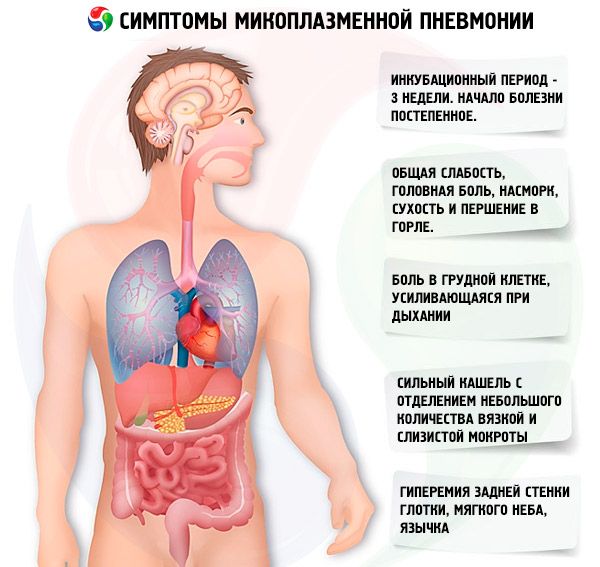
I segni fisici della polmonite compaiono solitamente tra il 4° e il 6° giorno di malattia e sono caratterizzati da indebolimento focale della respirazione vescicolare, crepitio, rantoli fini e gorgogliamento, accorciamento del suono di percussione, ma questo è un segno raro. Circa il 20% dei pazienti non presenta segni fisici di polmonite; il danno polmonare viene diagnosticato solo mediante esame radiografico.
Alcuni pazienti possono sviluppare pleurite fibrinosa o moderatamente essudativa.
Dove ti fa male?
Cosa ti infastidisce?
Diagnostica micoplasma pneumoniae
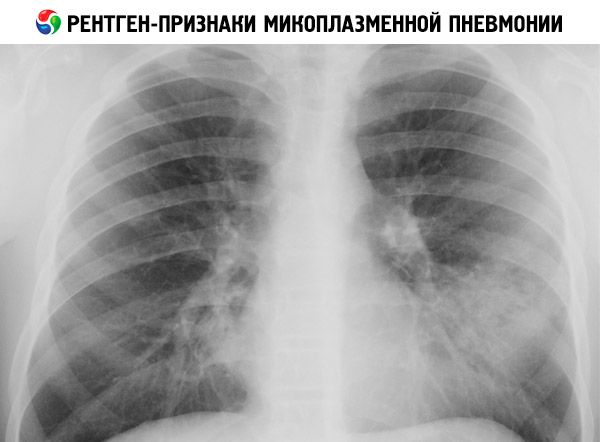
Dal punto di vista radiologico, la polmonite da Mycoplasma può presentare le seguenti manifestazioni:
- rafforzamento e ispessimento del quadro polmonare, principalmente alterazioni interstiziali nel 50% dei casi;
- infiltrazione segmentale e focale del tessuto polmonare (nel 30% dei pazienti); l'infiltrato è localizzato principalmente nei campi polmonari inferiori, meno frequentemente nei lobi superiori e medi del polmone destro, nei segmenti basali. Gli infiltrati sono eterogenei e disomogenei, senza confini netti; nel 10-40% sono bilaterali;
- infiltrazione lobare estesa (variante rara).
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Diagnostica di laboratorio della polmonite da micoplasma
L'analisi generale del sangue periferico è caratterizzata da un numero prevalentemente normale di leucociti (non più di 8 x 10 9 /l), nel 10-15% dei casi da leucopenia o leucocitosi; aumento regolare del numero dei linfociti; assenza di spostamento verso sinistra della formula leucocitaria; aumento della VES.
È importante tenere presente che la polmonite da micoplasma è spesso mista (micoplasma-batterica) a causa della presenza di microflora batterica (principalmente pneumococco). Si tratta, di norma, di polmoniti tardive. Le polmoniti da micoplasma primarie si sviluppano nei primi giorni di malattia. In generale, il decorso della polmonite da micoplasma non è generalmente grave, ma a lungo termine. Tuttavia, in alcuni casi, è possibile un decorso grave, dovuto alla gravità della polmonite stessa o all'aggiunta di manifestazioni non respiratorie dell'infezione da micoplasma.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
Criteri diagnostici per la polmonite da micoplasma
Per diagnosticare la polmonite da Mycoplasma è necessario tenere conto dei seguenti principi di base.
- Esordio graduale con breve periodo prodromico: faringite acuta, rinite, tracheite, tosse intensa e prolungata con espettorato mucoso viscoso, difficile da separare.
- Lievi segni fisici di polmonite.
- Presenza di manifestazioni extrapolmonari (extrarespiratorie): anemia emolitica, miocardite, pericardite, epatite, eruzioni cutanee, adenopatia polilinfatica.
- Risultati positivi della diagnosi sierologica. Per confermare la diagnosi di Mycoplasma pneumoniae, gli anticorpi anti-Mycoplasma nel sangue vengono determinati utilizzando la reazione di fissazione del complemento; coppie di sieri vengono esaminate a intervalli di 15 giorni. Un aumento di 4 volte del titolo anticorpale (non inferiore a 1:64) è diagnostico.
La diagnostica colturale (coltura dell'espettorato) non viene praticamente utilizzata per la polmonite da Mycoplasma a causa della necessità di utilizzare terreni altamente selettivi e del basso contenuto informativo del metodo.
- Rilevazione di antigeni di micoplasma nell'espettorato mediante anticorpi monoclonali con metodo di immunofluorescenza o immunoenzimatico. Negli ultimi anni, il micoplasma (le sue molecole di DNA) è stato identificato nell'espettorato utilizzando il metodo della reazione a catena della polimerasi. Il micoplasma non viene rilevato durante la batterioscopia di routine di uno striscio di espettorato.
Cosa c'è da esaminare?
Chi contattare?
Trattamento micoplasma pneumoniae
Il Mycoplasma è altamente sensibile all'eritromicina e ai nuovi macrolidi (azitromicina, claritromicina, ecc.), i quali sono più efficaci dell'eritromicina e sono considerati farmaci di prima linea. Anche le tetracicline sono efficaci contro la polmonite da Mycoplasma. Il Mycoplasma è resistente agli antibiotici β-lattamici (penicilline, cefalosporine).
Maggiori informazioni sul trattamento
Farmaci

