Esperto medico dell'articolo
Nuove pubblicazioni
Esame respiratorio
Ultima recensione: 05.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Nonostante i grandi successi nello sviluppo di metodi specifici per lo studio delle condizioni degli organi respiratori, molti metodi di esame fisico descritti da R. Laennec sono ancora di primaria importanza. È vero che ora cerchiamo di identificare solo quei sintomi che hanno un valore diagnostico davvero importante, pur sapendo che in alcune malattie polmonari (ad esempio, il cancro broncogeno o la tubercolosi) la comparsa di questi sintomi indica spesso uno stadio piuttosto avanzato della malattia, e per una diagnosi precoce è necessario utilizzare metodi più sofisticati.
Un'ulteriore differenza rispetto alla fase moderna della ricerca sull'apparato respiratorio è la significativamente maggiore attenzione rivolta alla fisiologia della respirazione, alla relazione tra segni clinici e disturbi della funzione respiratoria esterna e ai cambiamenti funzionali, e non solo anatomici.
L'attuale stadio di comprensione dei processi patologici che si verificano negli organi respiratori è impossibile senza la conoscenza di quei meccanismi protettivi che impediscono la penetrazione di microrganismi, particelle di polvere, sostanze tossiche, polline delle piante, ecc. Oltre alle barriere anatomiche (laringe, epiglottide, numerose divisioni e restringimenti dell'albero bronchiale), alla ricca vascolarizzazione della mucosa delle vie respiratorie, al riflesso della tosse, un ruolo molto importante nella protezione degli organi respiratori è svolto dal trasporto mucociliare effettuato dall'epitelio ciliato dei bronchi, nonché dalla formazione di secrezione tracheobronchiale contenente sostanze biologicamente attive (lisozima, lattoferrina, α1-antitripsina) e immunoglobuline di tutte le classi sintetizzate dalle plasmacellule, ma principalmente IgA. A livello dei bronchi terminali, dei dotti alveolari e degli alveoli, la funzione protettiva è svolta principalmente dai macrofagi alveolari e dai granulociti neutrofili con la loro spiccata chemiotassi e fagocitosi, nonché dai linfociti che secernono linfochine che attivano i macrofagi. Il tessuto linfoide bronco-associato (BALT), così come le reazioni dell'immunità umorale (immunoglobuline di classe A e G), rivestono particolare importanza nei meccanismi protettivi degli organi respiratori. Un ruolo fondamentale nella protezione dei polmoni è svolto dalla loro completa ventilazione.
Tutti questi meccanismi di protezione respiratoria possono e devono ora essere studiati in ogni singolo paziente, il che consente una presentazione più dettagliata delle caratteristiche della malattia in via di sviluppo e, quindi, la scelta di un trattamento più razionale.
Nell'esame degli organi respiratori (che, come in tutti gli altri casi, inizia con l'interrogazione, seguita da ispezione, palpazione, percussione e auscultazione ), la domanda principale a cui bisogna rispondere è determinare la localizzazione predominante del processo: le vie respiratorie, il parenchima polmonare o la pleura. Spesso, più parti dell'apparato respiratorio sono coinvolte contemporaneamente: ad esempio, nell'infiammazione di un lobo polmonare (polmonite lobare o crouposa ), si verifica quasi sempre un'infiammazione dei foglietti pleurici ( pleurite ), nella polmonite focale, il processo inizia più spesso con l'infiammazione dei bronchi ( bronchite ), e poi si sviluppa un'infiammazione peribronchiale. Ciò rende diversificato il quadro clinico di numerose malattie polmonari e ci costringe a valutare i segni rilevati da posizioni diverse.
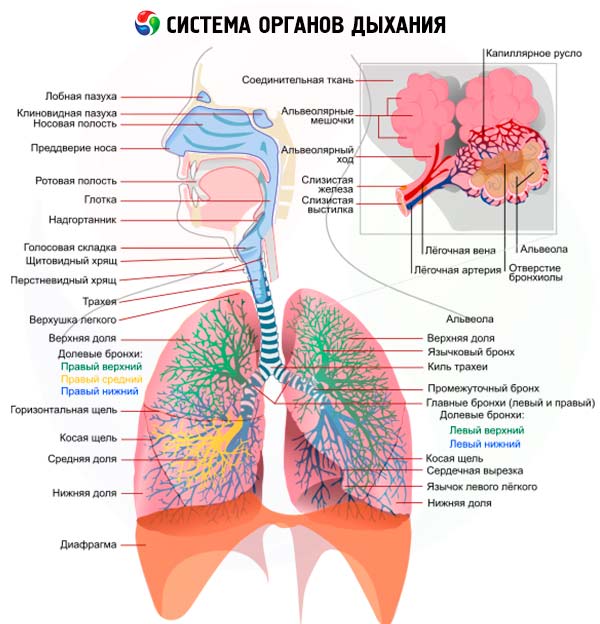
Anamnesi delle malattie respiratorie
Un'indagine continua ci permette di identificare le caratteristiche dello sviluppo della patologia polmonare: l'anamnesi della malattia. Il principio generale di "non perdere tempo a familiarizzare con l'anamnesi" dovrebbe essere pienamente applicato nello studio delle malattie dell'apparato respiratorio. Vengono specificati la sequenza temporale della comparsa di alcuni segni della malattia, le caratteristiche del suo periodo iniziale, le ricadute, la loro frequenza e la presenza di fattori scatenanti, la natura e l'efficacia del trattamento e l'insorgenza di complicanze.
Pertanto, nelle malattie polmonari acute, sintomi generali come malessere, brividi, febbre possono essere rilevati diversi giorni prima dei segni polmonari (polmonite virale) o quasi contemporaneamente ad essi ( polmonite pneumococcica ), e la dispnea grave acuta è un segno molto importante di asma bronchiale, insufficienza respiratoria acuta e pneumotorace. È necessario valutare i risultati ottenuti utilizzando metodi di ricerca speciali (esami dell'espettorato e del sangue, radiografia, ecc.). Di particolare importanza sono le indicazioni della presenza di reazioni allergiche (orticaria, rinite vasomotoria, edema di Quincke, broncospasmo) in risposta all'azione di fattori quali prodotti alimentari, odori, farmaci (principalmente antibiotici, vitamine); recentemente, è stata prestata molta attenzione alla possibilità di peggioramento del decorso dell'asma bronchiale durante l'uso di aspirina e altri farmaci antinfiammatori non steroidei ("asma da aspirina").
Una fase importante dell'interrogatorio è il tentativo di stabilire l'eziologia della malattia (infettiva, professionale, medica).
Numerose gravi malattie polmonari sono associate al contatto più o meno prolungato con vari fattori industriali (professionali), come polveri contenenti biossido di silicio, amianto, talco, ferro, alluminio, ecc. Oltre alle ben note malattie polmonari da polveri professionali ( pneumoconiosi ), si riscontra sempre più spesso una correlazione tra una malattia polmonare come l'alveolite allergica esogena e numerosi fattori ambientali, come fieno marcio, cereali crudi, ecc. ("polmone del contadino", "polmone del casaro", "polmone dell'allevatore di pollame", ecc.). Non è raro che si verifichino alterazioni polmonari diffuse in pazienti sottoposti a terapia farmacologica con citostatici, nitrofurani, cordarone e i suoi analoghi, nonché a radioterapia a lungo termine per varie malattie non polmonari.
Tutte le caratteristiche identificate del decorso della malattia dovrebbero infine essere presentate sotto forma di un'immagine grafica appropriata, un esempio della quale può essere l'osservazione di un paziente con polmonite lobare.
Infine, informazioni importanti possono essere ottenute studiando l'anamnesi familiare (predisposizione familiare a malattie broncopolmonari, come asma bronchiale, tubercolosi o presenza di deficit di α1-antitripsina, fibrosi cistica ), nonché le cattive abitudini: il fumo è un fattore di rischio generalmente riconosciuto per il cancro ai polmoni, l'abuso di alcol contribuisce al decorso sfavorevole della polmonite (suppurazione, formazione di ascessi).
Il fumo (in particolare quello di sigaretta) gioca un ruolo fondamentale nella storia delle malattie polmonari di ogni singolo paziente, in quanto può causarle o peggiorarle. Pertanto, è importante che il medico conosca (registri) sia il numero di sigarette fumate al giorno sia la durata dell'uso (i cosiddetti "pacchetti-anno"). La bronchite cronica e l'enfisema polmonare, forme gravi di broncopneumopatia cronica ostruttiva, sono le più comuni nei fumatori accaniti;il cancro broncogeno, uno dei tumori maligni più comuni negli uomini e sempre più frequente nelle donne, è direttamente correlato al fumo.
Esame delle vie respiratorie superiori
L'esame diretto degli organi respiratori inizia spesso con un esame del torace. Tuttavia, un esame preliminare delle vie respiratorie superiori è più corretto, dato l'importante ruolo che varie alterazioni patologiche delle vie respiratorie superiori possono svolgere nello sviluppo di malattie polmonari. Inutile dire che un esame dettagliato delle vie respiratorie superiori è responsabilità di un otorinolaringoiatra. Tuttavia, un medico di qualsiasi specializzazione (e in particolare un terapista) deve conoscere i principali sintomi delle più comuni patologie di naso, faringe e laringe ed essere competente nei metodi più semplici di esame delle vie respiratorie superiori.
Innanzitutto, si determina quanto liberamente il paziente respira attraverso il naso. Per valutare meglio la respirazione nasale, al paziente viene chiesto di chiudere le fosse nasali alternativamente, premendo successivamente l'ala sinistra e quella destra del naso contro il setto nasale. La difficoltà di respirazione nasale è un disturbo comune dei pazienti e si verifica, ad esempio, in caso di setto nasale deviato,rinite acuta e cronica, sinusite.
Chiariscono se il paziente avverte una sensazione di secchezza nasale, che può manifestarsi nella fase iniziale della rinite acuta o essere osservata costantemente nei pazienti con rinite atrofica cronica. I pazienti lamentano spesso la comparsa di secrezioni nasali. In questi casi, se ne determina la quantità (secrezione abbondante nella rinite acuta, scarsa, con formazione di croste nella rinite atrofica), la natura (secrezione sierosa o mucosa nella rinite catarrale acuta, acquosa nella rinite vasomotoria, densa e purulenta nella sinusite, sierosa nell'influenza , ecc.), e si nota anche se la quantità di secrezione dalle vie nasali destra e sinistra è la stessa.
Bisogna prestare grande attenzione ai reclami dei pazienti riguardo alle epistassi, che possono essere associate a cause locali (traumi, tumori, lesioni ulcerative della mucosa nasale) o causate da alcune patologie generali (ad esempio, ipertensione, diatesi emorragica, leucemia, carenza di vitamine, ecc.). Se sono presenti epistassi, si determina la frequenza con cui si verificano nel paziente (episodicamente o regolarmente), se sono scarse o abbondanti. Le epistassi scarse si risolvono il più delle volte da sole. Le epistassi abbondanti (oltre 200 ml al giorno) possono essere accompagnate da sintomi generali caratteristici di tutte le emorragie abbondanti (debolezza generale, calo della pressione sanguigna, tachicardia) e richiedere misure di emergenza per arrestarle (tamponamento nasale). Va tenuto presente che non è sempre possibile determinare correttamente il volume delle epistassi, poiché il sangue che scorre lungo la parete posteriore del rinofaringe viene spesso ingerito dai pazienti.
Talvolta i pazienti lamentano anche un deterioramento dell'olfatto ( iposmia ) o la sua completa assenza. I disturbi olfattivi possono essere associati sia a difficoltà respiratorie nasali sia a danni al nervo olfattivo.
Quando i seni paranasali (frontali, mascellari, ecc.) si infiammano, il dolore può comparire nella zona della radice del naso, sulla fronte, sugli zigomi, irradiandosi talvolta fino alla regione temporale.
Un esame approfondito della cavità nasale viene eseguito da un otorinolaringoiatra mediante rinoscopia, che prevede l'uso di speciali specchietti nasali. Tuttavia, la parte anteriore della cavità nasale può essere esaminata abbastanza bene senza ricorrere a tecniche speciali. Per fare ciò, il paziente reclina leggermente la testa all'indietro, posiziona quattro dita (II-V) della mano destra sulla fronte del paziente e il pollice della stessa mano viene premuto leggermente (dal basso verso l'alto) sulla punta del naso. Prestare inoltre attenzione alla presenza di dolore alla palpazione e alla percussione nella zona della radice del naso, del suo dorso e delle sedi di proiezione dei seni paranasali frontali e mascellari. Dolore, così come gonfiore dei tessuti molli e iperemia cutanea in queste aree, possono comparire in caso di lesioni alle ossa nasali e malattie infiammatorie dei seni paranasali.
Un esame completo della laringe è possibile solo con l'uso della laringoscopia, che viene eseguita da un otorinolaringoiatra. Nei casi in cui il paziente viene visitato da un medico di un'altra specialità, vengono analizzati i disturbi del paziente, che indicano una possibile malattia della laringe (ad esempio, dolore durante la conversazione e la deglutizione, unabbaiare caratteristico o, al contrario, una tosse silenziosa), vengono identificati cambiamenti nella voce ( raucedine, afonia) e si notano disturbi respiratori (forte, teso, con difficoltà a inspirare), che si manifestano, ad esempio, con stenosi della laringe.
Esaminando la laringe si valutano eventuali alterazioni della sua forma (dovute ad esempio a traumi); palpando la zona della laringe si determina la presenza di gonfiore o dolore (dovuti a lesioni traumatiche, condropericondrite, ecc.).
Ulteriori metodi di esame degli organi respiratori
Per chiarire la diagnosi, il grado di attività del processo polmonare (esacerbazione, remissione), lo stato funzionale dell'apparato respiratorio, sono di grande importanza ulteriori metodi di esame clinico, come esami del sangue (inclusi gli indicatori immunologici), analisi delle urine, ma soprattutto dell'espettorato, liquido di lavaggio broncoalveolare, liquido pleurico, nonché metodi radiologici, che negli ultimi anni sono stati integrati da studi tomografici e tomografici computerizzati, metodi radiocontrastografici (broncografia, angiopolmonografia), metodi radionuclidici ed endoscopici (broncoscopia, toracoscopia, mediastinoscopia), biopsia polmonare a puntura, linfonodi mediastinici, studi citologici speciali. Particolare attenzione è rivolta allo studio della funzione della respirazione esterna.
La necessità di utilizzare metodi di ricerca aggiuntivi è anche legata al fatto che in numerose osservazioni, l'esame obiettivo generale non rivela alterazioni, soprattutto nelle fasi iniziali della malattia, che non sono clinicamente manifeste (ad esempio, cancro broncogeno, piccolo infiltrato tubercolare). In questi casi, la diagnosi dipende dalla capacità di utilizzare metodi aggiuntivi.
Esame dell'espettorato
L'esame macroscopico dell'espettorato è stato discusso in precedenza. L'esame microscopico dell'espettorato (striscio colorato) può rivelare una predominanza di neutrofili, associata a un'infezione batterica (polmonite, bronchiectasie, ecc.), che in alcuni pazienti è successivamente confermata dal rilevamento di crescita microbica durante la coltura dell'espettorato, o di eosinofili, considerati caratteristici dell'asma bronchiale e di altre malattie polmonari allergiche. Nell'asma bronchiale, nell'espettorato si possono rilevare spirali di Curschmann (cilindri contenenti muco di bronchi spasmodicamente ristretti) e cristalli di Charcot-Leyden (presumibilmente residui di eosinofili). La presenza di eritrociti nello striscio indica una commistione di sangue, segno di emorragia bronchiale o polmonare. Si possono rilevare macrofagi alveolari, il che indica che il materiale è stato ottenuto dalle sezioni profonde delle vie respiratorie. La presenza di derivati dell'emoglobina (siderofagi, cellule di difetti cardiaci) può far pensare alla presenza di ristagno di sangue nella circolazione polmonare (difetto cardiaco mitralico scompensato, altre cause di insufficienza cardiaca). La microscopia generale dell'espettorato può rivelare fibre elastiche, segno di distruzione del tessuto polmonare (ascesso e gangrena polmonare, tubercolosi), nonché druse fungine. Il metodo più importante per studiare l'espettorato è l'identificazione dei batteri negli strisci colorati con Gram, che fornisce informazioni preziose sulla causa del processo infiammatorio, principalmente la polmonite, e consente un trattamento eziologico più mirato.
Esame del liquido di lavaggio
Negli ultimi anni, si è diffuso l'esame microscopico del liquido ottenuto lavando (dall'inglese lavage - washing) le pareti dei bronchi subsegmentali con una soluzione isotonica, il liquido di lavaggio broncoalveolare (BALF), che viene aspirato con lo stesso broncofibroscopio utilizzato per instillare la soluzione. La normale composizione cellulare del BALF nei non fumatori per 100-300 ml di liquido è rappresentata principalmente da macrofagi alveolari (fino al 90%), neutrofili a banda (1-2%), linfociti (7-12%) e cellule epiteliali bronchiali (1-5%). Importanti conclusioni diagnostiche si basano sulle alterazioni della composizione cellulare del BALF, sull'attività dei macrofagi alveolari e su una serie di altri indicatori immunologici e biochimici. Ad esempio, in una lesione polmonare diffusa così comune come la sarcoidosi, i linfociti predominano sui neutrofili nel BALF; il rilevamento di funghi e pneumocisti consente di diagnosticare varianti rare di infezione broncopolmonare.
Puntura pleurica
L'esame del liquido ottenuto mediante puntura pleurica ha un certo valore diagnostico. Se ne determina la tipologia (limpido, trasparente, torbido, purulento, ematico, chiloso), l'odore e la densità relativa del contenuto proteico. In presenza di essudato (a differenza del trasudato), la densità relativa e il contenuto proteico nel liquido ottenuto sono elevati, rispettivamente superiori a 1,015 e 2,5%; attualmente, invece del test di Rivolt, si determina il rapporto tra il contenuto proteico nel liquido pleurico e il contenuto proteico nel plasma (in presenza di essudato, è superiore a 0,5).
Metodi di esame a raggi X
Di particolare importanza nella diagnosi delle malattie respiratorie sono i metodi radiologici, che confermano le ipotesi diagnostiche emerse nelle fasi precedenti dell'esame, sono affidabili durante l'osservazione dinamica e in alcuni casi aiutano a chiarire l'eziologia della malattia ancor prima di ricevere i risultati degli studi batteriologici e citologici. L'importanza dei metodi radiologici nel determinare la localizzazione delle alterazioni polmonari e nel comprendere l'essenza del processo è incondizionata. Ad esempio, la broncopolmonite e le lesioni fungine possono essere determinate in qualsiasi parte dei polmoni, mentre le alterazioni lobari e segmentali sono principalmente caratteristiche della polmonite, dell'infarto polmonare e della crescita tumorale endobronchiale.
Attualmente, la fluoroscopia viene utilizzata molto meno frequentemente, poiché comporta un carico di radiazioni più elevato, l'interpretazione dei cambiamenti è ampiamente soggettiva e l'osservazione dinamica comparativa è difficile, sebbene l'uso di uno schermo televisivo e la registrazione video dell'immagine consentano di evitare alcuni aspetti negativi. Il vantaggio di questo metodo è la possibilità di studiare i polmoni durante la respirazione, in particolare i movimenti del diaframma, lo stato dei seni paranasali e la posizione dell'esofago.
L'esame radiografico ( fluorografico ) è il metodo più obiettivo, diffuso e, in sostanza, il principale di indagine aggiuntiva, consentendo di ottenere dati accurati e di valutarli dinamicamente. L'uso di posizioni oblique, laterali, della lordosi (per identificare localizzazioni apicali), ecc. aiuta a chiarire la diagnosi. In questo caso, vengono analizzate le caratteristiche del parenchima polmonare, della struttura vascolare e interstiziale (pattern polmonare), vengono valutate le radici dei polmoni e diverse altre parti dell'apparato respiratorio. Le alterazioni vengono specificate più dettagliatamente durante la tomografia computerizzata (TC) e la tomografia computerizzata (TC). Questi metodi consentono di identificare patologie dei bronchi, della trachea (in particolare, delle sue biforcazioni) e delle membrane mucose situate a diverse profondità. Particolarmente informativa a questo proposito è la TC che, grazie all'utilizzo di un computer, elaborando simultaneamente e in breve tempo i dati di centinaia di transilluminazioni di un determinato strato di tessuto, consente di ottenere informazioni su formazioni molto piccole e difficili da accedere per l'esame radiografico convenzionale.
Tra i metodi radiologici rientra anche l'angiopolmonografia con contrasto, con l'introduzione di sostanze contenenti ioduro (urotrast, verografin), che aiuta a identificare le caratteristiche dei vasi della circolazione polmonare, nonché delle arterie dell'albero bronchiale.
Di sicuro valore diagnostico sono i dati ottenuti utilizzando metodi radionuclidici: introduzione di isotopi radioattivi e successiva valutazione della loro distribuzione negli organi del torace mediante dispositivi speciali (scanner, gamma camere, ecc.). Nella pratica pneumologica, vengono solitamente utilizzati gli isotopi radioattivi di tecnezio ( 99 Tc), in particolare albumina marcata con tecnezio, gallio ( 67 Ga), xeno ( 133 Xe), indio ( 133 In), fosforo ( 32 P). I metodi radionuclidici consentono di valutare le proprietà di perfusione (tecnezio), la ventilazione regionale (xeno), l'attività cellulare proliferativa dell'interstizio, i linfonodi (gallio). Ad esempio, questo studio rivela in modo affidabile disturbi della perfusione nell'embolia polmonare, accumulo di isotopi di gallio nei linfonodi mediastinici nella sarcoidosi attiva.
Metodi di ricerca endoscopica
Un posto speciale nell'esame di un paziente con malattia polmonare spetta alle tecniche endoscopiche, tra cui la broncoscopia è di primaria importanza. Utilizzando un moderno broncofibroscopio, è possibile valutare visivamente le caratteristiche delle vie respiratorie dalla glottide ai bronchi subsegmentali, la funzionalità della scala mucociliare, prelevare il contenuto delle vie respiratorie a diversi livelli per l'esame citologico e batteriologico, eseguire un lavaggio broncoalveolare con successivo studio del lavaggio ottenuto, eseguire una biopsia puntura-ago della mucosa bronchiale e una biopsia transbronchiale dei tessuti adiacenti (linfonodi, polmoni). Il broncoscopio viene utilizzato anche a scopo terapeutico, talvolta per il lavaggio bronchiale e la somministrazione locale di agenti antibatterici nella malattia bronchiectasica (igienizzazione bronchiale), ma soprattutto per la liquefazione e l'aspirazione del muco dal lume dei bronchi ostruiti durante un attacco incontrollabile di asma bronchiale, soprattutto in presenza di un quadro di "polmone silente" e per la rimozione di un corpo estraneo.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Indicazioni per la broncoscopia
Indicazioni |
Note |
Emottisi. |
Per stabilire la fonte (preferibilmente nel periodo prossimo alla fine dell'emorragia) e arrestare l'emorragia. |
Tosse cronica senza causa apparente. |
Potrebbe esserci un tumore endobronchiale non visibile nella radiografia. |
Risoluzione ritardata della polmonite. |
Per escludere un'ostruzione bronchiale locale. |
Atelettasia. |
Per stabilire la causa. |
Cancro ai polmoni. |
Per la biopsia, valutazione dell'operabilità. |
Ascesso polmonare. |
Per escludere un'ostruzione bronchiale, prelevare materiale per esame batteriologico e migliorare il drenaggio. |
Corpo estraneo. |
Per eliminare. |
La broncoscopia è obbligatoria nei pazienti con emottisi (soprattutto se ripetuta) o emorragia polmonare; permette di determinare l'origine (trachea, bronchi, parenchima) e la causa (bronchiectasia, tumore, tubercolosi) del sanguinamento.
Tra gli altri metodi endoscopici, sebbene raramente utilizzati, vi sono la toracoscopia (esame degli strati pleurici) e la mediastinoscopia (esame del mediastino anteriore), uno degli scopi principali dei quali è la biopsia delle aree corrispondenti.
Esame ecografico (ultrasuoni)
In pneumologia, l'ecografia non è ancora molto informativa; può essere utilizzata per identificare piccole aree di essudato ed eseguire una puntura pleurica.
Test intradermici
Nella diagnosi di alcune malattie polmonari si utilizzano i test intradermici, che aiutano a stabilire la presenza di atopia (ad esempio, rinite allergica, alcuni tipi di asma bronchiale), la causa dell'eosinofilia polmonare; hanno valore diagnosticoil test alla tubercolina (soprattutto nella pratica pediatrica e adolescenziale), il test di Kveim (nella diagnosi della sarcoidosi).
Studio della funzione respiratoria esterna
La valutazione dello stato funzionale degli organi respiratori è la fase più importante della visita medica. Le funzioni dei polmoni sono molto diverse: scambio gassoso, regolazione dell'equilibrio acido-base, scambio termico, scambio idrico, sintesi di sostanze biologicamente attive, ma una delle funzioni principali degli organi respiratori è lo scambio gassoso, che comprende il flusso d'aria negli alveoli (ventilazione), lo scambio gassoso negli alveoli (diffusione) e il trasporto di ossigeno attraverso il sangue nei capillari polmonari (perfusione). Pertanto, un posto speciale nello studio degli organi respiratori è occupato dallo studio della funzione dell'apparato respiratorio esterno. Il normale funzionamento di questo sistema garantisce lo scambio gassoso tra l'ambiente esterno e quello interno e, di conseguenza, determina la completezza della respirazione tissutale, motivo per cui è importante comprendere il ruolo di tutti i componenti del meccanismo respiratorio esterno. Il medico deve stabilire la capacità funzionale di questo sistema, ovvero identificare il grado di insufficienza respiratoria.
Il metodo più importante per determinare la funzione della respirazione esterna, principalmente la funzione di ventilazione, è la spirografia. I principali indicatori spirografici (volumi polmonari) si dividono in statici e dinamici. Il primo gruppo comprende parametri volumetrici. Innanzitutto, si tratta della capacità vitale polmonare (CV), ovvero il volume d'aria prodotto durante l'espirazione massima dopo l'inspirazione massima. Tra gli indicatori dinamici, di particolare importanza è la capacità vitale forzata dei polmoni (CVF), ovvero il volume d'aria prodotto durante l'espirazione più intensa e rapida, che è pari all'80-85% della CV nel primo secondo di espirazione (FEV1) (test di Tiffeneau). La CVF è influenzata dallo stato di pervietà bronchiale: più piccolo è il lume dei bronchi, più difficile è l'espirazione, minore è il volume dell'espirazione forzata.
Un altro indicatore dinamico è la velocità volumetrica dell'inspirazione e dell'espirazione forzate (normalmente 5-7 l/s) e durante la respirazione calma (normalmente 300-500 ml/s): viene determinata da uno speciale apparecchio, il pneumotacometro, e riflette lo stato di pervietà bronchiale: una diminuzione della velocità di espirazione è segno di ostruzione bronchiale.
I parametri della frequenza respiratoria sono rappresentati graficamente tracciando le curve flusso-volume, in cui ogni punto corrisponde a una certa percentuale della CVF: la portata d'aria (in litri al secondo) è tracciata lungo l'asse delle ordinate, il volume espiratorio forzato (in percentuale o litri) è tracciato lungo l'asse delle ascisse, e le portate volumetriche di picco e istantanee (FVM) sono determinate al momento dell'espirazione forzata. In caso di ostruzione bronchiale, la curva è spostata a sinistra e presenta una parte terminale piatta, mentre in caso di restrizione polmonare è spostata a destra e non presenta una forma diversa dalla norma.
La capacità di diffusione dei polmoni può essere determinata utilizzando il monossido di carbonio (CO) che fluisce attraverso la membrana (come l'O2): quando si inala CO, si calcola la velocità di diffusione, che diminuisce (a volte in modo significativo) in caso di lesioni gravi della membrana alveolare e dell'interstizio dei polmoni.
Nella valutazione della funzionalità respiratoria, la determinazione della pressione parziale dell'ossigeno e dell'anidride carbonica, nonché il pH del sangue arterioso, sono di grande importanza clinica.
Lo stato del letto capillare (perfusione o trasporto di ossigeno da parte del sangue) viene valutato inalando ossigeno puro: un aumento insufficiente della PO2 nel sangue arterioso dopo l'inalazione indica una scarsa capacità di perfusione dei polmoni.
Chi contattare?

