Esperto medico dell'articolo
Nuove pubblicazioni
Emosiderosi polmonare idiopatica.
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
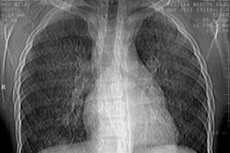
L'emosiderosi polmonare idiopatica è una malattia polmonare caratterizzata da ripetute emorragie negli alveoli e da un decorso ricorrente a onda, anemia ipocromica e decorso ricorrente a onda.
L'eziologia e la patogenesi della malattia non sono state sufficientemente studiate. Si presume che vi sia una carenza congenita delle fibre elastiche dei piccoli e medi vasi polmonari, che porta alla loro dilatazione, stasi ematica e penetrazione degli eritrociti attraverso la parete vasale. La maggior parte dei ricercatori considera l'emosiderosi polmonare una malattia immunoallergica. In risposta a un agente sensibilizzante, si formano autoanticorpi, si sviluppa una reazione antigene-anticorpo, il cui organo di shock sono i polmoni, che porta a dilatazione capillare, stasi e diapedesi degli eritrociti nel tessuto polmonare con deposizione di emosiderina in esso.
Le cause emosiderosi polmonare idiopatica.
La causa è sconosciuta. Si ipotizza una carenza congenita delle fibre elastiche dei vasi della circolazione polmonare, principalmente del letto microcircolatorio, che porta alla dilatazione dei capillari polmonari, a un marcato rallentamento del flusso sanguigno, alla diapedesi degli eritrociti negli alveoli e al parenchima polmonare con conseguente deposizione di emosiderina. Esiste un punto di vista sul possibile ruolo di un'anomalia congenita delle anastomosi vascolari tra le arterie bronchiali e le vene polmonari.
Tuttavia, recentemente si è diffusa la teoria dell'origine immunocomplessa della malattia. È possibile che gli anticorpi si formino contro componenti della parete vascolare polmonare, con conseguente formazione di complessi antigene-anticorpo principalmente nel letto microcircolatorio dei polmoni, che porta alla necrosi della parete vascolare con emorragie negli alveoli e nel parenchima polmonare. Non si esclude inoltre il ruolo importante dell'effetto citotossico dei linfociti immunitari sulla parete vascolare.
Le seguenti alterazioni geomorfologiche sono caratteristiche dell'emosiderosi polmonare idiopatica:
- riempimento degli alveoli con globuli rossi;
- rilevazione negli alveoli, nei dotti alveolari e nei bronchioli respiratori, nonché nel tessuto interstiziale di un gran numero di macrofagi alveolari ripieni di particelle di emosiderina;
- ispessimento degli alveoli e dei setti interalveolari;
- sviluppo di pneumosclerosi diffusa e alterazioni degenerative del tessuto elastico del polmone con il progredire della malattia;
- rottura della struttura della membrana basale dei capillari dei setti interalveolari (secondo studi al microscopio elettronico)
Sintomi emosiderosi polmonare idiopatica.
L'emosiderosi polmonare idiopatica può essere acuta o cronica, con ripetute riacutizzazioni. Il decorso acuto è tipico soprattutto dei bambini.
I disturbi lamentati dai pazienti durante la fase acuta o l'esacerbazione della malattia sono piuttosto tipici. I pazienti lamentano tosse con espettorato sanguinolento. L'emottisi è uno dei sintomi principali della malattia e può manifestarsi in modo significativo (emorragia polmonare). I casi senza emottisi sono molto rari. Inoltre, i pazienti lamentano mancanza di respiro (soprattutto sotto sforzo), vertigini, tinnito e mosche che volteggiano davanti agli occhi. Questi disturbi sono causati principalmente dallo sviluppo di anemia dovuta a emottisi prolungata. Anche lo sviluppo di pneumosclerosi diffusa durante il decorso progressivo della malattia è importante nell'origine della mancanza di respiro. Molti pazienti presentano dolore al petto, alle articolazioni e all'addome, aumento della temperatura corporea e possibile significativa perdita di peso.
Quando si verifica la remissione, la salute dei pazienti migliora significativamente e potrebbero non lamentarsi affatto o lamentarsi in modo insignificante. La durata della remissione varia, ma dopo ogni riacutizzazione, di norma, diminuisce.
Dove ti fa male?
Cosa ti infastidisce?
Diagnostica emosiderosi polmonare idiopatica.
All'esame obiettivo dei pazienti, l'attenzione viene attirata dal pallore della pelle e delle mucose visibili, dalla presenza di itteri nelle sclere e dalla cianosi. La gravità del pallore dipende dal grado di anemia, mentre la cianosi dal grado di insufficienza respiratoria. La percussione polmonare rivela un'ottusità del suono di percussione (principalmente nelle porzioni inferiori dei polmoni). In caso di emorragie estese nel tessuto polmonare, l'ottusità del suono di percussione è molto più pronunciata e la respirazione bronchiale può essere udita al di sopra della zona di ottusità. Spesso, a questi pazienti, soprattutto in caso di riacutizzazione acuta o grave della malattia, viene diagnosticata una polmonite bilaterale. L'auscultazione polmonare rivela un segno importante di emosiderosi polmonare idiopatica: crepitio diffuso; si possono udire respiro sibilante a bolle fini e umide e respiro sibilante secco. Con lo sviluppo della sindrome broncospastica, il numero di respiro sibilante secco (fischi e ronzii) aumenta bruscamente. Durante l'auscultazione cardiaca, l'attenzione viene attirata dai toni ovattati; nello sviluppo della cardiopatia polmonare cronica, si determina l'accento del secondo tono sull'arteria polmonare; nello scompenso della cardiopatia polmonare, il fegato aumenta di volume. In 1/3 dei pazienti, si osserva un ingrossamento del fegato anche in assenza di cardiopatia polmonare scompensata. La milza può aumentare di volume.
L'emosiderosi polmonare idiopatica può essere complicata da polmonite infartuale grave (può essere estesa e accompagnata da grave insufficienza respiratoria), pneumotorace ricorrente e grave emorragia. Queste complicazioni possono essere fatali.
Dati di laboratorio
- Analisi del sangue generale: l'anemia ipocromica è tipica. Si manifesta con una diminuzione del livello di emoglobina, del numero di eritrociti, dell'indice di colore, anisocitosi e poichilocitosi. L'anemia può essere significativamente marcata. Si osserva anche reticolocitosi.
In caso di grave riacutizzazione dell'emosiderosi polmonare, così come nello sviluppo di polmonite infartuale, si manifesta una grave leucocitosi, con spostamento della formula leucocitaria verso sinistra e aumento della VES. L'eosinofilia si riscontra nel 10-15% dei pazienti.
- Analisi generale delle urine: nessuna variazione significativa, ma a volte vengono rilevate proteine ed eritrociti.
- Esame biochimico del sangue: aumenta il contenuto di bilirubina, alanina aminotransferasi, alfa2- e gamma-globuline, diminuisce il contenuto di ferro, aumenta la capacità totale di legare il ferro nel siero sanguigno.
- Esami immunologici: non si rilevano alterazioni significative. In alcuni pazienti, si può osservare una diminuzione del numero di linfociti T, un aumento delle immunoglobuline e la comparsa di immunocomplessi circolanti.
- Analisi dell'espettorato. Vengono rilevati eritrociti e siderofagi (macrofagi alveolari carichi di emosiderina). L'analisi dell'espettorato deve essere eseguita frequentemente, poiché un singolo esame potrebbe non essere informativo.
- Studio del liquido di lavaggio bronchiale: i siderofagi si trovano nelle acque di lavaggio bronchiale.
- Analisi del midollo osseo - il mielogramma è caratterizzato da una diminuzione del numero di sideroblasti, cellule rosse del midollo osseo contenenti grumi di ferro. Può essere rilevato un segno di aumentata eritropoiesi: un aumento del numero di normoblasti (probabilmente come manifestazione di una reazione compensatoria allo sviluppo di anemia).
 [ 20 ]
[ 20 ]
Ricerca strumentale
Esame radiografico dei polmoni. L'esame radiografico può identificare i seguenti stadi della malattia:
- Stadio I - riduzione della trasparenza del tessuto polmonare (oscuramento a forma di velo di entrambi i polmoni), causato da piccole emorragie diffuse nel tessuto polmonare;
- Stadio II - si manifesta con la presenza di molteplici piccoli focolai rotondi di diametro compreso tra 1-2 mm e 1-2 cm, sparsi in tutti i campi polmonari. Questi focolai si risolvono gradualmente entro 1-3 settimane. La comparsa di nuovi focolai coincide con la fase di esacerbazione della malattia;
- Stadio III - caratterizzato dalla comparsa di un intenso e esteso oscuramento, che ricorda molto l'oscuramento infiltrativo nella polmonite. La comparsa di tale intenso oscuramento è dovuta allo sviluppo di edema e infiammazione attorno alle sedi dell'emorragia. Una caratteristica di questo stadio, come del secondo, è la scomparsa e la ricomparsa piuttosto rapide degli infiltrati in altre aree dei polmoni in cui si è verificata l'emorragia;
- Stadio IV - viene rilevata una fibrosi interstiziale intensa, che si sviluppa a seguito di ripetute emorragie e dell'organizzazione della fibrina negli alveoli.
Le alterazioni radiologiche indicate sono solitamente bilaterali e sono estremamente rare quelle monolaterali.
L'ingrossamento dei linfonodi intratoracici è raro, ma può essere osservato nel 10% dei pazienti.
Con lo sviluppo di ipertensione polmonare cronica, si riscontra una dilatazione del cono dell'arteria polmonare e un ingrossamento delle sezioni destre del cuore. Con lo sviluppo di pneumotorace, si riscontra un collasso parziale o completo del polmone.
Scintigrafia polmonare perfusionale. L'emosiderosi idiopatica è caratterizzata da gravi alterazioni bilaterali del flusso ematico polmonare.
Studio della capacità ventilatoria polmonare. Con il progredire della malattia, si sviluppa un'insufficienza respiratoria restrittiva, caratterizzata da una diminuzione della CV. Molto spesso, si riscontra una violazione della pervietà bronchiale, come evidenziato da una diminuzione del FEV1, dell'indice di Tiffno e degli indicatori di picco di flusso.
ECG. L'anemia progressiva porta allo sviluppo di distrofia miocardica, che causa una riduzione dell'ampiezza dell'onda T in molte derivazioni, principalmente nelle derivazioni toraciche sinistre. In caso di distrofia miocardica significativamente pronunciata, è possibile una riduzione dell'intervallo ST a partire dall'isolina, con la comparsa di vari tipi di aritmie (il più delle volte extrasistole ventricolari). Con lo sviluppo di ipertensione polmonare cronica, compaiono segni di ipertrofia miocardica dell'atrio destro e del ventricolo destro.
Analisi dei gas ematici. Con lo sviluppo di grave insufficienza respiratoria, si manifesta una grave ipossiemia arteriosa.
Esame istologico della biopsia polmonare. La biopsia polmonare (transbronchiale, a cielo aperto) viene eseguita in modo molto limitato, solo quando è assolutamente impossibile diagnosticare la malattia. Una tale restrizione delle indicazioni alla biopsia polmonare è associata a un aumento del rischio di emorragia.
L'esame istologico delle biopsie del tessuto polmonare rivela un gran numero di emosiderofagi negli alveoli, nonché segni pronunciati di fibrosi del tessuto interstiziale.
Esame ecografico degli organi addominali. Con la persistenza prolungata della malattia, spesso si riscontra un ingrossamento del fegato e della milza.
Criteri diagnostici per l'emosiderosi polmonare idiopatica
I principali criteri diagnostici per l'emosiderosi polmonare idiopatica possono essere considerati i seguenti:
- emottisi ripetuta e di lunga durata che esiste;
- mancanza di respiro, che peggiora costantemente con l'aumentare della durata della malattia;
- manifestazioni auscultatorie diffuse con gorgogliamento fine, respiro sibilante;
- un quadro radiologico caratteristico è la comparsa improvvisa di molteplici ombre focali in tutti i campi polmonari e la loro scomparsa spontanea abbastanza rapida (entro 1-3 settimane), lo sviluppo di fibrosi interstiziale;
- rilevamento di siderofagi nell'espettorato - macrofagi alveolari carichi di emosiderina;
- anemia ipocromica, diminuzione del contenuto di ferro nel sangue;
- rilevamento di siderofagi e fibrosi interstiziale nelle biopsie del tessuto polmonare;
- test della tubercolina negativi.
Programma di screening per l'emosiderosi polmonare idiopatica
- Esami generali del sangue e delle urine.
- Esame biochimico del sangue: contenuto di proteine totali e frazioni proteiche, bilirubina, aminotransferasi, sieromucoide, fibrina, aptoglobina, ferro.
- Studi immunologici: contenuto di linfociti B e T, sottopopolazioni di linfociti T, immunoglobuline, immunocomplessi circolanti.
- Esame dell'espettorato: analisi citologica, determinazione del Mycobacterium tuberculosis, cellule atipiche, siderofagi.
- Esame radiografico dei polmoni.
- Elettrocardiogramma.
- Studio della funzione respiratoria esterna: spirografia.
- Esame ecografico del cuore, del fegato, della milza, dei reni.
- Studio del liquido di lavaggio bronchiale: analisi citologica, determinazione dei siderofagi.
- Biopsia polmonare.
Esempio di formulazione della diagnosi di emosiderosi polmonare idiopatica
Emosiderosi polmonare idiopatica, fase acuta, stadio II radiografico, insufficienza respiratoria di stadio II. Anemia sideropenica cronica di moderata gravità.
Cosa c'è da esaminare?
Quali test sono necessari?
Diagnosi differenziale
Differenze diagnostiche differenziali tra emosiderosi polmonare idiopatica e tubercolosi disseminata ematogena
Segnali |
Emosiderosi polmonare idiopatica |
Tubercolosi polmonare disseminata ematogena |
Intensità dell'emottisi |
Molto spesso si osservano striature di sangue nell'espettorato, a volte espettorato intensamente macchiato di sangue, raramente si osserva una grave emorragia polmonare. |
Strisce di sangue nell'espettorato, molto spesso "sputi di sangue", "coaguli di sangue", molto spesso - grave emorragia polmonare |
Analisi generale dell'espettorato |
Si trovano globuli rossi e un gran numero di siderofagi, macrofagi alveolari pieni di emosiderina. |
Sono presenti molti eritrociti, i siderofagi non sono tipici e sono molto rari. |
| Mycobacterium tuberculosis nell'espettorato | Non rilevato | Vengono scoperti |
Dinamica delle lesioni focali nei polmoni durante l'esame radiografico |
Lo sviluppo inverso spontaneo è caratteristico |
Non esiste uno sviluppo inverso spontaneo |
La comparsa di cavità nei polmoni |
Non tipico |
Tipico |
Esame bioptico del tessuto polmonare |
Rilevamento di un gran numero di siderofagi e fibrosi interstiziale |
I siderofagi non vengono rilevati |
Un metodo di trattamento efficace |
Terapia con glucocorticoidi |
Terapia antitubercolare |
Diagnosi differenziale dell'emosiderosi polmonare idiopatica
- Tubercolosi polmonare disseminata ematogena
Le principali manifestazioni della tubercolosi polmonare disseminata ematogena sono descritte nell'articolo " Polmonite ". È importante sottolineare che la diagnosi differenziale presenta notevoli difficoltà a causa della comunanza dei sintomi delle due malattie. Sia nell'emosiderosi diopatica che nella tubercolosi polmonare disseminata ematogena si osservano emottisi, dispnea, debolezza, perdita di peso, rantoli fini e gorgoglianti, crepitio e alterazioni focali disseminate nei polmoni all'esame radiografico.
Emottisi, anemia, crescente debolezza e perdita di peso ci costringono a distinguere l'emosiderosi polmonare idiopatica dal cancro ai polmoni. I principi di base della diagnosi del cancro ai polmoni sono descritti nell'articolo " Polmonite ". È inoltre importante tenere in considerazione i seguenti segni:
- in caso di cancro, nell'espettorato si trovano eritrociti e cellule cancerose (atipiche); in caso di emosiderosi polmonare idiopatica, si trovano eritrociti e siderofagi;
- nel cancro polmonare non si assiste mai ad una remissione spontanea dei segni radiologici della malattia; nell'emosiderosi polmonare le ombre focali scompaiono spontaneamente con l'inizio della remissione;
- Nel carcinoma polmonare centrale si evidenzia l'espansione e la sfumatura dei contorni della radice polmonare; nell'emosiderosi idiopatica l'espansione delle radici polmonari non è tipica.
- emosiderosi polmonare congestizia
L'emosiderosi polmonare può svilupparsi a seguito di insufficienza circolatoria, che si verifica con congestione del circolo polmonare. In questo caso, può verificarsi anche emottisi, e durante l'auscultazione polmonare si riscontrano crepitii e rantoli a bolle sottili, e si possono riscontrare siderofagi nell'espettorato. L'emosiderosi polmonare congestizia viene diagnosticata semplicemente sulla base del quadro clinico della cardiopatia sottostante che ha causato la congestione polmonare (difetti cardiaci, cardiomiopatia dopaminergica, cardiosclerosi, ecc.) e dei segni radiografici di congestione del circolo polmonare. Di solito non è necessaria una biopsia polmonare.
- Polmonite
L'emottisi e l'oscuramento dei polmoni sotto forma di infiltrazione focale durante l'esame radiologico rendono necessario differenziare l'emosiderosi polmonare idiopatica dalla polmonite, inclusa la polmonite lobare.
- sindrome di Goodpasture
La presenza di emottisi, dispnea, anemia e simili manifestazioni auscultatorie rende necessaria la diagnosi differenziale tra emosiderosi polmonare idiopatica e sindrome di Goodpasture. La diagnosi differenziale è presentata nell'articolo " Sindrome di Goodpasture ".
Trattamento emosiderosi polmonare idiopatica.
Il trattamento viene effettuato come segue.
Vengono prescritti farmaci glucocorticoidi. Sopprimono le reazioni autoimmuni e riducono la permeabilità vascolare. Il prednisolone viene solitamente utilizzato in una dose giornaliera di 30-50 mg. Dopo il miglioramento della condizione, la dose di prednisolone viene gradualmente ridotta (nell'arco di 3-4 mesi) fino a una dose di mantenimento (5-7,5 mg al giorno), che viene assunta per diversi mesi.
Esiste un metodo di trattamento combinato con plasmaferesi massiva in combinazione con citostatici. Con l'aiuto della plasmaferesi, gli anticorpi prodotti vengono rimossi dal plasma e i citostatici riducono la produzione di nuovi anticorpi. Si utilizzano solitamente azatioprina e clorofosfano. Quest'ultimo viene prescritto alla dose di 400 mg a giorni alterni, per un ciclo di trattamento di 8-10 g.
È efficace il trattamento combinato con prednisolone, preparati a base di ferro in combinazione con agenti anticoagulanti e antipiastrinici (eparina, curantil, trental).
A causa dello sviluppo di anemia sideropenica, i pazienti devono assumere regolarmente farmaci contenenti ferro: Ferroplex, Tardiferon, Conferon, ecc.
In caso di sviluppo di cardiopatia polmonare cronica, il trattamento mira a ridurre l'ipertensione polmonare.

