Esperto medico dell'articolo
Nuove pubblicazioni
Test di Mantoux
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Indicazioni per il test di Mantoux
In caso di diagnosi di tubercolina di massa, il test di Mantoux con 2 TE viene eseguito una volta all'anno su tutti i bambini e gli adolescenti vaccinati con BCG, indipendentemente dal risultato precedente. Il bambino viene sottoposto al primo test di Mantoux all'età di 12 mesi. Per i bambini non vaccinati con BCG, il test di Mantoux viene eseguito a partire dai 6 mesi una volta ogni sei mesi fino alla somministrazione del vaccino BCG, e successivamente, secondo il metodo generalmente accettato, una volta all'anno.
Il test di Mantoux può essere utilizzato anche per la diagnosi tubercolinica individuale. Viene eseguito in un policlinico pediatrico, in ospedali somatici e infettivologici per la diagnosi differenziale della tubercolosi e di altre malattie, in presenza di malattie croniche con decorso torpido e a onde, in caso di inefficacia dei metodi di trattamento tradizionali e in presenza di ulteriori fattori di rischio per l'infezione o la tubercolosi (contatto con un paziente affetto da tubercolosi, mancata vaccinazione contro la tubercolosi, fattori di rischio sociali, ecc.).
Inoltre, nella rete sanitaria generale, ci sono gruppi di bambini e adolescenti che vengono sottoposti al test di Mantoux due volte l'anno:
- pazienti con diabete mellito, ulcera gastrica e ulcera duodenale, malattie del sangue, malattie sistemiche. Pazienti affetti da HIV sottoposti a terapia ormonale a lungo termine (più di 1 mese);
- con malattie croniche aspecifiche (polmonite, bronchite, tonsillite), febbre subfebbrile di eziologia sconosciuta;
- non vaccinato contro la tubercolosi, indipendentemente dall'età del bambino;
- bambini e adolescenti appartenenti a gruppi sociali a rischio che si trovano in istituti (centri di accoglienza, centri di accoglienza, centri di accoglienza) e che non hanno documentazione medica (al momento del ricovero nell'istituto, poi due volte all'anno per 2 anni).
Quando si eseguono test diagnostici individuali alla tubercolina, viene determinata la soglia di sensibilità alla tubercolina, ovvero la concentrazione minima di tubercolina alla quale l'organismo risponde con una reazione positiva. Per determinare la soglia di sensibilità alla tubercolina, si utilizza il test intradermico di Mantoux con diverse diluizioni di tubercolina secca purificata.
Nei bambini in cui si sospetta un danno oculare specifico, per evitare una reazione focale, è consigliabile iniziare la diagnosi della tubercolina con test cutanei o intradermici con 0,01 e 0,1 TE.
I test cutanei alla tubercolina (cerotto, unguento) hanno attualmente un significato più storico, ma sono usati raramente, più spesso per la diagnosi di tubercolosi cutanea o nei casi in cui per qualche motivo sia impossibile utilizzare i più comuni test cutanei e intradermici alla tubercolina. Anche il test di Pirquet è raramente utilizzato.
Il test cutaneo graduato (GST) di Grinchar e Karpilovsky viene eseguito quando è necessaria una diagnosi differenziale, per chiarire la natura dell'allergia alla tubercolina e per valutare il trattamento somministrato.
Il test con somministrazione sottocutanea di tubercolina è indicato quando è necessario determinare l'attività della tubercolosi degli organi respiratori, nonché per la diagnosi eziologica e la determinazione dell'attività della tubercolosi in sedi extrapolmonari.
Procedura del test di Mantoux
La fiala di tubercolina viene accuratamente pulita con una garza imbevuta di alcol etilico al 70%, quindi il collo della fiala viene limato con un coltello per l'apertura delle fiale e rotto. La tubercolina viene prelevata dalla fiala con una siringa e un ago, che vengono poi utilizzati per somministrare il test di Mantoux. Si aspirano 0,2 ml di farmaco nella siringa (ovvero 2 dosi), quindi la soluzione viene rilasciata fino alla tacca di 0,1 ml in un tampone di cotone sterile. Non è accettabile rilasciare la soluzione nel cappuccio protettivo dell'ago o nell'aria, poiché ciò potrebbe causare una reazione allergica nel personale medico. Dopo l'apertura, la fiala di tubercolina è adatta all'uso per non più di 2 ore se conservata in condizioni asettiche.
Il test intradermico viene eseguito esclusivamente in sala operatoria. Il paziente è in posizione seduta. L'area cutanea sulla superficie interna del terzo medio dell'avambraccio viene trattata con una soluzione di alcol etilico al 70%, asciugata con cotone sterile; la tubercolina viene iniettata rigorosamente per via intradermica, con l'ago diretto con l'incisione verso l'alto negli strati superiori della pelle tesa, parallelamente alla sua superficie. Dopo aver inserito il foro dell'ago nella pelle, vengono iniettati 0,1 ml di soluzione di tubercolina dalla siringa (ovvero una dose). Il sito di iniezione non viene nuovamente trattato con alcol, poiché il rischio di infezione è basso (la PPD-L contiene chinisolo). Con la tecnica corretta, si forma una papula a forma di "buccia di limone" con un diametro di almeno 7-9 mm, di colore biancastro, che scompare rapidamente.
Il test di Mantoux viene somministrato da un infermiere specializzato, secondo le indicazioni del medico. La risposta viene valutata da un medico o da un infermiere specializzato dopo 72 ore. I risultati vengono inseriti nei seguenti moduli di registrazione: n. 063/u (scheda vaccinale), n. 026/u (cartella clinica del bambino), n. 112/u (anamnesi dello sviluppo del bambino). Vengono annotati il produttore, il numero di lotto, la data di scadenza della tubercolina, la data del test, la somministrazione del farmaco nell'avambraccio destro o sinistro e il risultato del test (dimensione dell'infiltrato o della papula in millimetri, in assenza di infiltrato - dimensione dell'iperemia).
Se opportunamente organizzata, la diagnosi tubercolinica dovrebbe essere effettuata annualmente sul 90-95% della popolazione infantile e adolescenziale del territorio amministrativo. Nei gruppi organizzati, la diagnosi tubercolinica di massa viene eseguita in strutture sanitarie, da personale medico specializzato o, preferibilmente, con il metodo di équipe. Con il metodo di équipe, le cliniche pediatriche formano team composti da due infermieri e un medico. Per i bambini non organizzati, il test di Mantoux viene eseguito nelle condizioni di una clinica pediatrica. Nelle aree rurali, la diagnosi tubercolinica viene eseguita dagli ospedali distrettuali rurali e dalle stazioni ostetriche di Feldsher. La guida metodologica della diagnosi tubercolinica è affidata a un pediatra del dispensario antitubercolare (ufficio). In assenza di un dispensario antitubercolare (ufficio), il lavoro viene svolto dal responsabile dell'ambulatorio pediatrico (pediatra distrettuale) insieme al tisiologo distrettuale.
In risposta all'introduzione della tubercolina, si sviluppa una reazione locale, generale e/o focale nel corpo di una persona precedentemente sensibilizzata.
- Si forma una reazione locale nel sito di somministrazione della tubercolina, che può manifestarsi con iperemia, papule, infiltrati, vescicole, bolle, linfangite e necrosi. La reazione locale ha significato diagnostico in caso di somministrazione cutanea e intradermica di tubercolina.
- La reazione generalizzata è caratterizzata da alterazioni generali del corpo umano e può manifestarsi sotto forma di peggioramento della salute, aumento della temperatura corporea, mal di testa, artralgia, alterazioni degli esami del sangue (monocitopenia, disproteinemia, lieve accelerazione della VES, ecc.). La reazione generalizzata si sviluppa più spesso con la somministrazione sottocutanea di tubercolina.
- La reazione focale si sviluppa nei pazienti nel focolaio di una lesione specifica, ovvero nei focolai tubercolari di varie localizzazioni. Nella tubercolosi polmonare, la reazione focale può manifestarsi con emottisi, aumento della tosse e dei sintomi catarrali, aumento della quantità di espettorato e dolore toracico; nella tubercolosi extrapolmonare, aumento delle alterazioni infiammatorie nella zona della lesione tubercolare. Oltre alle manifestazioni cliniche, l'esame radiografico può mostrare un aumento dell'infiammazione perifocale attorno ai focolai tubercolari. La reazione focale è più pronunciata con la somministrazione sottocutanea di tubercolina.
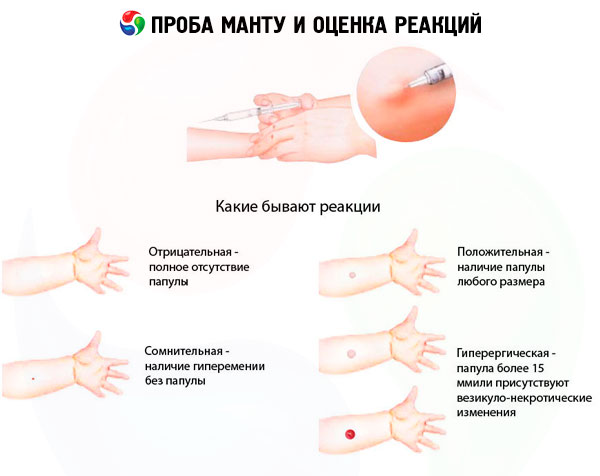
Il risultato del test di Mantoux viene valutato dopo 72 ore. Il diametro della papula o dell'iperemia in millimetri viene misurato con un righello trasparente. Il righello viene posizionato perpendicolarmente all'asse dell'avambraccio. Per una corretta interpretazione dei risultati, è necessaria non solo una valutazione visiva della reazione, ma anche la palpazione del sito di iniezione della tubercolina, poiché in caso di papula debolmente espressa, leggermente sollevata rispetto al livello cutaneo, e in assenza di iperemia, la reazione può essere valutata come negativa. In caso di iperemia che si estende oltre la papula, una leggera pressione con il pollice sull'area di reazione consente di rimuovere brevemente l'iperemia e misurare solo la papula.
 [ 3 ]
[ 3 ]
Test di Pirquet
Il test consiste nell'applicazione cutanea di tubercolina secca purificata, diluita a un contenuto di 100.000 TE in 1 ml. La scarificazione cutanea viene eseguita applicando una goccia di questa soluzione tubercolinica sulla pelle. Il risultato viene valutato dopo 48-72 ore.
Valutazione dei risultati del test di Mantoux
I risultati del test possono essere valutati come segue:
- reazione negativa - assenza completa di infiltrato (papula) e iperemia, è ammessa la presenza di una reazione alla puntura di 0-1 mm;
- reazione dubbia: infiltrato (papula) di 2-4 mm o iperemia di qualsiasi dimensione senza infiltrato;
- reazione positiva - infiltrato (papula) di 5 mm o più di dimensioni, nonché vescicole, linfangite e lesioni (diverse papule di qualsiasi dimensione attorno al sito di iniezione della tubercolina):
- debolmente positivo - papula di dimensioni 5-9 mm:
- intensità media - dimensioni della papula 10-14 mm;
- pronunciato - dimensione della papula 15-16 mm;
- iperergica - papule di dimensioni pari o superiori a 17 mm nei bambini e negli adolescenti, di 21 mm e superiori negli adulti, nonché reazioni vescicolo-necrotiche, linfangite e desquamazione, indipendentemente dalle dimensioni della papula.
Nel nostro Paese, l'intera popolazione infantile è soggetta a vaccinazione contro la tubercolosi in determinati periodi, secondo il calendario vaccinale. Dopo l'introduzione del vaccino BCG, si sviluppa anche la tubercolina dissociata (DTH), a seguito della quale si manifestano reazioni positive con 2 TE di tubercolina purificata in diluizione standard: si sviluppa la cosiddetta allergia post-vaccinazione (PVA). La comparsa di una reazione positiva a seguito di un'infezione spontanea dell'organismo è considerata un'allergia infettiva (IA). Lo studio dinamico dei risultati del test di Mantoux, in combinazione con i dati relativi ai tempi e alla frequenza delle vaccinazioni BCG, consente di norma, nella stragrande maggioranza dei casi, una diagnosi differenziale tra PVA e IA.
I risultati positivi del test di Mantoux sono considerati PVA nei seguenti casi:
- la comparsa di reazioni positive e dubbie a 2 TE durante i primi 2 anni dopo la precedente vaccinazione o rivaccinazione con BCG;
- Correlazione tra le dimensioni della papula dopo la somministrazione di tubercolina e le dimensioni del segno BCG post-vaccinazione (cicatrice); una papula fino a 7 mm corrisponde a cicatrici fino a 9 mm, mentre una papula fino a 11 mm corrisponde a cicatrici superiori a 9 mm.
Il risultato del test di Mantoux è considerato IA (GRT) nei seguenti casi:
- passaggio da una reazione negativa a una positiva, non associata alla vaccinazione BCG o alla rivaccinazione. - "conversione" dei test alla tubercolina;
- un aumento delle dimensioni della papula di 6 mm o più nel corso di un anno nei bambini e negli adolescenti positivi alla tubercolina;
- aumento graduale, nell'arco di diversi anni, della sensibilità alla tubercolina con formazione di reazioni di intensità moderata o di reazioni gravi;
- 5-7 anni dopo la vaccinazione o la rivaccinazione con BCG, sensibilità persistente (per 3 anni o più) alla tubercolina allo stesso livello senza tendenza a svanire - sensibilità monotona alla tubercolina;
- attenuazione della sensibilità alla tubercolina dopo una precedente IA (solitamente nei bambini e negli adolescenti precedentemente osservati da un tisiopediatra e sottoposti a un ciclo completo di trattamento preventivo).
Sulla base dei risultati della diagnostica tubercolinica di massa nella dinamica tra bambini e adolescenti, si distinguono i seguenti contingenti:
- non infetti: si tratta di bambini e adolescenti che presentano risultati negativi al test di Mantoux annuale, nonché adolescenti affetti da PVA;
- bambini e adolescenti infetti da Mycobacterium tuberculosis.
Per la diagnosi precoce della tubercolosi e la sua tempestiva prevenzione, è importante registrare il momento dell'infezione primaria dell'organismo. Ciò non crea difficoltà quando le reazioni negative si trasformano in positive, non associate alla vaccinazione o alla rivaccinazione con BCG. Questi bambini e adolescenti dovrebbero essere indirizzati a un tisiatrico per una visita tempestiva e un trattamento preventivo. Un trattamento preventivo specifico per 3 mesi nel periodo iniziale dell'infezione primaria previene lo sviluppo di forme locali di tubercolosi. Oggi, la percentuale di tubercolosi nei bambini e negli adolescenti diagnosticata nel periodo di "svolta" varia dal 15 al 43,2%.
È stato dimostrato che bambini e adolescenti sviluppano tubercolosi con un aumento della sensibilità alla tubercolina di 6 mm o più all'anno. È stato proposto di sottoporre questi bambini e adolescenti a un trattamento profilattico per 3 mesi.
Un aumento della sensibilità alla tubercolina in un bambino infetto da iperergia indica un alto rischio di sviluppare tubercolosi locale. Questi pazienti sono inoltre soggetti a visita con un tissiologo, che effettuerà un esame approfondito per la tubercolosi e deciderà se prescrivere un trattamento preventivo.
Anche i bambini e gli adolescenti con reazioni monotone alla tubercolina in combinazione con due o più fattori di rischio per lo sviluppo della tubercolosi sono soggetti a una visita con un tisiatrico e a un esame approfondito per la tubercolosi.
In caso di difficoltà nell'interpretazione della natura della sensibilità alla tubercolina, i bambini sono sottoposti a osservazione preliminare nel gruppo 0 della registrazione in ambulatorio, con attuazione obbligatoria di misure terapeutiche e preventive in ambito pediatrico (iposensibilizzazione, disinfezione dei focolai di infezione, sverminazione, raggiungimento di un periodo di remissione nelle malattie croniche) sotto la supervisione di un pediatra. Un ulteriore esame in ambulatorio viene effettuato dopo 1-3 mesi.
Lo studio della sensibilità alla tubercolina nei bambini e negli adolescenti affetti da forme attive di tubercolosi, nonché in quelli infetti (basato su diagnosi tubercoliniche di massa e individuali in combinazione con dati clinici e radiologici) ha permesso di proporre un algoritmo per il monitoraggio dei pazienti in base alla natura della sensibilità alla tubercolina e alla presenza di fattori di rischio per la tubercolosi.

