Esperto medico dell'articolo
Nuove pubblicazioni
Ematoma subdurale
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Un ematoma subdurale è un ampio accumulo di sangue situato tra la dura madre e l'aracnoide, che provoca la compressione del cervello.
Gli ematomi subdurali isolati rappresentano circa i 2/5 del numero totale di emorragie intracraniche e si collocano al primo posto tra i vari tipi di ematomi. Tra le vittime di trauma cranico, l'ematoma subdurale acuto rappresenta l'1-5%, raggiungendo il 9-22% nei traumi cranici gravi. Gli ematomi subdurali predominano negli uomini rispetto alle donne (3:1) e si riscontrano in tutte le fasce d'età, ma più frequentemente nelle persone di età superiore ai 40 anni.
Epidemiologia
La stragrande maggioranza degli ematomi subdurali si forma a seguito di traumi cranici. Molto meno frequentemente si verificano in caso di patologie vascolari cerebrali (ad esempio, ipertensione, aneurismi arteriosi, malformazioni artero-venose, ecc.) e in alcuni casi sono conseguenza dell'assunzione di anticoagulanti. Gli ematomi subdurali isolati rappresentano circa i 2/5 del numero totale di emorragie intracraniche e si collocano al primo posto tra i vari tipi di ematomi. Tra le vittime di traumi cranici, l'ematoma subdurale acuto rappresenta l'1-5%, raggiungendo il 9-22% nei traumi cranici gravi. Gli ematomi subdurali predominano negli uomini rispetto alle donne (3:1) e si riscontrano in tutte le fasce d'età, ma più frequentemente nelle persone di età superiore ai 40 anni.
Le cause ematoma subdurale
La stragrande maggioranza degli ematomi subdurali si forma a seguito di traumi craniocerebrali. Molto meno frequentemente, si verificano in caso di patologie vascolari cerebrali (ad esempio, ipertensione, aneurismi arteriosi, malformazioni artero-venose, ecc.) e in alcuni casi sono conseguenza dell'assunzione di anticoagulanti.
Patogenesi
Gli ematomi subdurali si sviluppano in seguito a traumi cranici di varia gravità. Gli ematomi subdurali acuti sono più tipicamente causati da gravi traumi craniocerebrali, mentre gli ematomi subacuti e (soprattutto) cronici sono più tipicamente causati da traumi relativamente lievi. A differenza degli ematomi epidurali, gli ematomi subdurali si verificano non solo sul lato in cui è stato applicato l'agente traumatico, ma anche sul lato opposto (con circa la stessa frequenza).
I meccanismi di formazione degli ematomi subdurali sono diversi. Nel caso di lesioni omolaterali, la formazione è in qualche modo simile a quella degli ematomi epidurali, ovvero un agente traumatico con una piccola area di applicazione colpisce una testa immobile o in leggero movimento, causando una contusione locale del cervello e la rottura dei vasi piali o corticali nell'area della lesione.
La formazione di ematomi subdurali controlaterali al sito di applicazione dell'agente traumatico è solitamente causata da uno spostamento del cervello, che si verifica quando la testa, in movimento relativamente rapido, urta un oggetto di grandi dimensioni, fermo o in movimento lento (caduta da un'altezza relativamente elevata, da un veicolo in movimento sull'asfalto, collisione con auto, moto, caduta all'indietro, ecc.). In questo caso, si rompono le cosiddette vene ponte, che confluiscono nel seno sagittale superiore.
Lo sviluppo di ematomi subdurali è possibile anche in assenza di un'applicazione diretta di un agente traumatico alla testa. Un brusco cambiamento di velocità o direzione del movimento (con un'improvvisa interruzione di un mezzo di trasporto veloce, una caduta dall'alto su piedi, glutei, ecc.) può anche causare lo spostamento degli emisferi cerebrali e la rottura delle vene corrispondenti.
Inoltre, ematomi subdurali sul lato opposto possono verificarsi quando un agente traumatico con un'ampia area di applicazione viene applicato a una testa fissa, quando non si verifica tanto una deformazione locale del cranio quanto uno spostamento del cervello, spesso con rottura delle vene che sfociano nel seno sagittale (un colpo da un tronco, un oggetto che cade, un blocco di neve, la fiancata di un'auto, ecc.). Spesso, diversi meccanismi sono coinvolti contemporaneamente nella formazione di ematomi subdurali, il che spiega la significativa frequenza della loro localizzazione bilaterale.
In alcuni casi, gli ematomi subdurali si formano a causa di una lesione diretta dei seni venosi, quando l'integrità della dura madre è compromessa dalla rottura dei suoi vasi e anche quando le arterie corticali sono danneggiate.
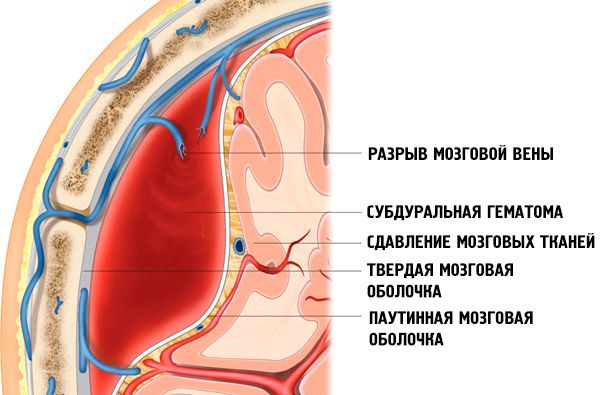
Nello sviluppo degli ematomi subdurali subacuti e (soprattutto) cronici, un ruolo importante è svolto anche dalle emorragie secondarie, che si verificano a seguito della rottura dell'integrità dei vasi sanguigni sotto l'influenza di fattori distrofici, angioedema e angioedema.
Sintomi ematoma subdurale
I sintomi degli ematomi subdurali sono estremamente variabili. Oltre al volume, alla fonte di sanguinamento, alla velocità di formazione, alla localizzazione, alla diffusione e ad altri fattori, ciò è dovuto a un danno cerebrale concomitante grave più frequente rispetto agli ematomi epidurali; spesso (a causa del meccanismo di contro-impatto) sono bilaterali.
Il quadro clinico è costituito da sintomi cerebrali generali, locali e secondari a carico del tronco encefalico, causati dalla compressione e dalla dislocazione dell'encefalo con lo sviluppo di ipertensione intracranica. Tipicamente, si verifica un cosiddetto intervallo "leggero" - un periodo di tempo successivo alla lesione, in cui sono assenti le manifestazioni cliniche dell'ematoma subdurale. La durata dell'intervallo "leggero" (dilatato o ridotto) negli ematomi subdurali varia ampiamente: da diversi minuti e ore (nella loro evoluzione acuta) a diversi giorni (nella loro evoluzione subacuta). Nel decorso cronico, questo intervallo può raggiungere diverse settimane, mesi e persino anni. In questi casi, le manifestazioni cliniche dell'ematoma possono essere provocate da una varietà di fattori: traumi aggiuntivi, fluttuazioni della pressione sanguigna, ecc. Nelle contusioni cerebrali concomitanti, l'intervallo "leggero" è spesso assente. Negli ematomi subdurali, le alterazioni graduali e a onde dello stato di coscienza sono più pronunciate rispetto a quelle epidurali. Tuttavia, a volte i pazienti cadono improvvisamente in coma, come nel caso degli ematomi epidurali.
Pertanto, la natura trifase dei disturbi della coscienza (perdita primaria di coscienza dopo una lesione, il suo recupero per un certo periodo e successiva perdita ripetuta) spesso descritta quando si caratterizza il decorso clinico dell'ematoma subdurale potrebbe essere assente.
A differenza degli ematomi epidurali, in cui i disturbi della coscienza si verificano principalmente secondo il tipo del tronco encefalico, negli ematomi subdurali, soprattutto quelli subacuti e cronici, si nota spesso una disintegrazione della coscienza secondo il tipo corticale con lo sviluppo di stati amentivi, onirici, simili al delirio, disturbi della memoria con caratteristiche della sindrome di Korsakov, nonché "psiche frontale" con una diminuzione della critica della propria condizione, aspontaneità, euforia, comportamento ridicolo e controllo compromesso sulle funzioni degli organi pelvici.
Nel quadro clinico degli ematomi subdurali, si nota spesso agitazione psicomotoria. Con gli ematomi subdurali, le crisi epilettiche sono leggermente più frequenti rispetto a quelle epidurali. Predominano i parossismi convulsivi generalizzati.
La cefalea nei pazienti con ematoma subdurale contattabili è un sintomo pressoché costante. Oltre alla cefalea, che presenta una tonalità meningea (irradiazione del dolore ai bulbi oculari, alla nuca, dolore durante i movimenti oculari, fotofobia, ecc.), e al dolore localizzato oggettivato alla percussione del cranio, con gli ematomi subdurali si riscontrano molto più spesso cefalee ipertensive diffuse, accompagnate da una sensazione di "scoppio" della testa. La fase di intensificazione delle cefalee con ematoma subdurale è spesso accompagnata da vomito.
In circa la metà delle osservazioni con ematomi subdurali si riscontra bradicardia. Negli ematomi subdurali, a differenza di quelli epidurali, la congestione del fondo oculare è una componente più frequente della sindrome da compressione. Nei pazienti con ematomi cronici, si possono riscontrare dischi congestizi con ridotta acuità visiva ed elementi di atrofia del disco ottico. È importante notare che, a causa di gravi contusioni cerebrali concomitanti, gli ematomi subdurali, soprattutto quelli acuti, sono spesso accompagnati da disturbi del tronco encefalico, sotto forma di disturbi respiratori, ipertensione o ipotensione arteriosa, ipertermia precoce, alterazioni diffuse del tono muscolare e della sfera riflessa.
Per gli ematomi subdurali, a differenza di quelli epidurali, la prevalenza di sintomi cerebrali generali rispetto a quelli focali relativamente diffusi è più tipica. Tuttavia, contusioni concomitanti, così come fenomeni di lussazione, causano talvolta la presenza di complesse relazioni tra vari gruppi di sintomi nel quadro clinico della malattia.
Tra i segni focali negli ematomi subdurali, il ruolo più importante è svolto dalla midriasi unilaterale con diminuzione o perdita della risposta pupillare alla luce. La midriasi, omolaterale all'ematoma subdurale, si riscontra nella metà delle osservazioni (e nei 2/3 dei casi con ematomi subdurali acuti), superando significativamente il numero di reperti simili negli ematomi epidurali. La dilatazione della pupilla sul lato opposto all'ematoma si osserva molto meno frequentemente, ed è causata da una contusione dell'emisfero controlaterale o dalla lesione del peduncolo cerebrale opposto all'ematoma nell'apertura del tentorio cerebellare. Nell'ematoma subdurale acuto, predomina la massima dilatazione della pupilla omolaterale con perdita della sua risposta alla luce. Negli ematomi subdurali subacuti e cronici, la midriasi è spesso moderata e dinamica, senza perdita di fotoreazioni. Spesso, un cambiamento nel diametro della pupilla è accompagnato da ptosi della palpebra superiore dallo stesso lato, nonché da mobilità limitata del bulbo oculare, che può indicare una genesi radicolare cranio-basale della patologia oculomotoria.
L'emisindrome piramidale nell'ematoma subdurale acuto, a differenza dell'ematoma epidurale, ha un significato diagnostico inferiore alla midriasi. Nell'ematoma subdurale subacuto e cronico, il ruolo di lateralizzazione dei sintomi piramidali aumenta. Se l'emisindrome piramidale raggiunge il livello di paresi o paralisi profonda, ciò è spesso dovuto a una concomitante contusione cerebrale. Quando gli ematomi subdurali si verificano nella loro "forma pura", l'emisindrome piramidale è solitamente caratterizzata da anisoreflessia, un lieve aumento del tono e una moderata diminuzione della forza negli arti controlaterali all'ematoma. L'insufficienza del VII nervo cranico negli ematomi subdurali presenta solitamente una tinta mimica.
Negli ematomi subdurali, l'emi-sindrome piramidale è più spesso omolaterale o bilaterale rispetto agli ematomi epidurali, a causa di concomitante contusione o lussazione cerebrale. La rapida e significativa riduzione dell'emiparesi da lussazione in caso di reflusso della lesione del tronco encefalico e la relativa stabilità dell'emi-sindrome dovuta a contusione cerebrale aiutano a differenziarne la causa. Va inoltre ricordato che la bilateralità dei sintomi piramidali e di altri sintomi focali può essere dovuta alla localizzazione bilaterale degli ematomi subdurali.
Nel caso degli ematomi subdurali, i sintomi irritativi sotto forma di crisi convulsive focali si manifestano solitamente sul lato del corpo opposto all'ematoma.
Quando un ematoma subdurale è localizzato sull'emisfero dominante, spesso vengono rilevati disturbi del linguaggio, il più delle volte sensoriali.
I disturbi della sensibilità sono significativamente meno frequenti dei sintomi piramidali, ma si verificano comunque più frequentemente con gli ematomi subdurali rispetto a quelli epidurali e sono caratterizzati non solo da ipoalgesia, ma anche da disturbi della sensibilità di tipo epicritico. La percentuale di sintomi extrapiramidali negli ematomi subdurali, soprattutto quelli cronici, è relativamente elevata. Essi rivelano alterazioni plastiche del tono muscolare, rigidità generale e lentezza dei movimenti, riflessi dell'automatismo orale e un riflesso di prensione.
Dove ti fa male?
Cosa ti infastidisce?
Forme
L'opinione secondo cui gli ematomi subdurali si sviluppano relativamente lentamente rispetto a quelli epidurali è da tempo dominante in letteratura. Attualmente, è stato accertato che gli ematomi subdurali acuti spesso non sono inferiori a quelli epidurali in termini di rapidità di sviluppo. Gli ematomi subdurali si dividono in acuti, subacuti e cronici in base al loro decorso. Gli ematomi acuti includono quelli in cui la compressione cerebrale si manifesta clinicamente tra il 1° e il 3° giorno dopo una lesione cranio-cerebrale, quelli subacuti tra il 4° e il 10° giorno, e gli ematomi subdurali cronici, quelli che si manifestano 2 settimane o più dopo la lesione. Metodi di visualizzazione non invasivi hanno dimostrato che questi termini sono molto condizionali, tuttavia la distinzione in ematomi subdurali acuti, subacuti e cronici mantiene il suo significato clinico.
Ematoma subdurale acuto
L'ematoma subdurale acuto in circa la metà dei casi si manifesta con un quadro di compressione cerebrale nelle prime 12 ore successive alla lesione. È possibile distinguere tre principali varianti del quadro clinico degli ematomi subdurali acuti.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Versione classica
La variante classica è rara. È caratterizzata da un cambiamento trifase dello stato di coscienza (perdita primaria al momento della lesione, un intervallo di "luce" prolungato e un arresto secondario della coscienza).
In caso di lesione craniocerebrale relativamente lieve (contusione cerebrale lieve o moderata) si osserva una perdita di coscienza di breve durata, durante la quale si osserva solo uno stordimento moderato o i suoi elementi.
Durante l'intervallo di lucidità, che dura da 10-20 minuti a diverse ore, occasionalmente 1-2 giorni, i pazienti lamentano mal di testa, nausea, vertigini e amnesia. Con un comportamento e un orientamento adeguati nell'ambiente circostante, si riscontrano un rapido esaurimento e un rallentamento dei processi intellettivi e mnestici. I sintomi neurologici focali durante l'intervallo di lucidità, se presenti, sono solitamente lievi e diffusi.
Successivamente, lo stupore si aggrava con la comparsa di una maggiore sonnolenza o agitazione psicomotoria. I pazienti diventano inadeguati, le cefalee aumentano bruscamente e il vomito si ripresenta. Sintomi focali come midriasi omolaterale, insufficienza piramidale controlaterale e disturbi della sensibilità, così come altre disfunzioni di una zona corticale relativamente ampia, si manifestano più chiaramente. Insieme alla perdita di coscienza, si sviluppa una sindrome secondaria del tronco encefalico con bradicardia, aumento della pressione sanguigna, alterazioni del ritmo respiratorio, disturbi vestibolo-oculomotori e piramidali bilaterali e convulsioni toniche.
Opzione con spazio "chiaro" cancellato
Questa variante è frequente. L'ematoma subdurale è solitamente associato a gravi contusioni cerebrali. La perdita di coscienza primaria spesso raggiunge il coma. Si manifestano sintomi focali e del tronco encefalico causati da danno primario alla materia cerebrale. Successivamente, si osserva un parziale recupero della coscienza prima dello stordimento, solitamente profondo. Durante questo periodo, i disturbi delle funzioni vitali si attenuano leggermente. In una vittima che si è risvegliata dal coma, si notano talvolta agitazione psicomotoria e ricerca di una posizione antalgica. Spesso è possibile rilevare cefalea e si manifestano sintomi meningei. Dopo un certo periodo di tempo (da alcuni minuti a 1-2 giorni), l'intervallo di "luce" cancellato viene sostituito da un ripetuto blocco della coscienza fino allo stupore o al coma, con peggioramento dei disturbi delle funzioni vitali, sviluppo di disturbi vestibolo-oculomotori e rigidità decerebrata. Con l'avanzare dello stato comatoso, i sintomi focali causati dall'ematoma peggiorano, in particolare compare o diventa estrema la midriasi monolaterale, aumenta l'emiparesi e talvolta possono manifestarsi crisi epilettiche.
Opzione senza gap "leggero"
La variante senza intervallo "leggero" si riscontra spesso, solitamente in caso di lesioni cerebrali multiple e gravi. Lo stato di stupore (e più spesso il coma) dal momento della lesione fino all'intervento chirurgico o al decesso del paziente non subisce significative dinamiche positive.
Ematoma subdurale subacuto
L'ematoma subdurale subacuto, a differenza dell'ematoma acuto, è caratterizzato da uno sviluppo relativamente lento della sindrome da compressione e da una durata significativamente più lunga dell'intervallo di guarigione. A questo proposito, è spesso considerato una commozione cerebrale o una lesione cerebrale, e talvolta una patologia non traumatica (influenza, meningite, malattia subaracnoidea spontanea, intossicazione alcolica, ecc.). Nonostante la formazione spesso precoce degli ematomi subdurali subacuti, la loro manifestazione clinica minacciosa si verifica solitamente 3 giorni dopo la lesione. La gravità della lesione è spesso inferiore a quella dell'ematoma acuto. Nella maggior parte dei casi, si verificano in caso di traumi cranici relativamente lievi.
Le alterazioni trifasiche dello stato di coscienza sono molto più caratteristiche dell'ematoma subdurale subacuto che dell'ematoma acuto. La durata della perdita di coscienza iniziale nella maggior parte delle vittime varia da diversi minuti a un'ora. Il successivo periodo di "leggero" può durare fino a 2 settimane, manifestandosi in una forma più tipicamente estesa.
Durante l'intervallo di "luce", le vittime sono in stato di chiara coscienza o presentano solo elementi di stordimento. Le funzioni vitali non sono compromesse e, se si notano aumento della pressione sanguigna e bradicardia, questi sono del tutto insignificanti. I sintomi neurologici sono spesso minimi, a volte si manifestano con un singolo sintomo.
La dinamica della perdita secondaria di coscienza nelle vittime è variabile.
Talvolta si osservano fluttuazioni ondulatorie della coscienza entro i limiti di uno stato di stordimento di grado variabile, e talvolta persino di stupore. In altri casi, la perdita di coscienza secondaria si sviluppa progressivamente: più spesso - gradualmente nel corso di ore e giorni, meno spesso - con un violento ingresso in coma. Allo stesso tempo, tra le vittime con ematomi subdurali, vi sono anche soggetti che, con l'aggravarsi di altri sintomi di compressione cerebrale, presentano una compromissione prolungata della coscienza entro i limiti di uno stato di stordimento moderato.
In caso di ematomi subdurali subacuti sono possibili alterazioni mentali, sotto forma di riduzione dell'atteggiamento critico nei confronti della propria condizione, disorientamento spaziale e temporale, euforia, comportamento inappropriato e fenomeni apatico-abulici.
L'ematoma subdurale subacuto si manifesta spesso con agitazione psicomotoria provocata da cefalea. Grazie alla maggiore disponibilità dei pazienti a contattare il medico, la cefalea, che aumenta di intensità, si manifesta in modo più evidente rispetto agli ematomi acuti, svolgendo il ruolo di sintomo principale. Insieme a vomito, bradicardia e ipertensione arteriosa, la congestione del fondo oculare diventa una componente importante nella diagnosi di sindrome da compressione. Inizialmente, la congestione tende a svilupparsi sul lato dell'ematoma.
I sintomi focali nell'ematoma subdurale subacuto si riscontrano molto meno frequentemente rispetto all'ematoma acuto e sono quasi sempre secondari alla genesi - compressione. Tra i segni di lateralizzazione, i più significativi sono la midriasi omolaterale e l'insufficienza piramidale controlaterale, che compaiono o aumentano durante l'osservazione. Va tenuto presente che, nella fase di scompenso clinico macroscopico, la dilatazione pupillare può comparire anche sul lato opposto all'ematoma. L'emisindrome piramidale negli ematomi subdurali subacuti si manifesta solitamente in modo moderato ed è molto meno frequente rispetto agli ematomi acuti, essendo bilaterale. Grazie alla disponibilità del paziente, è quasi sempre possibile rilevare sintomi emisferici focali, anche se lievi o rappresentati selettivamente da disturbi della sensibilità, del campo visivo e delle funzioni corticali superiori. Con la localizzazione degli ematomi sull'emisfero dominante, si verificano disturbi afasici nella metà dei casi. Alcuni pazienti sviluppano crisi epilettiche focali sul lato opposto del corpo.
Ematomi subdurali cronici
Gli ematomi subdurali sono considerati cronici se vengono rilevati o rimossi 14 giorni o più dopo un trauma cranico. Tuttavia, la loro principale caratteristica distintiva non è il periodo di verifica in sé, ma la formazione di una capsula che conferisce una certa autonomia nella coesistenza con l'encefalo e determina tutte le successive dinamiche cliniche e patofisiologiche.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Diagnostica ematoma subdurale
Nel riconoscere un ematoma subdurale, spesso si devono superare le difficoltà causate dalla varietà di forme di manifestazione clinica e di decorso. Nei casi in cui un ematoma subdurale non sia accompagnato da un grave danno cerebrale concomitante, la diagnosi si basa su un'alterazione dello stato di coscienza in tre fasi: perdita primaria al momento della lesione, un intervallo di "lucidità" e ripetuta perdita di coscienza causata dalla compressione del cervello.
Se, con uno sviluppo relativamente lento della compressione cerebrale, il quadro clinico rivela, insieme ad altri segni, cefalee diffuse e lancinanti, alterazioni mentali di tipo "frontale" e agitazione psicomotoria, vi è motivo di supporre lo sviluppo di un ematoma subdurale. Anche il meccanismo del trauma può propendere per questa conclusione: un colpo alla testa con un oggetto contundente (solitamente in regione occipitale, frontale o sagittale), un colpo alla testa contro un oggetto voluminoso o una brusca variazione della velocità di movimento, che porta non tanto a un'impressione locale quanto a uno spostamento del cervello nella cavità cranica con possibilità di rottura delle vene a ponte e formazione di un ematoma subdurale sul lato opposto al sito di applicazione dell'agente traumatico.
Nel riconoscere gli ematomi subdurali, si dovrebbe tenere conto della frequente predominanza dei sintomi cerebrali generali su quelli focali, sebbene questi rapporti siano variabili. La natura dei sintomi focali nell'ematoma subdurale isolato (la loro relativa morbidezza, prevalenza e spesso bilateralità) può facilitare la diagnosi. L'ipotesi di un ematoma subdurale può essere indirettamente supportata dalle caratteristiche dei sintomi emisferici. Il rilevamento di disturbi della sensibilità è più tipico negli ematomi subdurali. I sintomi craniobasali (e tra questi, in primo luogo, la midriasi omolaterale) sono spesso più pronunciati rispetto agli ematomi epidurali.
La diagnosi di ematomi subdurali è particolarmente difficile nelle vittime con grave danno cerebrale concomitante, quando l'intervallo "lucido" è assente o annullato. Nelle vittime in stato di stupore o coma, bradicardia, aumento della pressione sanguigna e crisi epilettiche sollevano preoccupazioni riguardo alla possibilità di compressione cerebrale. La comparsa o la tendenza al peggioramento di disturbi respiratori, ipertermia, paresi riflessa dello sguardo verso l'alto, rigidità decerebrata, segni patologici bilaterali e altre patologie del tronco encefalico supportano l'ipotesi di una compressione cerebrale da parte di un ematoma.
Il riscontro di tracce traumatiche in regione occipitale, frontale o sagittale (soprattutto se il meccanismo della lesione è noto), i segni clinici (emorragia, rinorrea liquorale dal naso, dalle orecchie) e radiografici di una frattura della base cranica consentono di propendere approssimativamente per la diagnosi di ematoma subdurale. Per la sua lateralizzazione, si deve considerare innanzitutto il lato della midriasi.
In caso di ematoma subdurale, a differenza dell'epidurale, i reperti craniografici non sono così caratteristici e importanti per la diagnosi locale. Nell'ematoma subdurale acuto, vengono spesso rilevate fratture della base cranica, che si estendono solitamente al medio e al posteriore, meno frequentemente alla fossa cranica anteriore. Vengono rilevate combinazioni di danni alle ossa della base e della volta cranica. Le fratture isolate di singole ossa della volta cranica sono meno comuni. Se nell'ematoma subdurale acuto viene rilevato un danno alle ossa della volta, questo è solitamente esteso. Va tenuto presente che, a differenza dell'epidurale, il danno osseo negli ematomi subdurali si riscontra spesso sul lato opposto all'ematoma. In generale, il danno osseo è assente in un terzo delle vittime con ematomi subdurali acuti e in 2/3 di quelle subacute.
Gli echi lineari possono facilitare il riconoscimento dell'ematoma subdurale rivelando la lateralizzazione del substrato traumatico che comprime il cervello.
Nell'angiografia cerebrale per ematomi subdurali su immagini dirette, il sintomo "di confine" è tipico: una zona avascolare falciforme a forma di striscia di larghezza variabile. Il "bordo" sposta più o meno uniformemente il pattern vascolare dell'emisfero compresso dalla volta cranica lungo la lunghezza dalla sutura sagittale alla base del cranio, come si può osservare nelle immagini sul piano frontale. Va tenuto presente che il sintomo "di confine" è spesso più chiaramente espresso nella fase capillare o venosa. Anche lo spostamento dell'arteria cerebrale anteriore è caratteristico. Gli angiogrammi laterali per ematomi subdurali convessitali sono meno dimostrativi. Tuttavia, per gli ematomi subdurali localizzati nella scissura interemisferica, anche le immagini laterali sono convincenti: rivelano una compressione verso il basso dell'arteria pericallosa.
La TC e la RM svolgono un ruolo decisivo nel riconoscere un ematoma subdurale e nel chiarirne la posizione, le dimensioni e l'impatto sul cervello.
L'ematoma subdurale acuto evidenziato dalla TC è solitamente caratterizzato da una zona a forma di mezzaluna di densità omogenea e aumentata.
Nella maggior parte dei casi, l'ematoma subdurale si estende all'intero emisfero o alla maggior parte di esso. Gli ematomi subdurali possono spesso essere bilaterali ed estendersi alla scissura interemisferica e al tentorio del cervelletto. I coefficienti di assorbimento dell'ematoma epidurale acuto sono superiori alla densità dell'ematoma subdurale, poiché quest'ultimo è mescolato a liquido cerebrospinale e/o detriti. Per questo motivo, il bordo interno dell'ematoma subdurale acuto e subacuto, ripetendo il rilievo superficiale dell'encefalo sottostante, può avere un contorno poco chiaro. La localizzazione atipica degli ematomi subdurali - nella scissura interemisferica, sopra o sotto il tentorio, alla base della fossa cranica media - è un reperto molto più raro rispetto alla convessità.
Nel tempo, a causa della liquefazione del contenuto dell'ematoma e della disintegrazione dei pigmenti del sangue, la sua densità diminuisce gradualmente, rendendo difficile la diagnosi, soprattutto nei casi in cui i coefficienti di assorbimento del sangue alterato e della materia cerebrale circostante diventano gli stessi. Gli ematomi subdurali diventano isodensi entro 1-6 settimane. La diagnosi si basa quindi su segni secondari, come la compressione o lo spostamento mediale dei solchi subaracnoidei convessitali, il restringimento del ventricolo laterale omolaterale e la dislocazione delle strutture della linea mediana. La fase isodensa è seguita da una fase di ridotta densità, in cui il coefficiente di assorbimento del sangue versato si avvicina alla densità del liquido cerebrospinale. In caso di ematoma subdurale, si riscontra il fenomeno della sedimentazione: la parte inferiore dell'ematoma è iperdensa a causa della sedimentazione di elementi ematici ad alta densità, mentre la parte superiore è iso- o ipodensa.
In caso di ematomi subdurali, la tomografia mostra prevalentemente segni di riduzione degli spazi di riserva intracranici: restringimento del sistema ventricolare, compressione degli spazi subaracnoidei convessitari, deformazione moderata o grave delle cisterne della base. Lo spostamento significativo delle strutture della linea mediana è accompagnato dallo sviluppo di idrocefalo dislocato, associato a compressione degli spazi subaracnoidei. Quando l'ematoma è localizzato nella fossa cranica posteriore, si sviluppa idrocefalo occlusivo acuto.
Dopo la rimozione dell'ematoma subdurale, la posizione e le dimensioni del sistema ventricolare, delle cisterne della base dell'encefalo e degli spazi subaracnoidei vengono normalizzate.
Nelle immagini RM, gli ematomi subdurali acuti possono presentare uno scarso contrasto a causa dell'assenza di metaemoglobina. Nel 30% dei casi, gli ematomi subdurali cronici appaiono ipo- o isodensi nelle tomografie pesate in T1, ma quasi tutti sono caratterizzati da un'aumentata intensità di segnale in modalità T2. In caso di emorragie ripetute in ematomi subdurali subacuti o cronici, si nota un'eterogeneità della loro struttura. La capsula degli ematomi cronici, di norma, accumula intensivamente un mezzo di contrasto, che consente di differenziarli dagli igromi e dalle cisti aracnoidee. La RM consente di rilevare con successo gli ematomi subdurali isodensi alla TC. La RM presenta vantaggi anche negli ematomi subdurali planari, soprattutto se penetrano nella scissura interemisferica o si estendono basalmente.
Cosa c'è da esaminare?
Quali test sono necessari?
Chi contattare?
Trattamento ematoma subdurale
Il trattamento degli ematomi subdurali può essere conservativo e chirurgico. La scelta della strategia dipende dal volume dell'ematoma, dalla fase del suo sviluppo e dalle condizioni del paziente.
Trattamento chirurgico degli ematomi subdurali
Le indicazioni assolute per il trattamento chirurgico sono le seguenti.
- Ematoma subdurale acuto che causa compressione e dislocazione del cervello. L'operazione deve essere eseguita il prima possibile dopo la lesione. Prima viene rimosso l'ematoma subdurale, migliore sarà il risultato.
- Ematoma subdurale subacuto con aumento dei sintomi focali e/o segni di ipertensione intracranica.
In altri casi, la decisione di operare viene presa sulla base di una combinazione di dati clinici e radiologici.
Tecnica chirurgica per ematoma subdurale acuto
Una craniotomia ampia è solitamente indicata per la rimozione completa dell'ematoma subdurale acuto e per un'emostasi affidabile. Le dimensioni e la posizione della trapanazione osteoplastica dipendono dall'estensione dell'ematoma subdurale e dalla sede delle lesioni parenchimatose associate. Quando un ematoma subdurale si associa a contusioni delle porzioni polo-basali dei lobi frontali e temporali, il bordo inferiore della finestra di trapanazione dovrebbe raggiungere la base del cranio e gli altri bordi dovrebbero corrispondere alle dimensioni e alla posizione dell'ematoma subdurale. La rimozione dell'ematoma aiuta ad arrestare l'emorragia se persiste dai focolai di schiacciamento cerebrale. In caso di lussazione cerebrale in rapido aumento, la craniotomia dovrebbe iniziare con l'applicazione di un foro di fresa attraverso il quale è possibile aspirare rapidamente parte dell'ematoma subdurale, riducendo così il grado di compressione cerebrale. Successivamente, le fasi successive della craniotomia dovrebbero essere eseguite rapidamente. Tuttavia, non sono state riscontrate differenze significative confrontando la mortalità nei gruppi di pazienti in cui è stata inizialmente utilizzata la rimozione “rapida” dell’ematoma subdurale attraverso un foro di trapanazione e nel gruppo di pazienti in cui è stata eseguita immediatamente la trapanazione ossea-plastica.
In caso di ematoma subdurale, una dura madre tesa, cianotica, non pulsante o debolmente pulsante fuoriesce dalla finestra di trapanazione.
In presenza di contusioni polari-basali concomitanti dei lobi frontale e temporale sul lato dell'ematoma subdurale, è preferibile aprire la dura madre in modo arcuato con la base rivolta verso la base, poiché in questi casi la fonte di sanguinamento è il più delle volte rappresentata dai vasi corticali nell'area dei focolai contusivi. In caso di localizzazione convessit-parasagittale dell'ematoma subdurale, l'apertura della dura madre può essere eseguita con la base rivolta verso il seno sagittale superiore.
In presenza di ematomi intracerebrali sottostanti e focolai di schiacciamento, i coaguli di sangue e i detriti cerebrali vengono rimossi mediante irrigazione e delicata aspirazione. L'emostasi viene ottenuta mediante coagulazione bipolare, spugna emostatica o composizioni adesive di fibrina-trombina. Dopo la sutura della dura madre o la sua chirurgia plastica, il lembo osseo può essere riposizionato e fissato con suture. In caso di prolasso di materia cerebrale nel difetto di trapanazione, il lembo osseo viene rimosso e conservato, ovvero l'operazione viene completata con una trapanazione decompressiva del cranio.
Errori nella tattica chirurgica includono la rimozione di un ematoma subdurale attraverso una piccola finestra di resezione senza suturare la dura madre. Ciò consente la rapida rimozione della parte principale dell'ematoma subdurale, ma comporta il prolasso di materia cerebrale nella finestra ossea con compressione delle vene convessitali, interruzione del deflusso venoso e aumento dell'edema cerebrale. Inoltre, in caso di edema cerebrale dopo la rimozione di un ematoma subdurale attraverso una piccola finestra di trapanazione, non è possibile individuare la fonte del sanguinamento ed eseguire un'emostasi affidabile.
Trattamento farmacologico degli ematomi subdurali
Le vittime con ematoma subdurale in stato di chiara coscienza, con spessore dell'ematoma inferiore a 10 mm, spostamento delle strutture della linea mediana non superiore a 3 mm, senza compressione delle cisterne basali, di solito non necessitano di intervento chirurgico.
Nelle vittime in stato di stupore o coma, con uno stato neurologico stabile, senza segni di compressione del tronco encefalico, pressione intracranica non superiore a 25 mm Hg e un volume dell'ematoma subdurale non superiore a 40 ml, la terapia conservativa può essere somministrata sotto controllo clinico dinamico, nonché tramite TC e RM.
Il riassorbimento di un ematoma subdurale piatto si verifica solitamente entro un mese. In alcuni casi, si forma una capsula attorno all'ematoma e l'ematoma si trasforma in cronico. Se, durante l'osservazione dinamica, la graduale trasformazione di un ematoma subdurale in cronico è accompagnata da un peggioramento delle condizioni del paziente o da un aumento delle cefalee, dalla comparsa di congestione del fondo oculare, è necessario un intervento chirurgico mediante drenaggio esterno chiuso.
Previsione
L'ematoma subdurale acuto ha spesso una prognosi meno favorevole rispetto all'ematoma epidurale acuto. Ciò è dovuto al fatto che gli ematomi subdurali si verificano solitamente in concomitanza con un grave danno cerebrale primario e sono anche accompagnati da una rapida dislocazione cerebrale e compressione delle strutture cerebrali. Pertanto, nonostante l'introduzione di moderni metodi diagnostici, gli ematomi subdurali acuti presentano un tasso di mortalità relativamente elevato e, tra i sopravvissuti, la grave disabilità è significativa.
Anche la rapidità di individuazione e rimozione dell'ematoma subdurale è di notevole importanza per la prognosi. I risultati del trattamento chirurgico sono significativamente migliori nei pazienti operati nelle prime 4-6 ore dopo la lesione, rispetto al gruppo di pazienti operati in un momento successivo. Il volume dell'ematoma subdurale, così come l'età delle vittime, giocano un ruolo sempre più negativo sui risultati con l'aumentare della sua dimensione.
Gli esiti sfavorevoli dell'ematoma subdurale sono dovuti anche allo sviluppo di ipertensione intracranica e ischemia cerebrale. Studi recenti hanno dimostrato che questi disturbi ischemici possono essere reversibili con la rapida rimozione della compressione cerebrale. Importanti fattori prognostici includono l'edema cerebrale, che spesso progredisce dopo la rimozione dell'ematoma subdurale acuto.

