Esperto medico dell'articolo
Nuove pubblicazioni
Indagine sul sistema nervoso autonomo
Ultima recensione: 07.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
In molti casi, un'analisi approfondita dei disturbi lamentati dal paziente e delle informazioni anamnestiche sulla funzionalità dell'apparato genitourinario e del retto, sulla presenza di aumento della sudorazione, urgenza minzionale, incontinenza urinaria e disfunzione erettile (negli uomini) è sufficiente per valutare le funzioni vegetative. Uno studio più approfondito del sistema nervoso vegetativo è consigliabile nei pazienti che presentano i disturbi corrispondenti, così come in alcune polineuropatie.
Pressione sanguigna, frequenza cardiaca
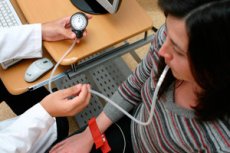
- Il test ortostatico è progettato per valutare la partecipazione del sistema nervoso simpatico al supporto vegetativo dell'attività. La pressione arteriosa e la frequenza cardiaca (FC) vengono misurate con il paziente sdraiato e poi in posizione eretta. La pressione arteriosa e la FC vengono misurate nuovamente 3 minuti dopo aver assunto la posizione verticale. Con un supporto vegetativo normale dell'attività, la FC (di 30 al minuto) e la pressione arteriosa sistolica (di 20 mmHg) aumentano immediatamente dopo il passaggio alla posizione verticale, mentre la pressione arteriosa diastolica varia di poco. In posizione eretta, la FC può aumentare di 40 al minuto e la pressione arteriosa sistolica può diminuire di 15 mmHg rispetto al livello iniziale o rimanere invariata; la pressione arteriosa diastolica non cambia o aumenta leggermente rispetto al livello iniziale. Un supporto vegetativo insufficiente viene diagnosticato se un test ortostatico mostra un calo della pressione arteriosa sistolica di 10 mmHg o più immediatamente dopo il passaggio alla posizione verticale o di 15 mmHg o più in posizione eretta. In questo caso, si dovrebbe ipotizzare un'insufficienza del sistema nervoso simpatico e la probabilità di ipotensione arteriosa ortostatica. Un eccessivo supporto autonomico viene diagnosticato se la pressione arteriosa sistolica aumenta immediatamente dopo il passaggio alla posizione eretta di oltre 20 mmHg; o se la frequenza cardiaca aumenta di oltre 30 al minuto; o se si osserva solo un aumento isolato della pressione arteriosa diastolica.
- Il test della stretta del pugno viene utilizzato anche per valutare il supporto vegetativo dell'attività. Il paziente stringe il pugno per 3 minuti con una forza pari al 30% del massimo possibile (determinato da un dinamometro). Normalmente, la pressione arteriosa diastolica aumenta di 15 mm Hg o più. In caso di insufficienza vegetativa, tale aumento non si verifica.
- Il test di respirazione profonda valuta il sistema nervoso parasimpatico. Al paziente viene chiesto di respirare profondamente e raramente (6 respiri al minuto). Una respirazione profonda e raramente frequente in una persona sana rallenta il polso di almeno 15 al minuto. Un rallentamento inferiore a 10 al minuto indica una diminuzione dell'attività del sistema nervoso vago.
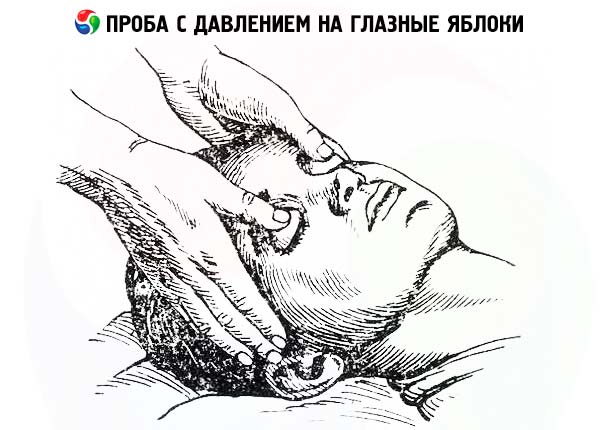
- Il test della pressione oculare (Dagnini-Ashner) permette di valutare la reattività del sistema nervoso parasimpatico. Utilizzando i polpastrelli delle dita, si premono i bulbi oculari del paziente sdraiato sulla schiena fino a quando non avverte un leggero dolore. Si continua l'effetto per 6-10 secondi. Normalmente, al termine del test, il polso del paziente rallenta di 6-12 al minuto. Un rallentamento più pronunciato (reazione vagale) indica un aumento della reattività vegetativa, uno meno pronunciato una diminuzione della reattività vegetativa. L'assenza di reazione o un aumento paradossale della frequenza cardiaca (reattività vegetativa perversa) indica la predominanza del tono del sistema nervoso simpatico.
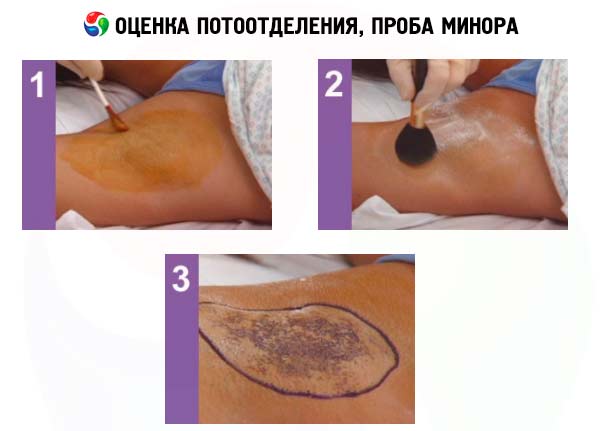
Sudorazione
Per valutare la sudorazione, palpare la pelle. In caso di dubbio, è possibile ricorrere al test dello iodio-amido. La pelle del paziente viene lubrificata con una soluzione di iodio in una miscela di alcol etilico e olio di ricino (iodio - 1,5; olio di ricino - 10; alcol etilico - 90). Pochi minuti dopo l'asciugatura, la pelle viene cosparsa uniformemente di polvere di amido. Quindi, si induce artificialmente la sudorazione nel paziente (1 dose di acido acetilsalicilico per via orale e un bicchiere di tè caldo). Nelle zone in cui viene secreto il sudore, si verifica una reazione dell'amido con lo iodio e si verifica un'intensa colorazione viola scuro. Le zone in cui la sudorazione è assente rimangono incolori.
Minzione
Se il paziente lamenta minzione, prima di tutto si procede alla palpazione dell'addome. In alcuni casi, questo permetterà di rilevare una vescica dilatata e sovrariempita. La natura dei disturbi della minzione viene solitamente chiarita sulla base dei risultati dell'esame urodinamico strumentale (cistomanometria, uroflussometria ).
Le lesioni del lobo frontale, soprattutto bilaterali, portano a una riduzione delle influenze inibitorie discendenti sul centro spinale della minzione, che si manifesta con impulsività minzionale e incontinenza urinaria (vescica centrale non inibita). La sensibilità vescicale e la sensazione di riempimento sono preservate, mentre la funzione degli sfinteri vescicali non è compromessa, poiché l'innervazione spinale è intatta. La vescica centrale non inibita è tipica delle persone anziane e si verifica anche in caso di danno cerebrale diffuso. I disturbi cognitivi contribuiscono ai disturbi della minzione.
Una lesione acuta del midollo spinale al di sopra dei segmenti sacrali (lesione del midollo spinale) causa uno shock spinale, in cui la funzione del detrusore viene inibita e la vescica si riempie eccessivamente. Può verificarsi una "incontinenza da rigurgito". Successivamente, con lo sviluppo di spasticità nelle gambe, anche il detrusore diventa "spastico" (iperattivo) a causa della perdita del controllo inibitorio soprasegmentale e del rilascio dei segmenti sacrali intatti e dei loro archi riflessi locali. Si forma una vescica soprasacrale, o vescica riflessa automatica, che non è soggetta al controllo volontario, funziona automaticamente (il detrusore si contrae in modo riflesso in risposta al riempimento) e si manifesta con incontinenza urinaria imperativa. La sensazione di pienezza vescicale e la sua sensibilità durante la minzione si riducono o si perdono, poiché le vie sensoriali ascendenti nel midollo spinale vengono interrotte.
Danni ai neuroni parasimpatici dei segmenti sacrali (S2 S3 ) o ai loro assoni (traumi, radicolomieloischemia, meningomielocele) portano allo sviluppo di atonia vescicale, mentre la sensibilità vescicale può essere preservata (vescica infrasacrale, vescica paralitica motoria). Si verifica ritenzione urinaria, la vescica trabocca di urina. In questo caso, è possibile "incontinenza da traboccamento", o incontinenza urinaria paradossa (ischuria paradoxa): sono presenti segni sia di ritenzione urinaria (la vescica trabocca costantemente e non si svuota da sola) sia di incontinenza (l'urina fuoriesce costantemente goccia a goccia a causa della sovradistensione meccanica dello sfintere esterno). La presenza costante di una quantità significativa di urina residua nella vescica è accompagnata da un alto rischio di sviluppare un'infezione delle vie urinarie.
Un danno ai nervi periferici che innervano la vescica o alle radici spinali posteriori ne causa la deafferentazione. La vescica perde sensibilità e diventa atonica (vescica extramidollare periferica, vescica paralitica sensoriale). Questa forma di vescica è tipica della polineuropatia autonomica diabetica, o tabe dorsale. Si perde la sensazione di riempimento vescicale e scompare il riflesso di svuotamento, con conseguente traboccamento. Si verifica incontinenza da rigurgito. La presenza costante di urina residua nella vescica è associata a un alto rischio di infezioni delle vie urinarie.
La vescica "autonoma" è completamente priva di innervazione (danno secondario ai gangli vescicali intramurali durante la dilatazione prolungata delle pareti vescicali). In questo caso, il riflesso intramurale viene disattivato, chiudendosi a livello della parete vescicale e fungendo da base per l'eccitazione di riflessi più complessi. In questi casi, le informazioni sensoriali relative alla vescica sono assenti e gli impulsi efferenti non vengono percepiti dalla parete vescicale, il che si manifesta con atonia vescicale e ritenzione urinaria.
Sindrome meningea
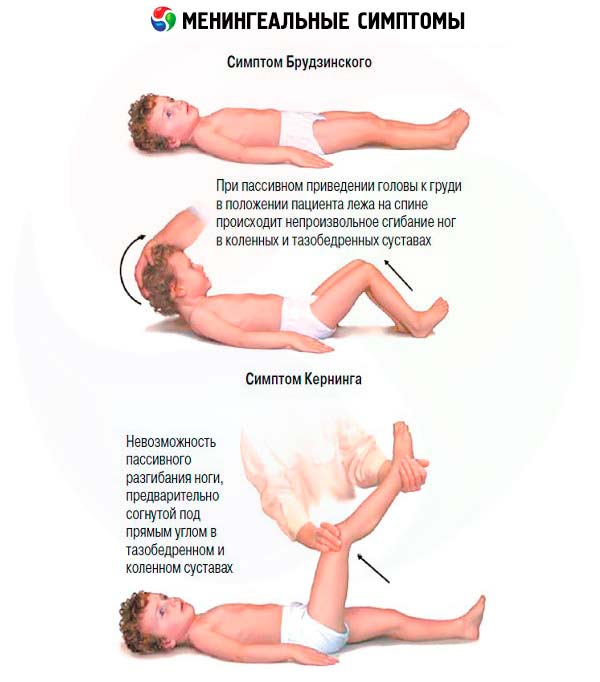
I sintomi meningei si manifestano con l'infiammazione delle meningi ( meningite ), con la loro irritazione da versamento di sangue ( emorragia subaracnoidea ), meno frequentemente con intossicazione esogena o endogena e aumento della pressione intracranica (nei tumori cerebrali). I segni meningei più informativi includono rigidità dei muscoli occipitali, sindrome di Kernig e sindrome di Brudzinsky. Tutti i sintomi meningei vengono esaminati con il paziente sdraiato sulla schiena.
- Per rilevare la rigidità dei muscoli occipitali, il medico appoggia la parte posteriore della testa del paziente sulla mano e attende che i muscoli del collo si rilassino. Quindi piega delicatamente il collo del paziente, avvicinando il mento al petto. Normalmente, con la flessione passiva del collo, il mento tocca il petto; in caso di irritazione delle meningi, si verifica una tensione nei muscoli del collo e il mento non raggiunge il petto. È importante ricordare che la limitazione dell'ampiezza di movimento della colonna cervicale può essere causata dall'artrosi delle faccette articolari delle vertebre cervicali (spondiloartrosi). Tuttavia, in caso di spondiloartrosi, la flessione del collo non è compromessa in modo così significativo e, allo stesso tempo, la rotazione laterale del collo è significativamente limitata, il che non è tipico della sindrome da irritazione meningea. Anche in caso di morbo di Parkinson è possibile che si verifichi una forte rigidità dei muscoli del collo, ma se si continua ad applicare una leggera pressione sulla parte posteriore della testa, il collo può essere piegato completamente, anche se il paziente potrebbe avvertire un leggero fastidio.
- Sintomo di Kernig: la gamba del paziente è piegata ad angolo retto a livello dell'anca e del ginocchio, poi raddrizzata a livello del ginocchio. Quando le meningi sono irritate, si avverte una tensione nei muscoli flessori della parte inferiore della gamba, che rende impossibile raddrizzare la gamba.
- Sintomi di Brudzinski: quando si tenta di inclinare passivamente la testa del paziente verso il torace, si verifica una flessione nelle articolazioni dell'anca e del ginocchio (sintomo di Brudzinski superiore); un movimento simile degli arti inferiori è causato anche dalla pressione sulla sinfisi pubica (sintomo di Brudzinski medio); un movimento di flessione simile nell'arto inferiore controlaterale si verifica quando si esegue il test di Kernig (sintomo di Brudzinski inferiore).


 [
[