Esperto medico dell'articolo
Nuove pubblicazioni
Esame dei nervi cranici. Coppia II: nervo ottico (n. opticus)
Ultima recensione: 07.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Il nervo ottico conduce gli impulsi visivi dalla retina dell'occhio alla corteccia del lobo occipitale.
Durante la raccolta dell'anamnesi, si determina se il paziente presenta alterazioni della vista. Le alterazioni dell'acuità visiva (da lontano o da vicino) sono di competenza di un oculista. In caso di episodi transitori di visione offuscata, campo visivo limitato, fotopsie o allucinazioni visive complesse, è necessario un esame approfondito dell'intero analizzatore visivo. La causa più comune di deficit visivo transitorio è l'emicrania con aura visiva. I disturbi visivi sono spesso rappresentati da lampi di luce o zigzag scintillanti (fotopsie), sfarfallio, perdita di una sezione o dell'intero campo visivo. L'aura visiva dell'emicrania si sviluppa 0,5-1 ora (o meno) prima dell'attacco di mal di testa e dura in media 10-30 minuti (non più di 1 ora). La cefalea associata all'emicrania si manifesta non oltre 60 minuti dalla fine dell'aura. Allucinazioni visive come fotopsie (lampi, scintille, zigzag) possono rappresentare l'aura di una crisi epilettica in presenza di un focolaio patologico irritante la corteccia nella zona del solco calcarino.
Acuità visiva e il suo studio
L'acuità visiva è determinata dagli oculisti. Per valutare l'acuità visiva a distanza, vengono utilizzate apposite tabelle con cerchi, lettere e numeri. La tabella standard utilizzata in Ucraina contiene 10-12 righe di segni (ottotipi), le cui dimensioni diminuiscono dall'alto verso il basso in una progressione aritmetica. La vista viene esaminata da una distanza di 5 m, il tavolo deve essere ben illuminato. La norma (acuità visiva 1) è l'acuità visiva alla quale il soggetto è in grado di distinguere gli ottotipi della decima riga (contando dall'alto) da questa distanza. Se il soggetto è in grado di distinguere i segni della nona riga, la sua acuità visiva è 0,9, quella dell'ottava riga è 0,8, ecc. In altre parole, la lettura di ogni riga successiva dall'alto verso il basso indica un aumento dell'acuità visiva di 0,1. L'acuità visiva da vicino viene verificata utilizzando altre tavole speciali o chiedendo al paziente di leggere un testo da un giornale (normalmente, i caratteri piccoli dei giornali sono distinguibili da una distanza di 80 cm). Se l'acuità visiva è così scarsa che il paziente non riesce a leggere nulla da qualsiasi distanza, ci si limita a contare le dita (la mano del medico è posizionata all'altezza degli occhi del paziente). Se anche questo è impossibile, si chiede al paziente di determinare se si trova in una stanza buia o illuminata. La riduzione dell'acuità visiva ( ambliopia ) o la cecità completa (amaurosi) si verificano quando la retina o il nervo ottico sono danneggiati. In tale cecità, la reazione diretta della pupilla alla luce scompare (a causa dell'interruzione della parte afferente dell'arco riflesso pupillare), ma la reazione della pupilla in risposta all'illuminazione dell'occhio sano rimane intatta (la parte efferente dell'arco riflesso pupillare, rappresentata dalle fibre del terzo nervo cranico, rimane intatta). Una perdita della vista lentamente progressiva si osserva quando il nervo ottico o il chiasma sono compressi da un tumore.
Segnali di violazioni
La perdita transitoria della vista a breve termine in un occhio (cecità monoculare transitoria, o amaurosi fugace - dal latino "fugace") può essere causata da un'interruzione transitoria dell'afflusso di sangue alla retina. Viene descritta dal paziente come una "tenda che cade dall'alto in basso" quando si verifica e come una "tenda che sale" quando si inverte. La vista viene solitamente ripristinata entro pochi secondi o minuti. Una riduzione acuta e progressiva della vista nell'arco di 3-4 giorni, poi ripristinata entro pochi giorni o settimane e spesso accompagnata da dolore oculare, è caratteristica della neurite retrobulbare. Una perdita improvvisa e persistente della vista si verifica in caso di fratture delle ossa della fossa cranica anteriore nell'area del canale ottico; in caso di lesioni vascolari del nervo ottico e arterite temporale. Quando la zona di biforcazione dell'arteria basilare è ostruita e si sviluppa un infarto bilaterale dei lobi occipitali con danno ai centri visivi primari di entrambi gli emisferi cerebrali, si verifica una visione "tubolare" o cecità corticale. La visione "tubolare" è causata da emianopsia bilaterale con conservazione della visione centrale (maculare) in entrambi gli occhi. La conservazione della vista in un campo visivo centrale ristretto è spiegata dal fatto che la zona di proiezione maculare al polo del lobo occipitale è irrorata da diversi bacini arteriosi e, in caso di infarto dei lobi occipitali, rimane il più delle volte intatta. L'acuità visiva in questi pazienti è leggermente ridotta, ma si comportano come se fossero ciechi. La cecità "corticale" si verifica in caso di insufficienza delle anastomosi tra i rami corticali delle arterie cerebrali media e posteriore nelle aree della corteccia occipitale responsabili della visione centrale (maculare). La cecità corticale è caratterizzata dalla conservazione delle reazioni pupillari alla luce, poiché le vie visive dalla retina al tronco encefalico non sono danneggiate. La cecità corticale con danno bilaterale ai lobi occipitali e alle aree parieto-occipitali può in alcuni casi essere associata alla negazione di questo disturbo, all'acromatopsia, all'aprassia dei movimenti oculari coniugati (il paziente non riesce a dirigere lo sguardo verso un oggetto situato nella parte periferica del campo visivo) e all'incapacità di percepire visivamente un oggetto e di toccarlo. La combinazione di questi disturbi è chiamata sindrome di Balint.
Campi visivi e il loro studio
Il campo visivo è l'area di spazio percepita da un occhio immobile. L'integrità dei campi visivi è determinata dallo stato dell'intera via visiva (nervi ottici, tratto ottico, radiazione ottica, area visiva corticale, situata nel solco calcarino sulla superficie mediale del lobo occipitale). A causa della rifrazione e dell'incrocio dei raggi luminosi nel cristallino e della transizione delle fibre visive provenienti dalle stesse metà della retina nel chiasma, la metà destra del cervello è responsabile dell'integrità della metà sinistra del campo visivo di ciascun occhio. I campi visivi vengono valutati separatamente per ciascun occhio. Esistono diversi metodi per la loro valutazione approssimativa.
- Valutazione alternata dei singoli campi visivi. Il medico siede di fronte al paziente. Il paziente si copre un occhio con il palmo della mano e guarda il dorso del naso del medico con l'altro occhio. Un martello o delle dita che si muovono vengono mossi lungo il perimetro, da dietro la testa del paziente fino al centro del suo campo visivo, e al paziente viene chiesto di notare il momento in cui compaiono il martello o le dita. L'esame viene condotto alternativamente in tutti e quattro i quadranti del campo visivo.
- Il metodo della "minaccia" viene utilizzato nei casi in cui è necessario esaminare il campo visivo di un paziente inaccessibile al contatto vocale (afasia, mutismo, ecc.). Il medico, con un movimento brusco "minaccioso" (dalla periferia al centro), avvicina le dita estese della mano alla pupilla del paziente, osservandone l'ammiccamento. Se il campo visivo è intatto, il paziente sbatte le palpebre in risposta all'avvicinamento del dito. Vengono esaminati tutti i campi visivi di ciascun occhio.
I metodi descritti sono correlati allo screening; i difetti del campo visivo vengono rilevati con maggiore accuratezza utilizzando uno speciale dispositivo: un perimetro.
Segnali di violazioni
I difetti monoculari del campo visivo sono solitamente causati da patologie del bulbo oculare, della retina o del nervo ottico: in altre parole, un danno alle vie ottiche prima del loro incrocio (chiasma) causa un disturbo del campo visivo in un solo occhio, situato sul lato interessato. I difetti binoculari del campo visivo (emianopsia) possono essere bitemporali (entrambi gli occhi presentano una perdita temporale del campo visivo, ovvero l'occhio destro presenta la perdita del campo visivo destro, l'occhio sinistro la perdita del campo visivo sinistro) o omonimi (ogni occhio presenta la stessa perdita del campo visivo, sia a sinistra che a destra). I difetti bitemporali del campo visivo si verificano con lesioni nell'area di incrocio delle fibre ottiche (ad esempio, danni al chiasma dell'onice e all'ipofisi). I difetti omonimi del campo visivo si verificano quando sono interessati il tratto ottico, la radiazione ottica o la corteccia visiva, ovvero quando viene colpita la via visiva al di sopra del chiasma (questi difetti si verificano nei campi visivi opposti alla lesione: se la lesione è nell'emisfero sinistro, vengono colpiti i campi visivi destri di entrambi gli occhi e viceversa). Un danno al lobo temporale provoca difetti nei quadranti superiori omonimi dei campi visivi (anopsia del quadrante superiore controlaterale), mentre un danno al lobo parietale provoca difetti nei quadranti inferiori omonimi dei campi visivi (anopsia del quadrante inferiore controlaterale).
I difetti del campo visivo di conduzione sono raramente associati ad alterazioni dell'acuità visiva. Anche in presenza di significativi difetti del campo visivo periferico, la visione centrale può essere preservata. I pazienti con difetti del campo visivo causati da danni alle vie visive al di sopra del chiasma potrebbero non essere consapevoli della loro presenza, soprattutto in caso di danno al lobo parietale.
 [ 1 ]
[ 1 ]
Il fondo e il suo esame
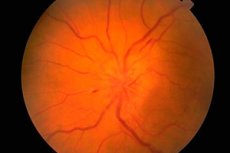
Il fondo dell'occhio viene esaminato con un oftalmoscopio. Vengono valutate le condizioni della papilla ottica (la parte iniziale intraoculare del nervo ottico visibile durante l'oftalmoscopia), della retina e dei vasi del fondo. Le caratteristiche più importanti del fondo dell'occhio sono il colore della papilla ottica, la chiarezza dei suoi margini, il numero di arterie e vene (solitamente 16-22), la presenza di pulsazioni venose, eventuali anomalie o alterazioni patologiche: emorragie, essudato, alterazioni delle pareti dei vasi sanguigni nell'area della macchia gialla (macula) e sulla periferia della retina.
Segnali di violazioni
L'edema della papilla ottica è caratterizzato da rigonfiamento (il disco sporge sopra il livello della retina e sporge nella cavità del bulbo oculare), arrossamento (i vasi sul disco sono nettamente dilatati e pieni di sangue); i confini del disco diventano poco definiti, il numero di vasi retinici aumenta (più di 22), le vene non pulsano, sono presenti emorragie. L'edema bilaterale della papilla ottica ( papilla congestizia del nervo ottico ) si osserva con aumento della pressione intracranica (processo di volume nella cavità cranica, encefalopatia ipertensiva, ecc.). L'acuità visiva inizialmente non è solitamente compromessa. Se l'aumento della pressione intracranica non viene eliminato tempestivamente, l'acuità visiva diminuisce gradualmente e si sviluppa cecità a causa dell'atrofia secondaria del nervo ottico.
La congestione della testa del nervo ottico deve essere differenziata dalle alterazioni infiammatorie (papillite, neurite ottica ) e dalla neuropatia ottica ischemica. In questi casi, le alterazioni della testa sono spesso monolaterali, con dolore nella zona del bulbo oculare e riduzione dell'acuità visiva. Il pallore della testa del nervo ottico, in combinazione con riduzione dell'acuità visiva, restringimento del campo visivo e riduzione delle reazioni pupillari, è caratteristico dell'atrofia del nervo ottico, che si sviluppa in molte patologie che colpiscono questo nervo (infiammatorie, dismetaboliche, ereditarie). L'atrofia primaria del nervo ottico si sviluppa in caso di danno al nervo ottico o al chiasma, con la testa pallida, ma con margini netti. L'atrofia secondaria del nervo ottico si sviluppa in seguito a edema della testa del nervo ottico, i cui margini sono inizialmente poco chiari. Il pallore selettivo della metà temporale della papilla ottica può essere osservato nella sclerosi multipla, ma questa patologia può essere facilmente confusa con una variante dello stato normale della papilla ottica. La degenerazione pigmentaria della retina è possibile in caso di malattie degenerative o infiammatorie del sistema nervoso. Altri importanti riscontri patologici per un neurologo durante l'esame del fondo oculare includono l'angioma artero-venoso della retina e il sintomo del nocciolo di ciliegia, possibile in molte gangliosidi e caratterizzato dalla presenza di una lesione rotondeggiante bianca o grigia nella macula, al centro della quale si trova una macchia rosso ciliegia. La sua origine è associata all'atrofia delle cellule ganglionari retiniche e alla traslucenza della membrana vascolare che le attraversa.

