Esperto medico dell'articolo
Nuove pubblicazioni
Versamento pericardico
Ultima recensione: 23.11.2021

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Tra le molte possibili complicanze delle patologie cardiovascolari, un posto speciale spetta alla pericardite: si tratta di malattie che non sono sempre accompagnate da gravi sintomi clinici, ma spesso rappresentano una minaccia per la salute e la vita del paziente. Una di tali varianti pericolose della patologia è la pericardite essudativa, in cui un volume in eccesso di liquido si accumula nello spazio tra i fogli della membrana cardiaca infiammata esterna. In una persona sana, un tale volume è entro 25 ml e con la pericardite aumenta di dieci o più volte. Il rapido riempimento dello spazio porta alla compressione dello strato muscolare, che è una condizione pericolosa per la vita e richiede cure mediche di emergenza. Con un lento accumulo di liquidi, si nota il ristagno e l'insufficienza circolatoria aumenta. [1]
Epidemiologia
Nella maggior parte dei pazienti, il versamento pericardico diventa una complicazione o uno dei segni di un altro disturbo cardiovascolare o viscerale, solo in rari casi acquisisce il carattere di una malattia indipendente.
Indipendentemente dall'origine, il versamento pericardico appartiene alla categoria delle condizioni pericolose (spesso pericolose per la vita). Secondo le statistiche patoanatomiche, la malattia (vissuta o effettiva al momento della morte del paziente) viene rilevata in circa il 5% dei casi. Ma la frequenza della diagnostica intravitale è molto più bassa, il che è associata, prima di tutto, a determinate difficoltà diagnostiche.
I pazienti di sesso femminile e maschile soffrono di pericardite essudativa approssimativamente allo stesso modo.
L'effusione nel pericardio è possibile per tutte le età e gruppi. L'eziologia predominante del versamento dipende da caratteristiche demografiche quali età, geografia e comorbilità. Ci sono pochi dati sulla prevalenza e frequenza dei versamenti pericardici. La pericardite virale, che porta all'effusione, è la causa più comune nei paesi sviluppati. Nelle regioni in via di sviluppo versamento pericardico dovuto a Mycobacterium tuberculosis. Piuttosto comune. Le eziologie batteriche e parassitarie sono meno comuni. Tra i versamenti pericardici non infiammatori, le neoplasie multiple possono portare a versamento pericardico. Nei pazienti con versamento pericardico, le neoplasie maligne rappresentano dal 12% al 23% dei casi di pericardite. Nei pazienti con HIV, è stato osservato versamento pericardico nel 5-43%, a seconda dei criteri di inclusione, con il 13% con versamento da moderato a grave. Secondo uno studio su pazienti pediatrici, le principali cause di pericardite sono state la chirurgia cartolina (54%), neoplasie (13%), renale (13%), pericardite idiopatica o virale (5%) e reumatologica (5%). E versamento pericardico nei bambini. [2], [3], [4]
Le cause pericardite essudativa
Il versamento pericardico è più spesso una conseguenza, non una causa sottostante: la malattia si sviluppa in risposta a una polisierosite esistente o altra patologia, accompagnata da una lesione del pericardio.
Secondo il fattore eziologico, si distinguono la pericardite essudativa infettiva (specifica e non specifica), la pericardite non infettiva (immunogena, meccanica, intossicazione) e la pericardite idiopatica (con una causa sconosciuta). [5]
La forma non specifica di pericardite infettiva è più spesso provocata da:
- cocchi (streptococco o stafilococco, pneumococco);
- infezione virale (influenza vitus, enterovirus).
- Una forma specifica di pericardite può essere provocata dall'agente eziologico di tali malattie:
- tubercolosi, brucellosi;
- febbre tifoide, tularemia;
- infezioni fungine, elmintiasi, rickettsiosi.
Il versamento pericardico di origine tubercolare si sviluppa quando i micobatteri entrano nel pericardio con flusso linfatico dai linfonodi del mediastino, della trachea e dei bronchi. Una forma purulenta della malattia può verificarsi come complicazione della chirurgia coronarica, nonché nelle lesioni infettive e infiammatorie dell'endocardio, trattamento immunosoppressivo, con autoapertura di un ascesso polmonare. [6]
Il tipo non infettivo di pericardite essudativa è spesso idiopatico, cioè non è possibile scoprire la causa del suo aspetto. Se il motivo è ancora determinato, molto spesso è:
- sulle lesioni maligne del pericardio (in particolare, sul mesotelioma);
- invasioni e metastasi in carcinoma polmonare, carcinoma mammario, linfoma o leucemia;
- sulle patologie del tessuto connettivo (reumatismi, lupus eritematoso sistemico, ecc.);
- sulle reazioni allergiche (malattia da siero);
- sull'uremia che accompagna l'insufficienza renale cronica;
- sui danni da radiazioni agli organi mediastinici;
- sulla fase iniziale dell'infarto del miocardio;
- sulla ridotta funzione della ghiandola tiroidea;
- sull'alterazione del metabolismo del colesterolo. [7]
Fattori di rischio
Nello spazio pericardico è sempre presente una piccola quantità di versamento. Ciò è necessario per garantire la planata durante i battiti cardiaci. L'aumento di questo volume si verifica a seguito di una reazione infiammatoria e di un aumento della permeabilità vascolare. Con lo sviluppo della patologia, gli strati sierosi non sono in grado di assorbire l'eccesso di versamento, che entra a una velocità accelerata, quindi il suo livello aumenta rapidamente. [8]
Il versamento pericardico è prevalentemente di natura secondaria, poiché è una complicazione di altre malattie e condizioni patologiche:
- gravi malattie infettive;
- disturbi autoimmuni;
- processi allergici;
- lesioni traumatiche (lesioni contundenti, lesioni penetranti);
- gli effetti delle radiazioni;
- malattie del sangue;
- processi tumorali;
- infarto miocardico;
- disturbi metabolici;
- operazioni cardiologiche;
- funzione renale insufficiente.
Patogenesi
La violazione dell'afflusso di sangue al pericardio nella pericardite essudativa può manifestarsi in vari gradi, a seconda della quantità di liquido accumulato, della velocità di accumulo, della qualità dell'adattamento al carico dello strato pericardico esterno. Se il fluido entra gradualmente, la foglia ha il tempo di adattarsi, di allungarsi: la pressione all'interno del pericardio cambia leggermente e la circolazione intracardiaca viene compensata a lungo. Nei pazienti con pericardite essudativa, possono accumularsi diverse quantità di essudato, da 400-500 ml a 1,5-2 litri. Maggiore è il volume di tale fluido, più gli organi e le terminazioni nervose situati vicino al cuore vengono compressi. [9]
Se l'essudato si accumula in un grande volume in un breve periodo di tempo, il pericardio non ha il tempo di adattarsi, la pressione nello spazio pericardico aumenta in modo significativo e si sviluppa una complicazione: tamponamento cardiaco. [10]
Il fluido con pericardite essudativa può essere riorganizzato in futuro, essendo sostituito da granulazioni. Questi processi causano un ispessimento pericardico: lo spazio è conservato o cancellato. [11]
Sintomi pericardite essudativa
Il primo e principale sintomo della pericardite essudativa è il dolore toracico, che aumenta durante un respiro profondo. Il dolore si fa sentire in modo acuto, acuto, a volte come un attacco di cuore. La sofferenza del paziente è in qualche modo alleviata dalla posizione seduta.
Caratteristiche del dolore nella pericardite essudativa:
- inizia bruscamente, dura a lungo (a volte non va via per diversi giorni);
- marcato dietro lo sterno o leggermente a sinistra;
- dà alla mano sinistra, alla clavicola, alla spalla, alla zona del collo, alla metà sinistra della mascella inferiore;
- non scompare dopo l'assunzione di nitroglicerina;
- aumenta con l'inspirazione, durante la tosse o la deglutizione;
- peggio in posizione orizzontale, soprattutto quando si cerca di sdraiarsi sulla schiena;
- diminuisce quando si è seduti piegati in avanti.
La febbre è meno comune.
È importante capire che spesso il versamento pericardico si verifica contemporaneamente ad altre patologie cardiache, in particolare con infarto miocardico. Pertanto, il quadro clinico può espandersi, tenendo conto di un'altra malattia o condizione acuta, il che complica notevolmente la diagnosi.
Primi segni
Quando l'essudato si accumula nel pericardio, ci sono segni di compressione del miocardio e del sistema respiratorio. I sintomi più comuni sono:
- dolore al petto;
- singhiozzo persistente;
- un'inspiegabile sensazione di ansia;
- tosse persistente;
- voce rauca;
- sensazione di mancanza d'aria;
- mancanza di respiro mentre si è sdraiati;
- depressione periodica della coscienza.
Il dolore toracico a volte assomiglia a un attacco di angina, infarto o polmonite:
- aumenta con l'attività fisica, l'inalazione, la deglutizione;
- scompare quando si piega in avanti in posizione seduta;
- inizia bruscamente, dura a lungo;
- può avere intensità diverse;
- può dare all'arto superiore sinistro, alla spalla, alla zona del collo.
La posizione del paziente con pericardite essudativa
Un paziente con pericardite essudativa di solito siede leggermente proteso in avanti: questa posizione aiuta ad alleviare il dolore. Degni di nota sono anche altri segni esterni:
- la pelle è pallida, le dita sono bluastre;
- il torace si gonfia, le vene del collo si gonfiano (non collassano durante l'inalazione);
- il battito cardiaco è frequente, irregolare, non rilevato o debole;
- i toni cardiaci sono indeboliti dall'auscultazione;
- l'ascite cresce, il fegato si ingrandisce.
Forme
Ad oggi, la seguente classificazione di pericardite è considerata generalmente accettata:
- Per caratteristiche eziologiche:
- pericardite batterica;
- pericardite infettiva e parassitaria;
- pericardite non specificata.
- Per caratteristiche patogenetiche e morfologiche:
- adesivo cronico;
- costrittiva cronica;
- pericardite non infiammatoria ( idropericardio , chilopericardio);
- emopericardio .
- Per la natura del flusso:
- pericardite essudativa acuta;
- pericardite essudativa cronica.
La pericardite acuta dura meno di sei settimane e la pericardite cronica dura più di sei settimane. La forma acuta si sviluppa sullo sfondo di un processo infettivo o diventa una complicazione di sepsi, tubercolosi, reumatismi, ecc. La reazione infiammatoria cattura i fogli pericardici esterni e interni. Le fasi iniziali della patologia più spesso procedono senza fenomeni essudativi, come la pericardite secca, ma in seguito si sviluppa la pericardite essudativa.
Se la forma acuta non viene trattata tempestivamente, acquisisce un decorso cronico , in cui si verifica l'ispessimento e l'adesione dei fogli pericardici: si forma un processo essudativo-adesivo.
La pericardite adesiva essudativa è altrimenti chiamata adesiva, adesiva. Questa divisione è considerata condizionata. Questo nome è inteso come un esito della pericardite, in cui si notano fenomeni residui sotto forma di un processo adesivo tra i fogli pericardici, o tra il pericardio e gli organi vicini. A volte nel pericardio indurito si accumulano cristalli di calcio, inizia il calcinaio.
Complicazioni e conseguenze
Il versamento pericardico può includere trasudato (idropericardite), essudato, liquido purulento (piopericardite) e sangue (emopericardite). Grandi quantità di essudato sono caratteristiche di processi tumorali, tubercolosi, forma uremica o colesterolo di pericardite, elmintiasi e mixedema. L'aumento graduale del versamento il più delle volte non mostra alcun sintomo, ma con un rapido accumulo di essudato può verificarsi un tamponamento cardiaco.
Il tamponamento cardiaco è uno stadio di scompenso quando il cuore è compresso, quando il liquido si accumula nello spazio pericardico con un aumento della pressione in esso. Il tamponamento chirurgico è accompagnato da un rapido aumento della pressione e, con una reazione infiammatoria, ciò si verifica entro diversi giorni o settimane.
La compressione locale può causare mancanza di respiro, deglutizione ridotta, raucedine, singhiozzo o nausea. Suoni cardiaci lontani. Quando la base dei polmoni è compressa, c'è un'ottusità sotto la scapola sinistra. Con l'inizio del tamponamento, compaiono disagio intratoracico, mancanza di respiro, tachipnea da stress con transizione all'ortopnea, si verifica una tosse, il paziente può periodicamente perdere conoscenza.
A sua volta, il tamponamento cardiaco può essere complicato da insufficienza renale, fegato "shock", ischemia mesenterica, pletora di organi addominali.
Se sorgono difficoltà con la diagnosi, vengono eseguite pericardiocentesi, pericardioscopia, biopsia dell'epicardio e del pericardio (sono coinvolti PCR, immunochimica e immunoistochimica).
Diagnostica pericardite essudativa
Il versamento pericardico viene diagnosticato sulla base delle informazioni ottenute durante l'esame obiettivo, la diagnostica di laboratorio e strumentale.
L'esame obiettivo include l'ascolto dell'attività cardiaca con uno stetoscopio. Con la pericardite essudativa, ci sarà una certa sporgenza della superficie anteriore del torace e un leggero edema nella zona pericardica, debolezza o perdita dell'impulso apicale, confini espansi dell'ottusità relativa e assoluta del cuore, ottusità del suono della percussione. L'inizio dello sviluppo di una complicazione - tamponamento cardiaco - è indicato da un aumento della pressione venosa centrale, una diminuzione della pressione sanguigna, un aumento della frequenza cardiaca con un disturbo transitorio del ritmo cardiaco e un polso paradossale. [12]
Le analisi vengono eseguite in un aspetto diagnostico generale:
- un esame del sangue generale (sono possibili leucocitosi, VES accelerata, segni di pericardite secondaria);
- analisi generale delle urine (segni di sindrome nefrosica, insufficienza renale).
Inoltre diagnosticato:
- elettroliti nel sangue;
- proteine totali e frazioni;
- urea nel sangue;
- livello di creatinina e velocità di filtrazione glomerulare;
- AST, ALT, bilirubina (totale, diretta);
- spettro lipidico;
- coagulogramma;
- immunogramma;
- marcatori tumorali;
- PCR per la tubercolosi nel sangue;
- anticorpi antinucleari;
- fattore reumatoide;
- ormoni tiroidei;
- test della procalcitonina.
La diagnostica strumentale comprende le seguenti procedure:
- radiografia del torace;
- ecocardiografia, elettrocardiografia;
- puntura pericardica
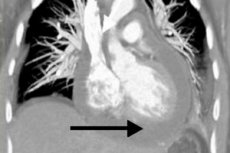
Se si sospetta una pericardite, vengono eseguite radiografie per valutare il livello di essudato nello spazio pericardico. L'ombra del cuore può apparire ingrandita se c'è una grande quantità di liquido nella cavità. Con una quantità relativamente piccola di versamento, le radiografie potrebbero non indicare la patologia. In generale, un'ombra allargata e una levigatura del contorno del cuore, una pulsazione debole, un cambiamento nella forma dell'organo (triangolo - se il versamento cronico è presente per lungo tempo) sono considerati segni radiologici di pericardite essudativa. Per chiarimenti, è possibile prescrivere la tomografia computerizzata multispirale, che di solito conferma la presenza di liquido patologico e ispessimento degli strati del pericardio. [13]
Il versamento pericardico sull'ECG si manifesta con una diminuzione dell'ampiezza di tutti i denti. Con l' ecografia aggiuntiva del cuore (ecocardiografia), è possibile determinare la limitazione della mobilità del cuore da parte del fluido. [14], [15]
La puntura del pericardio con ulteriori studi sulla natura dell'essudato è necessaria per chiarire la causa della violazione. Il fluido prelevato viene sottoposto ad analisi batteriologiche cliniche generali, citologiche, nonché alla ricerca di cellule AHAT e LE. , [16]
Diagnosi differenziale
Il decorso della pericardite essudativa dovrebbe essere distinto dalla formidabile complicazione di questa malattia: il tamponamento cardiaco .
|
Il quadro clinico del tamponamento |
Cambiamenti della pressione sanguigna, aumento della frequenza cardiaca, paradossalità del polso, mancanza di respiro sullo sfondo di polmoni puliti. |
|
Meccanismi provocatori |
Medicinali (anticoagulanti, trombolitici), cardiochirurgia, cateterismo, lesioni toraciche chiuse, processi tumorali, patologie del tessuto connettivo, sepsi o insufficienza renale. |
|
Elettrocardiogramma |
Alterazioni ST-T normali o aspecifiche, bradicardia, dissociazione elettromeccanica, alternanza elettrica. |
|
Radiografia del torace |
Aumento dell'ombra cardiaca sullo sfondo di campi polmonari chiari. |
|
Ecocardiogramma |
Collasso diastolico della parete anteriore del ventricolo destro, collasso atriale destro o atriale sinistro, aumento della rigidità della parete ventricolare sinistra in diastole, vena cava inferiore dilatata, cuore "fluttuante". |
|
Ecografia Doppler |
Diminuzione del flusso sanguigno venoso sistolico e diastolico durante l'inalazione, aumento del flusso sanguigno inverso durante la contrazione atriale. |
|
Color Doppler (modalità M) |
Nella valvola mitrale / tricuspide si notano pronunciate fluttuazioni respiratorie nel flusso sanguigno. |
|
Cateterismo cardiaco |
La diagnosi viene confermata e vengono valutati i disturbi emodinamici. |
|
Ventricolografia |
Contrazioni atriali e piccole camere iperattive dei ventricoli cardiaci. |
|
Angiografia coronarica |
Compressione delle arterie coronarie in diastole |
|
Scansione TC |
Il grasso subepicardico dei due ventricoli non è visualizzato, il che indica la configurazione tubulare degli atri spostati anteriormente. |
Spesso si accompagnano miocardite e versamento pericardico, che si manifesta con una disfunzione generale o locale del muscolo cardiaco. Le caratteristiche di laboratorio di questo fenomeno sono un aumento del livello di troponine cardiache I e T, la frazione CF di CF, il livello di mioglobina e fattore di necrosi tumorale nel sangue. Sull'elettrocardiogramma, c'è un'elevazione del segmento ST concordante.
Chi contattare?
Trattamento pericardite essudativa
La tattica terapeutica per la pericardite essudativa dipende dalle cause e dal decorso clinico della malattia.
Tra i farmaci antinfiammatori non steroidei, è preferito l'ibuprofene, che è associato a effetti collaterali relativamente rari, un effetto positivo sulla circolazione coronarica e la capacità di modificare il dosaggio in un ampio intervallo. Di solito, al paziente vengono prescritti 300-800 mg del farmaco ogni 7 ore, per un lungo periodo (fino alla scomparsa dell'essudato pericardico). [17]
A tutti i pazienti vengono prescritti inibitori della pompa protonica per proteggere il tratto digestivo.
I corticosteroidi sono prescritti quando indicato:
- patologie del tessuto connettivo;
- pericardite autoreattiva;
- pericardite uremica.
La somministrazione intrapericardica di corticosteroidi è efficace e aiuta a prevenire lo sviluppo di effetti collaterali che si verificano con il loro uso sistemico. Sullo sfondo di una graduale riduzione del dosaggio di Prednisolone, l'ibuprofene viene prescritto in anticipo.
Con il tamponamento cardiaco, il trattamento chirurgico è indicato sotto forma di pericardiocentesi.
Medicinali essenziali per il versamento pericardico
|
Farmaci antinfiammatori non steroidei (Ibuprofene 200-400 mg, Diclofenac 25-50 mg, ecc.) |
Fino a 3 volte al giorno come trattamento antinfiammatorio patogenetico. Effetti collaterali: disturbi gastrointestinali. |
|
Agenti sistemici glucocorticoidi (Prednisolone 5 mg, Prednisolone 25 mg/ml, ecc.) |
In dosi singole, come trattamento antinfiammatorio patogenetico per patologie sistemiche. |
|
Farmaci glucocorticoidi per somministrazione intrapericardica (Triamcinolone 1 ml / 0,01 g, 1 ml / 0,04 g, ecc.) |
Secondo un protocollo individuale. |
|
Inibitori della pompa protonica (Omeprazolo 20 mg, Pantoprazolo 20 mg) |
Una volta al giorno per proteggere il tratto digestivo. |
|
Acido acetilsalicilico 75 mg, 100 mg. |
Una volta al giorno, se il versamento pericardico è combinato con un infarto. |
|
Azatioprina 0,05 g |
1-2,5 mg/kg al giorno per 1-2 dosi, con inefficacia dei farmaci antinfiammatori non steroidei e dei corticosteroidi. |
|
Ciclofosfamide 50 mg, 100 mg |
Per via orale a 1-5 mg/kg al giorno, per via endovenosa a 10-15 mg/kg in assenza dell'efficacia di farmaci antinfiammatori non steroidei e corticosteroidi. |
|
Aminoglicosidi (Tobramicina 1 ml 4%) |
Con pericardite essudativa batterica 1-2 volte al giorno fino alla comparsa dei segni clinici di eradicazione (1-3 settimane). |
|
Antiaritmici (Amiodarone 150 mg in fiale, 200 mg in compresse; Verapamil 5 mg in fiale, 40-80 mg in compresse) |
1-2 volte al giorno per eliminare e prevenire le aritmie. |
|
Farmaci inotropi (Dobutamina 20 ml 250 mg) |
Con un forte calo della pressione sanguigna e con un'immagine periferica di collasso. Effetti collaterali: vertigini, mal di testa. |
Trattamento fisioterapico
Il massaggio è consigliato per la pericardite essudativa cronica, in fase di remissione. Massaggiare la zona della schiena, gli arti inferiori (a partire dalle regioni prossimali), il torace e l'addome. Tecniche utilizzate: carezza, sfregamento, impastamento, scuotimento muscolare, esclusi colpi e spremitura. La durata della sessione di massaggio è di circa 15 minuti. Il corso richiederà dalle 10 alle 15 sessioni. Dopo il massaggio, viene eseguita l'ossigenoterapia.
In caso di disturbi del ritmo cardiaco sono indicati esercizi di fisioterapia, passeggiate, sci, nuoto. Le lezioni di terapia fisica si svolgono con accompagnamento musicale. Prima di andare a letto, viene eseguito il massaggio della zona del collo, della schiena e degli arti inferiori. Si raccomandano bagni di conifere e ossigeno, elettroforesi, elettroforesi, terapia dietetica con fortificazione alimentare aggiuntiva.
Al termine del corso di trattamento, viene mostrato un trattamento termale con nuoto, passeggiate lungo la costa e cocktail di ossigeno.
Trattamento a base di erbe
I rimedi alternativi sono un buon aiuto nel trattamento del versamento pericardico. Ricette fatte in casa e convenienti aiuteranno a rafforzare il cuore, migliorare la circolazione sanguigna, ripristinare il benessere e la funzione cardiaca.
- Infuso di rizoma di elecampane e avena. Prendere 100 g di chicchi d'avena, lavarli con la buccia, versare 500 ml di acqua potabile, portare a bollore, togliere dal fuoco. Versare 100 g di rizomi di elecampane tritati, riportare a bollore, togliere dal fuoco, coprire con un coperchio e insistere per 2 ore. Quindi filtrato, aggiungere 2 cucchiaini. Miele. È preso secondo lo schema: tre volte al giorno bevono 100 ml del farmaco mezz'ora prima dei pasti, per due settimane.
- Brodo di fagioli. Macinare i baccelli di fagioli (2 cucchiai. L.), Versare 1 litro. Acqua, portare a ebollizione e far bollire per cinque minuti. Aggiungi 1 cucchiaio. L. Biancospino, motherwort, menta, mughetto, far bollire per altri 3 minuti. Coprire con un coperchio, lasciare in infusione per 4 ore, quindi filtrare. Conservare il prodotto in frigorifero. Prendi 4 cucchiai. L. Tre volte al giorno, mezz'ora prima dei pasti.
- Decotto di biancospino. Prendere 500 g di frutti di biancospino, versare 1 litro d'acqua, portare a bollore e far bollire per 15 minuti, filtrare e raffreddare. Aggiungere 20 g di miele, mescolare. Entro un mese, prendi 2 cucchiai al giorno. L. Rimedi prima dei pasti.
- Infuso di viburno. Prendere 500 g di frutti di bosco (secchi, freschi, congelati), versare 1 litro di acqua bollente, insistere per 1,5 ore Bere 200 ml due volte al giorno, con miele. Il corso del trattamento è di 1 mese, quindi dopo 2 mesi il trattamento può essere ripetuto.
- Brodo di tartare. Prendi 1 cucchiaio. L. Materie prime medicinali, versare 250 ml di acqua, far bollire per 15 minuti. Raffreddare, filtrare, assumere 100 ml 4 volte al giorno, ma la condizione migliora.
Chirurgia
Le indicazioni assolute alla pericardiocentesi nella pericardite essudativa sono:
- tamponamento cardiaco;
- una grande quantità di essudato nello spazio pericardico;
- sospetto di pericardite purulenta o tubercolare, versamento pericardico neoplastico.
La dissezione aortica è considerata una controindicazione alla procedura. La coagulopatia non corretta, la terapia anticoagulante e la trombocitopenia possono diventare controindicazioni relative.
La pericardiocentesi sotto guida fluoroscopica e il monitoraggio ECG vengono eseguiti mediante accesso da sotto il processo xifoideo. Un lungo ago con un mandrino viene fatto avanzare verso la spalla sinistra, mantenendo un angolo di 30° rispetto alla superficie della pelle, che previene danni alle arterie cardiache, pericardiche e interne del torace. Periodicamente vengono effettuati tentativi di aspirazione dell'essudato.
Dopo la corretta installazione del catetere, l'essudato viene rimosso in parti, alla volta - non più di 1000 ml, al fine di evitare l'espansione acuta del ventricolo destro e lo sviluppo di una sindrome da decompressione improvvisa. Continuare a drenare fino a quando il volume del versamento non si riduce a meno di 25 ml al giorno (ogni 5 ore). [18]
Tutti i pazienti vengono monitorati per il rilevamento tempestivo dello scompenso, possibile dopo la procedura di drenaggio pericardico. Innanzitutto, il trattamento è diretto all'eliminazione della causa del versamento pericardico e non all'eliminazione del versamento in quanto tale.
Possibili complicanze della pericardiocentesi:
- perforazione del miocardio;
- emotorace, pneumotorace;
- embolia gassosa;
- aritmia (spesso - bradicardia vasovagale);
- adesione di infezione;
- danno agli organi addominali e peritoneali.
L'unico trattamento radicale per la costrizione cronica nella pericardite essudativa è l' operazione di pericardiectomia . [19]
Prevenzione
Dopo che il paziente si è ripreso dopo la pericardite essudativa, vengono stabilite le seguenti regole preventive:
- Uso a lungo termine di farmaci antinfiammatori non steroidei con cancellazione dopo l'eliminazione dell'essudato nel pericardio.
- Uso tempestivo di corticosteroidi in un dosaggio selezionato individualmente.
- Ritiro graduale dei corticosteroidi (per almeno tre mesi), con passaggio ai farmaci antinfiammatori non steroidei.
- Prevenzione dei disturbi dell'apparato digerente associati all'uso prolungato di farmaci antinfiammatori non steroidei e corticosteroidi.
- Pericardiocentesi tempestiva con segni di tamponamento cardiaco.
- Pericardiectomia tempestiva per pericardite costrittiva sintomatica.
- Fornire un trattamento per la malattia di base (processi tumorali, tubercolosi, malattie sistemiche, ecc.).
- Al completamento del trattamento della pericardite essudativa acuta per 12 mesi, il paziente viene monitorato per l'individuazione tempestiva di esacerbazioni o complicanze. Una volta ogni tre mesi viene eseguito un esame del sangue, un elettrocardiogramma, un ecocardiogramma.
In generale, una significativa riduzione del rischio di sviluppare versamento pericardico è facilitata dalla diagnosi tempestiva delle malattie cardiache e dal trattamento di altri processi patologici che possono diffondersi nell'area del cuore.
Le principali misure preventive sono le seguenti:
- sradicamento delle cattive abitudini;
- Nutrizione corretta;
- normalizzazione dei regimi di lavoro e di riposo;
- stile di vita attivo;
- evitamento dello stress, ipotermia;
- trattamento tempestivo di eventuali patologie nel corpo;
- indurimento, rafforzamento della difesa immunitaria;
- visita tempestiva dal medico, anche per esami preventivi.
Previsione
La principale complicanza del versamento pericardico acuto è il tamponamento cardiaco. In ogni terzo paziente, il processo infiammatorio si diffonde al muscolo cardiaco, che porta alla comparsa di fibrillazione atriale parossistica o tachicardia sopraventricolare. Il versamento pericardico si trasforma spesso in una forma cronica o costrittiva.
Un trattamento corretto e tempestivo in assenza di complicanze garantisce l'inizio della guarigione in circa tre mesi. Il paziente ritorna gradualmente al normale ritmo di vita. Si parla di riabilitazione più lunga con lo sviluppo di una malattia ricorrente, quando c'è un periodico riaccumulo di essudato. [20]
Il recupero postoperatorio è solitamente più lungo: entro una settimana il paziente viene ricoverato, quindi viene dimesso nel luogo di residenza, con ulteriore osservazione cardiologica. Il completo recupero della funzione cardiaca avviene dopo circa 6 mesi. [21]
Con lo sviluppo del tamponamento cardiaco, il rischio di morte del paziente aumenta in modo significativo. In generale, la prognosi dipende dalla causa della patologia e dalla tempestività della diagnosi e del trattamento. [22]
Il versamento pericardico, non complicato da tamponamento cardiaco, ha una prognosi relativamente favorevole. La terapia completa o la chirurgia possono ripristinare la funzione cardiaca e la persona sarà considerata praticamente guarita. L'aspettativa di vita può essere ridotta dalla formazione di aderenze multiple anche dopo l'intervento chirurgico.

