Esperto medico dell'articolo
Nuove pubblicazioni
Fluido nella cavità pericardica: significato, norme accettabili
Ultima recensione: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
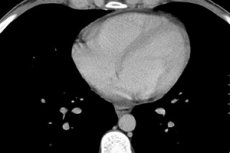
Il cuore è il nostro motore vitale, il cui funzionamento dipende da molti fattori, inclusi i processi biologici interni. A volte la causa del dolore e del fastidio nella zona cardiaca è la presenza di liquido nel pericardio, che circonda il cuore da tutti i lati. La causa del malessere è invece la compressione del cuore da parte di liquido o un processo infiammatorio localizzato nei tessuti del miocardio o del pericardio.
Epidemiologia
Secondo le statistiche, circa il 45% di tutte le pericarditi è di natura virale, e il trattamento di queste ultime è prioritario per rafforzare l'immunità (vitamine, immunostimolanti), mentre i batteri, per combattere i quali si utilizzano antibiotici, causano processi infiammatori nel pericardio solo nel 15% degli episodi. Le forme più rare di pericardite sono quelle fungine e parassitarie.
Le cause liquido pericardico
Cerchiamo di capire nello specifico quali sono le condizioni e le patologie che possono provocare un aumento del volume del liquido nel pericardio, oggi considerato non più un lubrificante durante lo sfregamento del cuore, ma un fattore potenzialmente letale.
La causa più comune di accumulo di liquido non infiammatorio nel pericardio è considerata la sindrome edematosa. Non si tratta di una malattia, ma di un sintomo che può accompagnare i seguenti processi patologici e non patologici:
- diverticolite congenita del ventricolo sinistro del cuore,
- insufficienza cardiaca,
- patologie dell'apparato escretore, ed in particolare dei reni,
- un disturbo in cui esiste una comunicazione diretta tra i due strati del pericardio,
- stati di carenza come l'anemia,
- stato di esaurimento del corpo,
- tumori mediastinici, mixedema,
- disturbi metabolici nei tessuti corporei,
- varie patologie infiammatorie,
- lesioni accompagnate da gonfiore dei tessuti,
- reazioni allergiche.
Talvolta lo sviluppo dell'idropericardio può essere visto come conseguenza dell'assunzione di vasodilatatori o come complicazione della radioterapia.
Fattori di rischio
La gravidanza e l'età avanzata possono essere considerati fattori di rischio per lo sviluppo della patologia.
Le cause più comuni del processo infiammatorio del pericardio ( pericardite ) sono considerate tubercolosi e lesioni reumatiche dell'organo. Si tratta di una reazione infettivo-allergica, a seguito della quale si forma una grande quantità di essudato.
I fattori di rischio in questo caso possono essere considerati:
- malattie batteriche, virali e fungine: scarlattina, infezioni virali respiratorie acute, HIV, polmonite, pleurite, endocardite, candidosi, ecc.,
- la presenza di parassiti nell'organismo ( infezione da echinococco, toxoplasmosi, ecc.),
- patologie allergiche, comprese le allergie alimentari e ai farmaci,
- malattie autoimmuni ( artrite reumatoide, lupus eritematoso, sclerodermia sistemica, dermatomiosite, ecc.),
- processi autoimmuni ( febbre reumatica, ecc.),
- insufficienza cardiaca cronica,
- malattie infiammatorie delle membrane cardiache ( miocardite, endocardite),
- eventuali lesioni cardiache (penetranti e non penetranti),
- cancro e radioterapia,
- patologie congenite e acquisite dello sviluppo pericardico (presenza di cisti e diverticoli in esso),
- disturbo emodinamico, sindrome dell'edema,
- malattie del sistema endocrino e disturbi metabolici ( obesità cardiaca, disturbi del metabolismo del glucosio e diabete mellito, ipotiroidismo ).
Come abbiamo già detto, il liquido nel pericardio può accumularsi a causa di ferite da arma da taglio nel cuore, ma la stessa situazione può essere osservata anche dopo un intervento chirurgico all'organo, a causa di una complicazione postoperatoria (infiammazione).
Un trauma peculiare per il cuore è l'infarto miocardico, che può verificarsi anche con complicanze infiammatorie e provocare un aumento del livello di liquido nel sacco pericardico. Lo stesso si può dire delle alterazioni ischemiche (necrotiche) del miocardio cardiaco.
Osservando attentamente, si possono notare numerose coincidenze nelle cause della pericardite e dell'idropericardio. In teoria, la seconda patologia è un tipo di pericardite non infettiva, poiché la congestione del pericardio provoca comunque processi patologici di tipo infiammatorio.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Patogenesi
Sappiamo dalla biologia scolastica che il nostro cuore nasce in una "camicia". Il nome di questa "camicia" è pericardio, è costituito da tessuti fisiologici densi e svolge una funzione protettiva.
Il pericardio è anche chiamato sacco pericardico, all'interno del quale il cuore si sente a suo agio e può funzionare senza interruzioni. Il sacco pericardico è costituito da due strati (foglie): uno viscerale o esterno e uno parietale (interno), che possono muoversi l'uno rispetto all'altro.
Il cuore, in quanto organo muscolare mobile, è in continuo movimento (le sue pareti si contraggono e pompano il sangue come una pompa). In tali condizioni, se non ci fosse il pericardio intorno, potrebbe spostarsi, causando la piegatura dei vasi e l'interruzione della circolazione sanguigna.
Inoltre, il pericardio protegge il cuore dalla dilatazione sottoposta a carichi elevati. Si ritiene che rappresenti anche una barriera protettiva che impedisce alle infezioni di penetrare nel tessuto cardiaco durante l'infiammazione degli organi interni.
Ma una funzione altrettanto importante del pericardio è quella di prevenire l'attrito del cuore, altamente mobile, contro le strutture immobili del torace adiacenti. E affinché il cuore non subisca attrito contro il pericardio stesso e gli organi adiacenti, tra i suoi strati è presente una piccola quantità di liquido.
Pertanto, nel pericardio è sempre presente liquido, ma normalmente la sua quantità, secondo diverse fonti, non dovrebbe superare i 20-80 ml. Di solito, questa quantità è limitata a 30-50 ml, e un aumento del volume del versamento pericardico a 60-80 ml è considerato patologico. Tuttavia, se con una tale quantità di liquido libero di colore leggermente giallastro una persona si sente in salute e non presenta sintomi sospetti, non c'è motivo di preoccuparsi.
La questione è diversa se il liquido nel pericardio si accumula in quantità moderate o elevate. Può essere di 100-300 ml o 800-900 ml. Quando l'indicatore è molto alto e raggiunge 1 litro, si parla di una condizione molto pericolosa per la vita chiamata tamponamento cardiaco (compressione del cuore da parte del liquido che si accumula nel sacco pericardico).
Ma da dove proviene il liquido in eccesso nel pericardio? È chiaro che ciò è impossibile in un contesto di salute assoluta. Il liquido nel pericardio si rinnova costantemente, essendo assorbito dalle foglietti pericardici, e la sua quantità rimane pressoché costante. Un aumento del suo volume è possibile solo in due casi:
- in caso di disturbi metabolici nei tessuti pericardici, a seguito dei quali diminuisce l'assorbimento del trasudato,
- aggiunta di essudato infiammatorio al fluido non infiammatorio esistente.
Nel primo caso, parliamo di patologie associate a disturbi emodinamici, allo sviluppo di sindrome edematosa o emorragica, a processi tumorali, a seguito dei quali si accumula nella cavità pericardica un liquido trasparente contenente tracce di cellule epiteliali, proteine e particelle ematiche. Questa condizione patologica è solitamente chiamata idropericardio.
La comparsa di essudato infiammatorio è spesso associata alla penetrazione dell'infezione nel pericardio attraverso il sangue e la linfa, qualora fosse già presente un focolaio di infiammazione purulenta nell'organismo. In questo caso, si tratta di una patologia infettiva e infiammatoria chiamata "pericardite", che si presenta in diverse forme.
Ma l'infiammazione del pericardio può anche essere non infettiva. Questo si osserva in processi tumorali con metastasi nell'area cardiaca, quando il processo si diffonde dai tessuti circostanti (ad esempio, nella miocardite), disturbi metabolici nei tessuti del pericardio e traumi al pericardio (un colpo all'area cardiaca, una ferita, una ferita da arma da taglio).
Sintomi liquido pericardico
Il quadro clinico della pericardite, in cui si accumula liquido in eccesso nel pericardio, può variare a seconda della causa e della quantità di trasudato/essudato. La pericardite in sé non si verifica. Agisce come complicazione di patologie o lesioni già presenti nell'organismo, quindi non è necessario parlare di sintomi specifici.
Molto spesso il paziente non sospetta nemmeno che si stia accumulando liquido nel pericardio, ovvero non pensa a questa causa del peggioramento della salute, sospettando patologie cardiovascolari, raffreddori, malattie dell'apparato respiratorio e malattie renali. È per questi problemi che si rivolge al terapeuta, ma gli esami diagnostici dimostrano che i sintomi comparsi sono già manifestazioni tardive di patologie, ovvero una loro complicazione.
Quali sono quindi i sintomi che un paziente con un volume di liquido pericardico aumentato potrebbe lamentare al medico?
- mancanza di respiro sia a riposo che sotto sforzo,
- fastidio dietro lo sterno, che si avverte in modo particolarmente evidente quando la persona si sporge in avanti,
- dolore nella zona del cuore di intensità variabile, associato alla pressione sull'organo, il dolore può irradiarsi alla schiena, alla spalla, al collo, al braccio sinistro,
- senso di costrizione al petto, sensazione di schiacciamento,
- difficoltà respiratorie, attacchi di soffocamento, sensazione di mancanza d'aria,
- sindrome da edema, che si manifesta soprattutto sul viso, sugli arti superiori e inferiori,
- diminuzione della pressione sistolica e aumento della pressione venosa, vene gonfie nel collo,
- sintomi di tachicardia, aritmia,
- una tosse abbaiante non produttiva che non porta sollievo,
- voce roca,
- aumento della sudorazione, soprattutto in presenza di tubercolosi,
- fegato ingrossato e dolore nell'ipocondrio destro,
- problemi con il passaggio del cibo attraverso l'esofago a causa della compressione del pericardio ingrossato,
- singhiozzo frequente dovuto alla compressione del nervo frenico,
- pelle bluastra dovuta a disturbi circolatori (la compressione del cuore da parte del versamento pericardico e dell'essudato porta a un'interruzione della sua funzione contrattile),
- perdita di appetito e conseguente perdita di peso.
È chiaro che i pazienti possono lamentare un peggioramento delle loro condizioni generali, debolezza, mal di testa e dolori muscolari, ma solo alcuni pazienti manifestano tali sintomi. Tuttavia, la febbre, causata da un aumento della temperatura corporea dovuto all'infiammazione, è presente nella maggior parte dei casi in cui si ricorre all'assistenza medica, con disagio associato all'accumulo di liquido nel pericardio, soprattutto in caso di lesioni infettive. Questi disturbi possono essere considerati primi segni aspecifici di infiammazione, che successivamente causa la fuoriuscita di liquido dal pericardio.
Ma la mancanza di respiro, il dolore al cuore, le fluttuazioni del polso e della pressione sanguigna possono indicare direttamente che il liquido nel pericardio interferisce con il lavoro del cuore.
È importante capire che la pericardite può essere non solo infettiva o non infettiva, acuta o cronica, ma presenta diverse varianti che differiscono nel decorso e nella quantità di liquido nel pericardio.
Nella forma acuta, si può verificare una pericardite secca (detta anche fibrinosa) ed essudativa. Nel primo caso, la fibrina proveniente dalla membrana sierosa del cuore trasuda nella cavità pericardica, a causa del suo traboccamento di sangue. In questo caso, nel pericardio si trovano solo tracce di liquido. Nella pericardite essudativa, il liquido libero nel pericardio è presente in grandi quantità.
L'effusione pericardica può essere costituita da un essudato semiliquido nei processi infiammatori e nei disturbi emodinamici, da un liquido sanguinolento (pericardio emorragico) in caso di ferite, tubercolosi o rottura di aneurisma e da un liquido misto a pus in caso di lesioni infettive.
La pericardite essudativa può essere di lunga durata, diventando cronica dopo 6 mesi. Una piccola quantità di liquido nel pericardio (80-150 ml) potrebbe non causare sintomi evidenti della malattia e il paziente potrebbe pensare di essere già guarito. Ma dopo un po', il processo infiammatorio sotto l'influenza di vari fattori può intensificarsi e l'aumento del livello di liquido nel pericardio causerà sintomi spiacevoli, che sono anche completamente pericolosi.
Se si accumula molto liquido nel pericardio, che inizia a comprimere fortemente il cuore, compromettendone il funzionamento, si parla di tamponamento cardiaco. In questo caso, le camere cardiache non si rilassano a sufficienza e non riescono a pompare il volume di sangue necessario. Tutto ciò porta alla comparsa di sintomi di insufficienza cardiaca acuta:
- grave debolezza, calo della pressione sanguigna (collasso, perdita di coscienza ),
- iperidrosi (secrezione intensiva di sudore freddo),
- forte pressione e pesantezza al petto,
- polso rapido,
- grave mancanza di respiro,
- alta pressione venosa, manifestata da un ingrossamento della vena giugulare,
- eccessiva eccitazione mentale e fisica,
- la respirazione è rapida ma superficiale, incapacità di fare un respiro profondo,
- l'insorgenza dell'ansia, la paura di morire.
Dopo aver auscultato il paziente con lo stetoscopio, il medico nota toni cardiaci deboli e ovattati, la comparsa di scricchiolii e soffi nel cuore (osservati in una certa posizione del corpo del paziente), tipici della pericardite, che si manifesta con o senza tamponamento cardiaco.
Liquido pericardico nei bambini
Per quanto strano possa sembrare, un eccesso di liquido nel pericardio può presentarsi anche in un feto. Un piccolo accumulo di versamento pericardico, manifestazione di una reazione ipercinetica del sistema cardiovascolare, può indicare lo sviluppo di un'anemia lieve o moderata. In caso di anemia grave, la quantità di trasudato può superare significativamente i valori normali, un sintomo che mette a rischio la vita del bambino.
Ma il liquido nel pericardio del feto può formarsi anche a causa di disturbi nello sviluppo dei tessuti del ventricolo sinistro del cuore. In questo caso, nella parte superiore del cuore, sul lato del ventricolo sinistro, si forma una protrusione delle pareti, un diverticolo, che ostacola il deflusso del versamento pericardico (idropericardio). Il trasudato si accumula tra gli strati pericardici e, dopo un certo tempo, può portare allo sviluppo di tamponamento cardiaco.
Durante un'ecografia della donna incinta è possibile individuare patologie nello sviluppo del cuore fetale e la comparsa di una grande quantità di liquido attorno ad esso.
La pericardite nei bambini può essere diagnosticata nella prima infanzia. Il più delle volte, la malattia si manifesta in concomitanza con pregresse infezioni virali, reumatismi e malattie diffuse (comuni) del tessuto connettivo. Tuttavia, sono possibili anche forme aspecifiche di pericardite causate da infezioni fungine, intossicazioni dovute a malattie renali, carenza vitaminica, terapia ormonale, ecc. Nei neonati, la patologia si sviluppa spesso in concomitanza con infezioni batteriche (stafilococchi, streptococchi, meningococchi, pneumococchi e altri tipi di agenti patogeni).
È molto difficile riconoscere la malattia nei neonati, soprattutto se si tratta della forma secca di pericardite. La pericardite acuta inizia sempre con un aumento della temperatura corporea, che non è un sintomo specifico, un aumento della frequenza cardiaca e dolore, riconoscibile da frequenti episodi di ansia e pianto nel neonato.
I bambini più grandi con una piccola quantità di liquido nel pericardio lamenteranno dolore toracico a sinistra, che si intensifica quando il bambino cerca di inspirare profondamente. Il dolore può aumentare cambiando posizione, ad esempio piegandosi. Spesso il dolore si irradia alla spalla sinistra, quindi i sintomi possono essere simili a questi.
La pericardite essudativa (effusiva) è considerata particolarmente pericolosa, in quanto la quantità di liquido nel pericardio aumenta rapidamente e può raggiungere livelli critici con lo sviluppo di tamponamento cardiaco. In un neonato, i sintomi della patologia possono essere considerati:
- aumento della pressione intracranica,
- significativo riempimento delle vene della mano, del gomito e del collo, che diventano ben visibili e palpabili, cosa che viene esclusa in età precoce,
- la comparsa di vomito,
- debolezza dei muscoli della parte posteriore della testa,
- fontanella sporgente.
Questi sintomi non possono essere definiti specifici, ma sono importanti per riconoscere un problema di salute in un bambino che non è ancora in grado di parlare di altri sintomi della malattia.
La fase acuta della pericardite essudativa in un bambino più grande è accompagnata da mancanza di respiro, dolore sordo nella zona cardiaca e peggioramento delle condizioni generali. Durante gli attacchi di dolore, il bambino cerca di sedersi e piegarsi, inclinando la testa verso il petto.
Possono comparire i seguenti sintomi: tosse abbaiante, raucedine, calo della pressione sanguigna, nausea con vomito, singhiozzo, dolore addominale. È caratteristica la comparsa di un polso paradosso con ridotto riempimento delle vene all'ingresso.
Se parliamo di tamponamento cardiaco, si verifica un aumento della mancanza di respiro, la comparsa di una sensazione di mancanza d'aria e di paura, la pelle del bambino diventa molto pallida e presenta sudore freddo. Allo stesso tempo, si nota una maggiore eccitabilità psicomotoria. Se non si prendono misure urgenti, il bambino può morire per insufficienza cardiaca acuta.
La pericardite essudativa cronica di qualsiasi eziologia in un bambino è caratterizzata da un peggioramento delle condizioni generali e da debolezza costante. Il bambino si stanca rapidamente, ha difficoltà a respirare e fastidio al torace, soprattutto durante il movimento, l'esercizio fisico e la pratica sportiva.
Complicazioni e conseguenze
La congestione nel sacco pericardico e i processi infiammatori in esso, accompagnati da un aumento del volume del liquido nel pericardio, non possono passare senza lasciare traccia, manifestandosi solo nel deterioramento delle condizioni generali del paziente, nella comparsa di mancanza di respiro e dolore dietro lo sterno.
In primo luogo, aumentando di volume, il fluido preme sempre più sul cuore, rendendone difficile il funzionamento. E poiché il cuore è un organo responsabile dell'afflusso di sangue a tutto il corpo, le sue carenze funzionali sono causa di disturbi circolatori. Il sangue, a sua volta, è considerato la principale fonte di nutrimento per le cellule e le rifornisce di ossigeno. La circolazione sanguigna viene interrotta e vari organi umani iniziano a soffrire di fame, la loro funzionalità viene compromessa, il che comporta la comparsa di altri sintomi, ad esempio manifestazioni di intossicazione, che riducono significativamente la qualità della vita di una persona.
In secondo luogo, l'accumulo di essudato infiammatorio è gravato dallo sviluppo di un processo cicatriziale-adesivo. In questo caso, non è tanto il pericardio stesso a soffrire a causa della crescita eccessiva di tessuto fibroso e della compattazione dei suoi strati dovuta all'accumulo di calcio, quanto il cuore, che non riesce a garantire un riempimento sufficiente delle camere con sangue durante la diastole. Di conseguenza, si sviluppa una congestione venosa, con un conseguente aumento del rischio di formazione di trombi.
Il processo infiammatorio può anche diffondersi al miocardio, causando alterazioni degenerative. Questa patologia è chiamata miopericardite. La diffusione del processo adesivo è causa di fusione del cuore con gli organi circostanti, inclusi i tessuti dell'esofago, dei polmoni, del torace e della colonna vertebrale.
Il ristagno di liquidi nel pericardio, soprattutto in presenza di grandi quantità di sangue, può portare all'intossicazione dell'organismo con i suoi prodotti di decomposizione, con conseguente ulteriore sofferenza di vari organi, primo fra tutti gli organi emuntori (reni).
Ma la condizione più pericolosa nella forma essudativa e idropericardica con rapido aumento del volume del liquido nel pericardio è il tamponamento cardiaco che, in assenza di un trattamento efficace urgente, porta alla morte del paziente.
Diagnostica liquido pericardico
Il versamento pericardico non è considerato una condizione patologica se la sua quantità non supera i valori generalmente accettati. Ma non appena il volume del versamento diventa così grande da iniziare a causare sintomi di insufficienza cardiaca e di altri organi adiacenti, non si può più rimandare.
Poiché i sintomi della pericardite possono assomigliare a diverse patologie, i pazienti consultano un medico di base che, dopo un esame obiettivo, un'anamnesi e un ascolto attento, lo indirizza a un cardiologo. I sintomi che i pazienti descrivono diranno poco sulla vera causa del disturbo, ma possono orientare il medico nella giusta direzione, poiché la maggior parte di essi indica comunque problemi cardiaci.
Il tamburellamento e l'ascolto del cuore aiuteranno a confermare l'ipotesi. Il tamburellamento mostrerà un allargamento dei bordi del cuore, mentre l'ascolto mostrerà un battito cardiaco debole e ovattato, che indica un movimento limitato delle strutture cardiache a causa della compressione.
L'esecuzione di esami di laboratorio del sangue e delle urine aiuterà a valutare la natura dei problemi di salute esistenti, a determinare la causa e il tipo di pericardite e a valutare l'intensità dell'infiammazione. A tal fine, vengono prescritti i seguenti esami: esami del sangue clinici e immunologici, biochimica del sangue, analisi generale delle urine.
Tuttavia, né l'esame obiettivo con auscultazione né gli esami di laboratorio consentono di formulare una diagnosi accurata, poiché non consentono di valutare la presenza di liquido nel pericardio e il suo volume, né di determinare esattamente cosa sia associato alla rottura del cuore. Questo problema viene risolto dalla diagnostica strumentale, i cui numerosi metodi consentono di valutare la situazione nei minimi dettagli.
Il metodo principale che consente di determinare non solo la presenza di liquido nel pericardio, ma anche il suo livello, è considerato l'ecocardiogramma (EchoCG). Tale esame consente di identificare anche una minima quantità di trasudato (a partire da 15 ml), evidenziando alterazioni dell'attività motoria delle strutture cardiache, ispessimenti degli strati del pericardio, aderenze nella regione cardiaca e la sua fusione con altri organi.
Determinazione della quantità di liquido nel pericardio mediante ecocardiografia
Normalmente, i foglietti pericardici non si toccano. La loro divergenza non dovrebbe superare i 5 mm. Se l'ecocardiografia mostra una divergenza fino a 10 mm, si parla di stadio iniziale di pericardite; da 10 a 20 mm si parla di stadio moderato, oltre i 20 mm di stadio grave.
Nel determinare le caratteristiche quantitative del liquido pericardico, un volume insignificante è considerato inferiore a 100 ml, fino a mezzo litro è considerato moderato e oltre 0,5 l è considerato elevato. In caso di un accumulo consistente di essudato, è obbligatoria una puntura pericardica, che viene eseguita sotto controllo ecocardiografico. Una parte del liquido espulso viene sottoposta a esame microbiologico e citologico, che aiuta a determinarne la natura (il trasudato ha una densità inferiore e un contenuto proteico insignificante), la presenza di un agente infettivo, pus, sangue, cellule maligne.
Se viene rilevata la presenza di liquido nel pericardio del feto, viene eseguita una puntura senza attendere la nascita del bambino. Questa procedura complessa deve essere eseguita sotto stretto controllo ecografico, poiché comporta un elevato rischio di lesioni per la madre o il nascituro. Tuttavia, in alcuni casi il liquido nella cavità pericardica scompare spontaneamente e la puntura non è necessaria.
Un elettrocardiogramma (ECG) può anche fornire informazioni sulla patologia, poiché la pericardite essudativa e cronica riduce l'attività elettrica del miocardio. La fonocardiografia può fornire informazioni su rumori cardiaci non correlati al suo funzionamento e su oscillazioni ad alta frequenza che indicano un accumulo di liquido nel pericardio.
La pericardite essudativa e l'idropericardio con un volume di liquido superiore a 250 ml sono diagnosticati radiograficamente dall'aumento di dimensioni e dalla modificazione della silhouette del cuore, con una definizione poco chiara della sua ombra. Le alterazioni del pericardio possono essere osservate durante l'ecografia, la tomografia computerizzata o la risonanza magnetica del torace.
Diagnosi differenziale
Poiché il versamento pericardico non è casuale e la sua comparsa è associata a determinate patologie, la diagnosi differenziale riveste un ruolo fondamentale, consentendo di identificare la causa di un versamento pericardico intenso. La pericardite acuta, nei suoi sintomi, può assomigliare a un infarto miocardico acuto o a una miocardite acuta. È fondamentale differenziare queste patologie tra loro affinché il trattamento prescritto in base alla diagnosi sia efficace.
 [ 39 ]
[ 39 ]
Trattamento liquido pericardico
Come già sappiamo, nel pericardio è sempre presente del liquido e un lieve aumento del suo livello difficilmente influisca sulla salute del paziente. Il medico può scoprire tali alterazioni per caso, dopodiché vorrà tenere il paziente sotto osservazione per un certo periodo. Se la quantità di liquido aumenta, ma rimane insignificante, è necessario individuare la causa che ha portato all'accumulo di versamento. Il trattamento sarà principalmente mirato a inattivare il fattore che ha causato l'idratazione patologica.
Il luogo di cura del paziente dipende dalla gravità della patologia. La pericardite acuta è raccomandata in ambiente ospedaliero. Questo dovrebbe contribuire a evitare il tamponamento cardiaco. Le forme lievi della patologia con moderata quantità di trasudato o essudato vengono trattate in regime ambulatoriale.
Poiché la pericardite è un processo infiammatorio, per ridurre la secrezione di essudato è necessario innanzitutto bloccare l'infiammazione. Nella maggior parte dei casi, questo è possibile con l'aiuto di farmaci antinfiammatori non ormonali (FANS). Tra questi, il farmaco più popolare è l'ibuprofene, che aiuta ad alleviare la febbre e l'infiammazione, ha un effetto positivo sul flusso sanguigno ed è ben tollerato dalla maggior parte dei pazienti.
Se la causa dell'accumulo di liquido nel pericardio è l'ischemia cardiaca, il trattamento con diclofenac, aspirina e altri farmaci a base di acido acetilsalicilico, che riducono la viscosità del sangue, sarà più efficace. Anche l'uso di indometacina è accettabile, ma questo farmaco può causare vari effetti collaterali e complicazioni, quindi può essere utilizzato solo in casi estremi.
Se l'assunzione di FANS non produce il risultato desiderato o per qualche motivo è impossibile, si ricorre alla terapia antinfiammatoria con farmaci steroidei (il più delle volte Prednisolone).
La pericardite, con l'aumento del liquido, è accompagnata da una sindrome dolorosa, che viene alleviata con l'aiuto di analgesici convenzionali (Analgin, Tempalgin, Ketanov, ecc.). Per combattere la sindrome da edema, vengono utilizzati diuretici (il più delle volte Furosemide). Ma per mantenere l'equilibrio vitaminico-minerale, i diuretici vengono integrati con preparati di potassio (ad esempio, Asparkam) e vitamine.
Oltre a risolvere il problema dell'infiammazione e del liquido nel pericardio, si tratta anche la patologia sottostante. In caso di infezione, è obbligatoria la terapia antibiotica sistemica. Vengono prescritti antibiotici a base di penicillina e cefalosporine; in caso di infezioni purulente gravi, si preferisce l'uso di fluorochinoloni. A causa della resistenza di molti ceppi di agenti patogeni all'azione degli antibiotici convenzionali, nuovi tipi di farmaci antimicrobici vengono sempre più utilizzati in terapia, a cui la maggior parte dei batteri è sensibile (uno di questi farmaci è la vancomicina).
Idealmente, dopo una puntura pericardica, si dovrebbe eseguire un esame del liquido per determinare il tipo di agente patogeno e la sua resistenza agli antibiotici prescritti.
Se la pericardite essudativa si sviluppa in concomitanza con la tubercolosi, vengono prescritti specifici farmaci antitubercolari. In caso di processi tumorali, i citostatici saranno efficaci. In ogni caso, gli antistaminici aiuteranno a ridurre gonfiore e infiammazione, poiché anche la reazione dell'organismo a un fattore infettivo è considerata allergica.
Nella pericardite acuta, sono indicati riposo a letto rigoroso e alimentazione leggera. Se la malattia ha un decorso cronico, durante la fase di riacutizzazione si prescrivono limitazione dell'attività fisica e una dieta specifica.
In caso di generalizzazione del processo infiammatorio, è indicata l'emodialisi. In caso di notevole quantità di liquido nel pericardio, viene eseguita la sua puntura (paracentesi), che rappresenta l'unico metodo sicuro per l'evacuazione non chirurgica del liquido in eccesso. La puntura può essere prescritta in caso di tamponamento cardiaco, forma purulenta di pericardite e anche nei casi in cui 2-3 settimane di trattamento conservativo non abbiano portato alla riduzione del liquido tra gli strati pericardici. Se si rileva pus nell'essudato, si esegue il drenaggio della cavità pericardica con l'introduzione di antibiotici.
In alcuni casi, la puntura deve essere eseguita più di una volta. Se l'infiammazione non può essere arrestata e il liquido nel pericardio continua ad accumularsi nonostante le ripetute punture, viene prescritto un intervento chirurgico: la pericardiectomia.
Il trattamento fisioterapico per la pericardite con versamento non viene eseguito, poiché potrebbe solo peggiorare la situazione. Durante il periodo riabilitativo, sono possibili esercizi di terapia fisica e massaggi terapeutici.
Durante l'intero ciclo di trattamento della forma acuta della patologia, il paziente deve essere sotto la supervisione del personale medico. La pressione arteriosa e venosa vengono misurate regolarmente e gli indicatori della frequenza cardiaca (polso) vengono monitorati. Nel decorso cronico della malattia, si raccomanda al paziente di avere un proprio dispositivo per la misurazione della pressione sanguigna e del polso, che gli consentirà di monitorare autonomamente le proprie condizioni.
Farmaci per la pericardite
Il trattamento dell'idropericardio, ovvero l'accumulo di liquido non infiammatorio nel pericardio, spesso non richiede trattamenti specifici. È sufficiente rimuovere i fattori scatenanti e la quantità di liquido torna alla normalità. A volte la patologia scompare spontaneamente senza trattamento. In altri casi, i decongestionanti (spironolattone, furosemide, ecc.) sono utili.
Furosemide
Un diuretico ad azione rapida, spesso prescritto per la sindrome da edema associata a patologie cardiovascolari. Non affatica i reni, il che ne consente l'uso anche in caso di insufficienza renale. Oltre all'effetto diuretico, favorisce la dilatazione dei vasi sanguigni periferici, il che consente non solo di alleviare l'edema, ma anche di ridurre l'ipertensione.
Il farmaco può essere prescritto sia in compresse (40 mg al mattino, al giorno o a giorni alterni) che in iniezioni. La dose massima giornaliera consentita in compresse è di 320 mg. In questo caso, è preferibile assumere il farmaco due volte al giorno. L'intervallo tra l'assunzione delle compresse deve essere di 6 ore.
La soluzione di furosemide può essere iniettata per via intramuscolare o endovenosa (infusione lenta). Questa pratica è utilizzata in caso di edema grave e rischio di tamponamento cardiaco. Non appena l'edema si riduce, il farmaco viene assunto per via orale. A questo punto, il farmaco viene somministrato una volta ogni 2-3 giorni. Il dosaggio giornaliero del farmaco iniettabile può variare da 20 a 120 mg. La frequenza di somministrazione è di 1-2 volte al giorno.
La terapia iniettiva con il farmaco viene effettuata per non più di 10 giorni, dopodiché al paziente vengono somministrate delle compresse fino alla stabilizzazione delle condizioni.
Nonostante la gravidanza sia considerata uno dei fattori di rischio per lo sviluppo di idropericardite, i medici sconsigliano l'uso del farmaco nella prima metà della gravidanza. Infatti, i diuretici aiutano a rimuovere potassio, sodio, cloro e altri elettroliti necessari all'organismo, il che può influire negativamente sullo sviluppo del feto, la cui formazione dei principali apparati avviene proprio in questo periodo.
È inoltre vietato l'uso del farmaco in caso di carenza di potassio nell'organismo (ipopotassiemia), coma epatico, stadio critico di insufficienza renale, ostruzione delle vie urinarie (stenosi, urolitiasi, ecc.).
L'assunzione del farmaco può causare i seguenti sintomi spiacevoli: nausea, diarrea, calo della pressione sanguigna, perdita temporanea dell'udito, infiammazione del tessuto connettivo renale. La perdita di liquidi può provocare sete, vertigini, debolezza muscolare e depressione.
L'effetto diuretico può essere accompagnato dai seguenti cambiamenti nell'organismo: diminuzione dei livelli di potassio, aumento del contenuto di urea nel sangue (iperuricemia), aumento dei livelli di glucosio nel sangue (iperglicemia), ecc.
Se si tratta di un processo infiammatorio nel pericardio, a seguito del quale si accumula una grande quantità di essudato tra gli strati del sacco amniotico, alla terapia decongestionante e antistaminica si aggiunge la terapia antinfiammatoria (assunzione di FANS o corticosteroidi).
Ibuprofene
Un farmaco antinfiammatorio e antireumatico non steroideo che aiuta ad abbassare la febbre (temperatura), riduce gonfiore e infiammazione e allevia il dolore lieve o moderato. Talvolta questi effetti sono sufficienti per trattare la pericardite non infettiva.
Il farmaco è disponibile sotto forma di compresse rivestite e capsule per somministrazione orale. Si consiglia di assumerlo dopo i pasti per ridurre l'effetto irritante dei FANS sulla mucosa gastrica.
Il farmaco Ibuprofene viene prescritto in dosi da 1 a 3 compresse. La frequenza di assunzione è determinata dal medico e solitamente è di 3-5 volte al giorno. Per i bambini di età inferiore ai 12 anni, la dose è calcolata in 20 mg per ogni chilogrammo di peso corporeo. La dose viene suddivisa in 3-4 parti uguali e assunta durante il giorno.
La dose massima giornaliera del farmaco per gli adulti è di 8 compresse da 300 mg, per i bambini di età superiore ai 12 anni è di 3 compresse.
Le controindicazioni all'uso del farmaco sono: ipersensibilità individuale al farmaco o ai suoi componenti, fase acuta di lesioni ulcerative del tratto gastrointestinale, malattie del nervo ottico e alcuni deficit visivi, asma da aspirina, cirrosi epatica. Il farmaco non è prescritto in caso di insufficienza cardiaca grave, ipertensione persistente, emofilia, scarsa coagulazione del sangue, leucopenia, diatesi emorragica, deficit uditivo, disturbi vestibolari, ecc.
I bambini possono assumere le compresse a partire dai 6 anni, le donne in gravidanza fino al terzo trimestre di gravidanza. La possibilità di utilizzare il farmaco durante l'allattamento deve essere discussa con il medico.
Si deve prestare attenzione in caso di elevati livelli di bilirubina, insufficienza epatica e renale, malattie del sangue di origine sconosciuta e patologie infiammatorie dell'apparato digerente.
Il farmaco è ben tollerato dalla maggior parte dei pazienti. Gli effetti collaterali sono rari. Di solito si manifestano con nausea, vomito, bruciore di stomaco, fastidio nella regione epigastrica, sintomi dispeptici, mal di testa e vertigini. Sono state segnalate anche rare reazioni allergiche, soprattutto in caso di intolleranza ai FANS e all'acido acetilsalicilico.
Molto meno frequentemente (in casi isolati) si riscontrano diminuzione dell'udito, comparsa di tinnito, gonfiore, aumento della pressione sanguigna (solitamente nei pazienti con ipertensione arteriosa), disturbi del sonno, iperidrosi, gonfiore, ecc.
Tra i corticosteroidi, il prednisolone è quello più comunemente utilizzato nel trattamento della pericardite.
Prednisolone
Un farmaco ormonale antinfiammatorio che possiede contemporaneamente effetti antistaminici, antitossici e immunosoppressivi, contribuendo a una rapida riduzione dell'intensità dei sintomi infiammatori e del dolore. Favorisce l'aumento dei livelli di glucosio nel sangue e della produzione di insulina, stimolando la conversione del glucosio in energia.
Il farmaco per varie patologie che causano la formazione di una grande quantità di liquido nel pericardio può essere prescritto sia per somministrazione orale che per iniezione (iniezioni intramuscolari, endovenose, intra-articolari).
Il dosaggio efficace del farmaco è determinato dal medico in base alla gravità della patologia. La dose giornaliera per gli adulti di solito non supera i 60 mg, per i bambini di età superiore ai 12 anni i 50 mg e per i neonati i 25 mg. In caso di grave emergenza, queste dosi possono essere leggermente superiori; il farmaco viene somministrato per via endovenosa lenta o per infusione (meno frequentemente per via intramuscolare).
Di solito, si somministrano da 30 a 60 mg di prednisolone alla volta. Se necessario, la procedura viene ripetuta dopo mezz'ora. La dose per la somministrazione intra-articolare dipende dalle dimensioni dell'articolazione.
Il farmaco è destinato al trattamento di pazienti di età superiore ai 6 anni. Il farmaco non è prescritto in caso di ipersensibilità al farmaco, malattie infettive e parassitarie, tra cui tubercolosi in fase attiva e infezione da HIV, alcune malattie gastrointestinali, ipertensione arteriosa, insufficienza cardiaca congestizia scompensata o diabete mellito, disturbi della produzione di ormoni tiroidei e malattia di Itsenko-Cushing. La somministrazione del farmaco è pericolosa in caso di gravi patologie epatiche e renali, osteoporosi, malattie del sistema muscolare con riduzione del tono muscolare, malattie mentali attive, obesità, poliomielite, epilessia e patologie degenerative della vista (cataratta, glaucoma).
Il farmaco non viene utilizzato nel periodo post-vaccinazione. Il trattamento con prednisolone è consentito 2 settimane dopo la vaccinazione. Se il vaccino dovesse essere successivamente necessario, questo potrà essere somministrato solo 8 settimane dopo la fine del trattamento con corticosteroidi.
Anche un recente infarto del miocardio costituisce una controindicazione all'uso del farmaco.
Per quanto riguarda gli effetti collaterali, si verificano principalmente con il trattamento a lungo termine con il farmaco. Tuttavia, i medici di solito cercano di abbreviare il più possibile il ciclo di trattamento, fino all'insorgenza di diverse complicazioni.
Il fatto è che il prednisolone è in grado di eliminare il calcio dalle ossa e prevenirne l'assorbimento, prevenendo di conseguenza lo sviluppo dell'osteoporosi. Nell'infanzia, questo può manifestarsi con ritardo della crescita e debolezza ossea. Inoltre, con l'uso prolungato, si possono osservare debolezza muscolare, vari disturbi del sistema cardiovascolare, aumento della pressione intraoculare, danni al nervo ottico, insufficienza della corteccia surrenale e convulsioni. Lo steroide stimola la produzione di acido cloridrico, con conseguente aumento dell'acidità gastrica e comparsa di infiammazioni e ulcere sulla mucosa.
Se somministrata per via parenterale, la soluzione di prednisolone non deve mai essere miscelata nella stessa siringa con altri farmaci.
Se la pericardite è di natura infettiva o, più precisamente, se è causata da un'infezione batterica, vengono prescritti antibiotici efficaci.
Vancomicina
Uno dei farmaci innovativi del nuovo gruppo di antibiotici, i glicopeptidi. La sua peculiarità è l'assenza di resistenza al farmaco nella stragrande maggioranza dei batteri Gram-positivi, che ne consente l'utilizzo in caso di resistenza del patogeno a penicilline e cefalosporine, solitamente prescritte per la pericardite batterica.
La vancomicina sotto forma di liofilizzato, successivamente diluito alla concentrazione richiesta con soluzione salina o con una soluzione di glucosio al 5%, viene somministrata principalmente per fleboclisi. Si raccomanda una somministrazione lenta, nell'arco di un'ora . La concentrazione della soluzione è solitamente calcolata in 5 mg per millilitro, ma poiché si raccomanda di limitare l'introduzione di liquidi nell'organismo in caso di sindrome da edema e di abbondante essudato pericardico, la concentrazione della soluzione può essere raddoppiata. In questo caso, la velocità di somministrazione del farmaco rimane costante (10 mg al minuto).
Il farmaco, a seconda della dose (0,5 o 1 g), viene somministrato ogni 6 o 12 ore. La dose giornaliera non deve superare i 2 g.
Per i bambini di età inferiore a 1 settimana, il farmaco può essere somministrato a una dose iniziale di 15 mg per chilogrammo di peso, per poi ridurre il dosaggio a 10 mg per kg e somministrarlo ogni 12 ore. Per i bambini di età inferiore a un mese, la dose non viene modificata, ma l'intervallo tra le somministrazioni viene ridotto a 8 ore.
Per i bambini più grandi, il farmaco viene somministrato ogni 6 ore alla dose di 10 mg per kg. La concentrazione massima della soluzione è di 5 mg/ml.
La "Vancomicina" non è destinata alla somministrazione orale. Non viene rilasciata in queste forme a causa del suo scarso assorbimento nel tratto gastrointestinale. Tuttavia, se necessario, il farmaco viene somministrato per via orale, diluendo il liofilizzato dal flacone con 30 grammi di acqua.
In questa forma, il farmaco viene assunto 3-4 volte al giorno. La dose giornaliera non deve superare i 2 grammi. Una singola dose per i bambini è calcolata in 40 mg per chilogrammo di peso corporeo. Il ciclo di trattamento per bambini e adulti non supera i 10 giorni, ma non è inferiore a una settimana.
Il farmaco ha pochissime controindicazioni. Non è prescritto in caso di ipersensibilità individuale all'antibiotico e nel primo trimestre di gravidanza. A partire dal 4° mese di gravidanza, il farmaco viene prescritto secondo indicazioni rigorose. L'allattamento al seno deve essere interrotto durante il trattamento con Vancomicina.
Quando il farmaco viene somministrato lentamente nell'arco di un'ora, di solito non si manifestano effetti collaterali. La somministrazione rapida del farmaco è soggetta al rischio di sviluppare condizioni pericolose: insufficienza cardiaca, reazioni anafilattiche, collasso. Talvolta si verificano reazioni a carico del tratto gastrointestinale, tinnito, perdita temporanea o irreversibile dell'udito, svenimento, parestesia, alterazioni della composizione del sangue, spasmi muscolari, brividi, ecc. La comparsa di sintomi indesiderati è associata al trattamento a lungo termine o alla somministrazione di dosi elevate del farmaco.
La scelta dei farmaci per l'accumulo di liquidi nel pericardio è interamente di competenza del medico e dipende dalla causa e dalla natura della patologia che ha causato tale disturbo, dalla gravità della malattia e dalle patologie concomitanti.
Rimedi popolari
Va detto che la scelta di ricette popolari efficaci contro la pericardite non è così ampia. È stato a lungo dimostrato che è impossibile curare le patologie cardiache solo con erbe e incantesimi, soprattutto quando si tratta di una malattia di natura infettiva. Ma i rimedi popolari possono aiutare a combattere edemi e infiammazioni.
La ricetta più popolare per la pericardite è considerata l'infuso di giovani aghi di pino, a cui si attribuiscono effetti sedativi e antimicrobici. Questa ricetta allevia efficacemente l'infiammazione del pericardio, riducendone così il volume di liquido. È un ottimo rimedio per il trattamento dell'infiammazione a eziologia virale. Il suo uso è consentito anche per la pericardite essudativa batterica, ma solo in aggiunta alla terapia antibiotica.
Per l'infuso, prendete 5 cucchiai di aghi di conifera tritati, versateci sopra mezzo litro di acqua bollente e lasciate in infusione a fuoco basso per 10 minuti. Togliete il composto dal fuoco e lasciatelo riposare in un luogo caldo per 8 ore. Dopo aver filtrato la "medicina", assumetene 100 g dopo i pasti, 4 volte al giorno. Questo rimedio dà al corpo la forza di combattere la malattia da solo.
Si può provare a preparare una tintura di noci. 15 noci tritate vengono versate in una bottiglia (0,5 l) di vodka e lasciate in infusione per 2 settimane. La tintura pronta si assume con un cucchiaino da dessert (1,5 cucchiaini) dopo colazione e cena. La tintura deve essere diluita in un bicchiere d'acqua prima dell'uso.
Gli infusi a base di erbe con effetti diuretici, sedativi, antinfiammatori e rinforzanti sono efficaci per alleviare i sintomi della malattia. Ad esempio, un mix di fiori di tiglio, biancospino e calendula, semi di aneto e paglia d'avena. Versare un cucchiaino di infuso in un bicchiere d'acqua bollente e lasciarlo in infusione in un luogo caldo per 3 ore. Bere il medicinale pronto durante il giorno, dividendolo in 4 dosi. Assumere l'infuso mezz'ora prima dei pasti.
Oppure un'altra raccolta, che includa fiori di biancospino e camomilla, oltre a erba cardiaca ed elicriso. Prendi 1,5 cucchiai della raccolta, versaci sopra 1,5 tazze di acqua bollente e lascia in infusione in un luogo caldo per 7-8 ore. Bevi l'infuso filtrato, mezzo bicchiere tre volte al giorno un'ora dopo i pasti.
Il trattamento erboristico per patologie gravi e pericolose come l'infiammazione del pericardio o delle membrane cardiache non può essere considerato il metodo di cura principale, soprattutto nella fase acuta della malattia. Si raccomanda di ricorrere a ricette di medicina tradizionale quando i sintomi principali della malattia si sono leggermente attenuati. Contribuiscono anche a prevenire le malattie cardiache e a rafforzare il sistema immunitario.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Omeopatia
Sembrerebbe che, se il trattamento popolare per la pericardite, il cui sintomo caratteristico è la presenza di liquido nel pericardio in quantità pari o superiori a 100 ml, non sia così efficace, l'omeopatia possa cambiare la situazione, visto che i suoi preparati contengono solo componenti naturali che non sono considerati farmaci potenti? Tuttavia, alcuni medici omeopatici sostengono che la pericardite possa essere curata con rimedi omeopatici. È vero, tale trattamento sarà a lungo termine e costoso, poiché la prescrizione includerà diversi farmaci omeopatici tutt'altro che economici contemporaneamente.
All'esordio della malattia, con aumento della temperatura corporea e febbre, viene prescritto il farmaco Aconitum. È indicato per il dolore che si intensifica con l'inalazione e il movimento, impedendo al paziente di riposare durante la notte. Può essere presente anche una tosse secca. Spesso, l'uso di Aconitum da solo allevia i sintomi della pericardite, ma a volte è necessario proseguire il trattamento.
La Bryonia viene prescritta quando la pericardite secca si trasforma in essudativa. È indicata in caso di sete intensa, forte dolore cardiaco, tosse parossistica abbaiante e incapacità di respirare profondamente.
Il Kali carbonicum viene prescritto quando Aconitum e Bryonia sono inefficaci o quando si ritarda a consultare un medico, quando il paziente è sopraffatto da dolori cardiaci, compare paura della morte, il polso diventa debole e irregolare e si nota distensione addominale.
Se il liquido nel pericardio si accumula lentamente, si preferisce il farmaco Apis, efficace contro il dolore cardiaco acuto che si intensifica con il calore, la scarsa minzione e la mancanza di sete.
Quando si accumula una certa quantità di essudato nella cavità pericardica, il cui volume non diminuisce da diversi giorni, ma non si avverte praticamente dolore o febbre, è indicato il farmaco Cantharis. Anche per questo, come per il rimedio precedente, è caratteristica la scarsa minzione.
Cantharis non deve essere assunto in caso di forti dolori cardiaci o tachicardia.
Se il trattamento non ha prodotto il risultato desiderato e la malattia continua a progredire, vengono prescritti farmaci più forti: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Questi farmaci aiutano a purificare l'organismo dalle tossine, a mobilitare le sue forze interne, a ridurre gli effetti della predisposizione ereditaria e a prevenire le ricadute della malattia.
Per il trattamento della pericardite cronica, il medico omeopatico può suggerire farmaci quali Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
Un piano di trattamento che indica i farmaci efficaci e i relativi dosaggi viene elaborato individualmente dal medico omeopatico, in base ai sintomi della malattia e alle caratteristiche costituzionali del paziente.
Prevenzione
La prevenzione della pericardite consiste nel prevenire patologie che possono essere complicate dall'accumulo di essudato o liquido non infiammatorio nel pericardio. Ciò comporta principalmente il rafforzamento del sistema immunitario, il trattamento tempestivo e completo di patologie virali, batteriche, fungine e parassitarie, uno stile di vita sano e attivo che favorisca la normalizzazione del metabolismo nei tessuti corporei e un'alimentazione corretta ed equilibrata.
La formazione di liquido nel pericardio può avere diverse cause. Alcune possono essere prevenute, altre sono al di fuori del nostro controllo. In ogni caso, le misure preventive sopra descritte contribuiranno a preservare la salute a lungo termine e, se non è stato possibile evitare lo sviluppo della pericardite (ad esempio, in caso di patologia traumatica o complicanze postoperatorie), il trattamento della malattia con una forte immunità procederà più rapidamente e facilmente, e la probabilità di recidiva sarà incredibilmente bassa.
Previsione
Se parliamo di idropericardio, la prognosi di questa patologia è generalmente favorevole. Raramente porta a tamponamento cardiaco, tranne nei casi avanzati, se il liquido nel pericardio si è accumulato in quantità critiche.
Come per altri tipi di pericardite, tutto dipende dalla causa della patologia e dalla tempestività del trattamento. La probabilità di un esito fatale è elevata solo in caso di tamponamento cardiaco. Ma in assenza di un trattamento adeguato, la pericardite essudativa acuta rischia di trasformarsi in una forma cronica o costrittiva, in cui la mobilità delle strutture cardiache è compromessa.
Se l'infiammazione si diffonde dal pericardio al miocardio, il rischio di sviluppare fibrillazione atriale e tachicardia è elevato.

