Esperto medico dell'articolo
Nuove pubblicazioni
Toracocentesi
Ultima recensione: 29.06.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
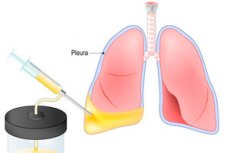
Se il liquido entra o si accumula nella cavità pleurica, può causare pericolosi problemi respiratori che possono portare alla morte del paziente. La toracentesi, o pleurocentesi, aiuta a eliminare il pericolo. La procedura consiste in una puntura della parete toracica con ulteriore rimozione del liquido. La toracentesi può avere sia un valore terapeutico che diagnostico, ad esempio per il prelievo e la raccolta di liquidi per la ricerca o per l'introduzione di soluzioni medicinali. L'accumulo di liquidi nella cavità pleurica è associato a cattiva salute e difficoltà respiratorie anche in stato di calma. Dopo la toracentesi e la rimozione del liquido, la respirazione migliora e il funzionamento del sistema respiratorio e cardiovascolare viene ripristinato. [ 1 ], [ 2 ]
Indicazioni per la procedura
Quando è necessaria una toracentesi?
La cavità pleurica è uno spazio nel torace delimitato dalla pleura. A sua volta, la pleura è la membrana sierosa liscia dei polmoni, costituita da due foglietti: il foglietto parietale protegge il torace internamente e il foglietto viscerale aderisce ai polmoni. Normalmente, nella cavità pleurica è presente un piccolo volume di liquido sieroso, che agisce da lubrificante per ridurre l'attrito durante l'atto respiratorio. In caso di malattia, può accumularsi ulteriore liquido tra i foglietti pleurici, il cosiddetto versamento pleurico. Tuttavia, il liquido può anche avere altre origini, come:
- Il trasudato è un liquido edematoso che fuoriesce nella pleura a causa dell'aumento della pressione sanguigna e della diminuzione della pressione osmotica del plasma. Tale versamento è caratteristico dell'insufficienza cardiaca o della cirrosi.
- L'essudato è un liquido infiammatorio che penetra nella pleura a causa dell'aumentata permeabilità delle pareti vascolari. Allo stesso tempo, alcune cellule del sangue, proteine e altre sostanze fuoriescono dal plasma. L'essudato è un segno tipico di processi oncologici, infiammazioni polmonari e lesioni virali.
Se il volume del versamento pleurico è limitato e non vi è irritazione dei foglietti pleurici, il paziente di solito non manifesta sintomi sospetti. Tale problema viene rilevato accidentalmente durante accertamenti diagnostici per altre patologie o durante un esame preventivo.
Se il volume di versamento è sufficientemente grande, il paziente ha difficoltà respiratorie, sensazione di fastidio e pressione al petto, dolore durante l'inalazione, tosse, debolezza generale, affaticamento.
Grazie alla toracentesi, il liquido viene rimosso, le condizioni della persona migliorano, c'è la possibilità di condurre una diagnosi di laboratorio del versamento e scoprire le cause della violazione.
Le principali indicazioni per la toracentesi:
- Malattie polmonari accompagnate dalla fuoriuscita di sangue o linfa nello spazio pleurico;
- Pleuriti essudative;
- Aria che entra nello spazio pleurico ( pneumotorace );
- Empiema pleurico (accumulo di pus nello spazio pleurico).
La toracentesi per pneumotorace è indicata nei pazienti di età inferiore ai 50 anni in caso di primi episodi spontanei con un volume compreso tra il 15 e il 30%, senza significativa difficoltà respiratoria. Il drenaggio viene eseguito se la toracentesi risulta inefficace, così come in caso di pneumotorace esteso o secondario, pazienti con insufficienza respiratoria e pazienti anziani (oltre i 50 anni).
La toracocentesi nell'idrotorace è prescritta solo in caso di versamento massivo: gli idrotoraci di piccole dimensioni non necessitano di cure particolari, poiché il riassorbimento del liquido avviene in modo indipendente, a condizione che la patologia di base venga trattata in modo competente.
La pleurodesi può essere utilizzata come complemento alla toracentesi, ovvero l'iniezione nello spazio pleurico di agenti sclerosanti che aderiscano a entrambi i foglietti pleurici.
La toracocentesi nell'emotorace è indicata in caso di emorragia intrapleurica prolungata, in caso di danno agli organi vitali, nonché nei casi in cui il sangue coagulato impedisce l'espansione polmonare. In caso di danno ai grandi vasi o agli organi toracici, è indicata la toracotomia d'urgenza con legatura vascolare, sutura dell'organo danneggiato e rimozione del sangue accumulato. In caso di emotorace coagulato, si esegue una videotoracoscopia o una toracotomia aperta per rimuovere i coaguli di sangue e disinfettare lo spazio pleurico. Se l'emotorace diventa suppurativo, il trattamento è lo stesso della pleurite purulenta.
Preparazione
Prima della toracentesi, il paziente deve sottoporsi a una visita medica, che include una radiografia del torace, un'ecografia e una TAC. È obbligatorio prescrivere esami diagnostici di laboratorio, in particolare lo studio della funzione della coagulazione del sangue. Se le condizioni del paziente sono instabili e sussistono rischi elevati di scompenso cardiaco, potrebbero essere necessari ulteriori accertamenti, ad esempio un'elettrocardiografia e la determinazione del grado di saturazione del sangue.
Il medico curante visita preliminarmente il paziente, chiarisce i punti importanti relativi alla procedura, ne espone i possibili rischi e gli effetti collaterali. Il paziente deve firmare il proprio consenso informato per l'esecuzione della toracentesi (se il paziente non è in grado di farlo, il documento viene firmato dai parenti più prossimi, familiari). Se il paziente ha assunto anticoagulanti o se ha una predisposizione alle reazioni allergiche, è importante informarne il medico.
Immediatamente prima della manipolazione della toracentesi, viene eseguito un ulteriore esame del paziente, durante il quale vengono misurati il polso e la pressione sanguigna.
Set di strumenti per toracocentesi
La toracocentesi richiede questo set di strumenti e materiali:
- Kit per l'anestesia locale step-by-step (un paio di siringhe sterili da 10 ml di capacità, aghi sterili per iniezione sottocutanea e intramuscolare, vassoio sterile e materiale per medicazione, soluzione antisettica e anestetico, colla e cerotto medicali, diversi guanti sterili, mascherine, farmaci antishock);
- Un ago Dufault sterile o un ago da puntura che misura 70-100 mm con un taglio obliquo netto e una dimensione diametrale interna di 1,8 mm;
- Tubo di prolunga sterile da 20 cm o più (Reson o cloruro di polivinile) con adattatori standard;
- Una clip per tubo progettata per impedire all'aria di entrare nello spazio pleurico;
- Forbici e pinzette sterili;
- Un supporto con provette sterili tappate in cui collocare il liquido prelevato durante la toracentesi dalla cavità pleurica per ulteriori esami batteriologici.
Tecnica toracentesi
È ottimale eseguire la toracentesi sotto guida ecografica per individuare il punto ottimale per l'inserimento dell'ago.
Prima della procedura, il medico determina il livello del versamento (preferibilmente tramite ecografia), che viene marcato sulla pelle con appositi segni. Successivamente, viene determinato il sito per la puntura:
- Per rimuovere il liquido - tra la VII e l'VIII costola, aderendo alla linea condizionale dal bordo scapolare all'ascella;
- Per rimuovere l'aria - nella II regione sottocostale sotto la clavicola.
L'area della toracentesi proposta viene trattata con antisettico e anestetizzata strato per strato. La puntura vera e propria viene eseguita utilizzando un ago, che viene sostituito da un ago per puntura dopo essere entrato nello spazio pleurico. Grazie a questo, lo specialista rimuove aria o versamento, quindi tratta l'area della puntura con antisettico per prevenire lo sviluppo di complicanze infettive.
La toracentesi diagnostica prevede la valutazione visiva del biomateriale estratto, con successivo invio per esami di laboratorio. È importante chiarire i parametri fisico-chimici, microbiologici e citologici del contenuto pleurico, che contribuiranno a chiarire le cause della patologia.
La toracentesi terapeutica prevede il trattamento della cavità pleurica con soluzioni antisettiche per prevenire lo sviluppo di processi infettivi purulenti. È possibile l'uso simultaneo di soluzioni antibiotiche, sostanze enzimatiche, farmaci ormonali e antitumorali.
La toracentesi della cavità pleurica può essere eseguita sia in regime di ricovero che ambulatoriale. Durante la procedura, il paziente è seduto con la schiena dritta e leggermente inclinata in avanti. È anche possibile eseguire manipolazioni in posizione supina, in particolare se il paziente è collegato a un dispositivo di ventilazione polmonare artificiale. In tale situazione, il paziente viene posizionato sul bordo del lettino, il braccio sul lato della toracentesi viene posizionato dietro la testa e un rullo (asciugamano) viene posizionato sotto la spalla opposta.
La procedura viene eseguita in anestesia locale graduale (strato per strato): l'anestetico (soluzione anestetica) viene infiltrato nella cute, seguito dal tessuto sottocutaneo, dal periostio costale, dai muscoli intercostali e dalla pleura parietale. In alcuni casi, può essere necessaria una leggera sedazione con la somministrazione di farmaci per aiutare il paziente a rimanere calmo e rilassato durante e dopo la procedura.
La toracocentesi e la puntura pleurica sono procedure mini-invasive che possono essere sia diagnostiche che terapeutiche e vengono eseguite di routine o in urgenza. Il biomateriale ottenuto durante la procedura viene etichettato e inviato per le analisi di laboratorio. Se la quantità di versamento è piccola e si riscontra sangue, questo viene trasportato insieme a un anticoagulante per evitare la formazione di coaguli (coagulazione).
Vengono eseguiti test di laboratorio sui seguenti indicatori:
- Livello di pH;
- Colorazione di Gram;
- Numero e differenziazione delle cellule;
- Glucosio, proteine, acido lattico deidrogenasi;
- Citologia;
- Creatinina, amilasi (se si sospetta una perforazione esofagea o un'infiammazione del pancreas);
- Indice dei trigliceridi.
Il fluido trasudativo è solitamente limpido, mentre quello essudativo è torbido, giallastro-brunastro e talvolta sanguinolento.
Se il pH è inferiore a 7,2, è opportuno eseguire un drenaggio dopo la toracentesi.
La citologia è necessaria per identificare le strutture tumorali nello spazio pleurico. Grazie all'analisi immunocitochimica, è possibile determinarne le caratteristiche e prescrivere il trattamento più ottimale.
La semina della microflora è importante per la diagnosi delle infezioni microbiche.
Controindicazioni alla procedura
Non vi sono controindicazioni assolute all'esecuzione della toracentesi. Le controindicazioni relative includono quanto segue:
- Mancanza di informazioni chiare circa l'area di localizzazione del fluido;
- Disturbi della coagulazione del sangue, trattamento con anticoagulanti;
- Deformità, cambiamenti anatomici del torace;
- Quantità di liquido estremamente piccola (in questo caso, la toracentesi terapeutica è inappropriata e la toracentesi diagnostica è problematica);
- Patologie infettive dermatologiche, herpes zoster nella zona della puntura;
- Condizioni scompensate, patologie polmonari gravi;
- Attacchi di tosse gravi e incontrollabili;
- Instabilità mentale che impedisce l'adeguata esecuzione della procedura;
- Ventilazione artificiale a pressione positiva (aumento del rischio di complicazioni).
Ogni caso di controindicazione viene valutato singolarmente, tenendo conto dell'urgenza della toracentesi.
Complicazioni dopo la procedura
Conseguenze della toracentesi come tosse e dolore toracico sono considerate normali e scompaiono dopo pochi giorni. Se il problema persiste a lungo o peggiora, è necessario consultare un medico. Sarà inoltre necessario consultare uno specialista in caso di dispnea o dolore toracico intenso dopo la toracentesi. In alcuni casi, sarà necessario assumere farmaci antinfiammatori.
Per evitare lo sviluppo di conseguenze sfavorevoli dopo la toracentesi, in alcuni casi viene eseguita una radiografia. Questa è necessaria per escludere uno pneumotorace, determinare il volume del liquido residuo e lo stato del tessuto polmonare. La radiografia è particolarmente raccomandata se:
- Il paziente è attaccato al respiratore;
- L'ago è stato inserito due o più volte;
- Durante la toracentesi è stata rimossa l'aria dallo spazio pleurico;
- Dopo la toracentesi si riscontrarono segni di pneumotorace.
È inoltre importante comprendere che la rimozione meccanica del versamento dalla cavità pleurica durante la toracentesi non ha alcun effetto sulla causa del suo accumulo. Al contrario, nel carcinoma mammario o ovarico, nel carcinoma polmonare a piccole cellule e nel linfoma, la chemioterapia sistemica contribuisce in quasi la metà dei casi alla normalizzazione del deflusso di liquido dallo spazio pleurico.
Il rischio di complicazioni durante e dopo la toracentesi dipende da molti fattori, in primo luogo dalle qualifiche e dalle conoscenze del medico. Se lo specialista è attento e ha sufficiente esperienza nell'esecuzione di tali manipolazioni, la probabilità di complicazioni è ridotta al minimo. Tuttavia, è impossibile escludere completamente tale possibilità.
Le complicazioni successive a una toracentesi possono essere gravi o meno. Le complicazioni più comuni includono:
- Pneumotorace: accumulo di aria nello spazio pleurico con successivo collasso polmonare (osservato nell'11% di tutte le complicanze);
- Emotorace: accumulo di sangue nello spazio pleurico (meno dell'1% dei casi);
- Lesioni alla milza o al fegato (meno dell'1% dei casi);
- Processi purulenti pleurici, empiema;
- Metastasi (nei tumori maligni).
Complicanze non minacciose della toracentesi:
- Dolore al petto (oltre il 20% dei casi);
- Impossibilità di aspirare il versamento pleurico (nel 13% dei casi);
- Tosse (oltre il 10% dei casi);
- Emorragie sottocutanee (nel 2% dei casi);
- Accumulo di liquidi sottocutanei - sieroma (meno dell'1%);
- Svenimento da stress dovuto ad aritmie e abbassamento della pressione sanguigna.
Per ridurre al minimo il rischio di complicanze dopo la toracentesi, si raccomanda di affidare la procedura a specialisti qualificati con adeguata esperienza nell'esecuzione di tali manipolazioni. Un approccio professionale, la precisione, la cura e la responsabilità nei confronti di ciascun paziente possono ridurre al minimo la probabilità di problemi.
Cura dopo la procedura
Subito dopo il completamento della toracentesi, inizia il periodo di riabilitazione. Per renderlo semplice e confortevole e ridurre il rischio di complicanze, il paziente deve essere consapevole delle peculiarità della fase di recupero. Inoltre, è necessario attenersi ad alcune raccomandazioni:
- Per diverse ore dopo il completamento della toracentesi, non si deve lasciare l'ospedale. È consigliabile sdraiarsi e riposare. Per 3-4 ore è necessario monitorare i parametri vitali come pressione sanguigna, frequenza cardiaca e saturazione dell'ossigeno nel sangue.
- Se compare la tosse, ma non dura a lungo e scompare da sola, non c'è da preoccuparsi. Se la tosse aumenta, si ha difficoltà a respirare e si manifesta dolore al petto, è necessario consultare un medico il prima possibile.
- Per ridurre il dolore post-intervento si possono usare analgesici e farmaci antinfiammatori non steroidei.
- Un ematoma può formarsi nella zona della puntura. Di solito non richiede alcun trattamento specifico e scompare spontaneamente entro pochi giorni.
- È importante limitare l'attività fisica, non correre o saltare e non sollevare oggetti pesanti.
- Si consiglia di rivedere la dieta e il regime di bevande.
- Dopo la toracentesi la ferita deve essere curata due volte al giorno, evitando il contatto con l'acqua.
- Si sconsiglia di recarsi in piscine, spiagge, saune e bagni.
Se si seguono le raccomandazioni sopra indicate, è possibile evitare lo sviluppo di complicazioni.
La toracocentesi è una delle procedure principali per i medici di terapia intensiva, il personale di terapia intensiva e il personale del pronto soccorso. La manipolazione presenta molti più benefici che possibili rischi. Lo sviluppo di complicanze è estremamente raro.

