Esperto medico dell'articolo
Nuove pubblicazioni
Blocco cardiaco completo
Ultima recensione: 29.06.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
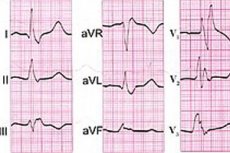
Tra tutti i tipi di disfunzione del sistema di conduzione del cuore, che assicura la ritmicità del battito cardiaco e controlla il flusso sanguigno coronarico, la più grave è il blocco cardiaco completo, con cessazione completa del passaggio degli impulsi elettrici tra atri e ventricoli. [ 1 ]
Epidemiologia
L'incidenza di blocco cardiaco completo è stimata tra lo 0,02 e lo 0,04% nella popolazione generale. Il blocco AV di terzo grado si osserva nello 0,6% dei pazienti con ipertensione, in circa il 5-10% dei pazienti con infarto miocardico della parete inferiore e nello stesso numero di persone di età superiore ai 70 anni con una storia di patologie cardiache.
Le prove cliniche suggeriscono che la fibrosi idiopatica e la sclerosi del sistema di conduzione sono la causa di quasi la metà dei casi di blocco AV completo.
Il blocco cardiaco congenito di terzo grado si verifica in un bambino ogni 15.000-20.000 nati.
Le cause blocco cardiaco completo
Il blocco cardiaco completo è ciò che i cardiologi chiamano blocco atrioventricolare o blocco atrioventricolare di terzo grado.
Si tratta di un blocco cardiaco AV completo o blocco cardiaco trasverso completo, in cui i potenziali d'azione generati dal nodo senoatriale (SA) non passano attraverso il nodo AV (atrioventricolare o atrio-ventricolare) a causa di un difetto del sistema di conduzione del cuore in qualsiasi punto dal nodo AV al fascio di Gui, ai suoi rami (gambe) e alle fibre di Purkinje. [ 2 ]
Le cause principali delle anomalie del ritmo cardiaco e della conduzione, che portano al blocco cardiaco completo, sono legate a:
- Cardiopatia ischemica acuta;
- Complicanze dell'infarto del miocardio, che colpiscono la parete inferiore del cuore, e cardiosclerosi postinfartuale;
- Aterosclerosi dei vasi coronarici che irrorano le strutture del sistema conduttivo;
- Cardiomiopatie, tra cui la dilatazione ipertrofica diabetica e quella idiopatica;
- Malattia cardiaca congenita;
- Degenerazione idiopatica (fibrosi e calcificazione) del sistema di conduzione (il più delle volte la gamba prossimale del fascio di Hiss), chiamata degenerazione senile della conduzione o malattia di Leva;
- Uso a lungo termine di farmaci antiaritmici di tutte le classi e di agenti cariotonici del gruppo dei glicosidi cardiaci (digossina, celanide, lanatosite e altri preparati a base di digitale);
- Squilibrio elettrolitico: violazione del rapporto tra potassio e magnesio in presenza di ipermagnesemia o iperkaliemia.
Nei bambini, il blocco AV di alto grado può verificarsi in un cuore completamente normale o in associazione a una cardiopatia congenita concomitante. Il blocco AV congenito (con elevata mortalità neonatale) può derivare da un processo autoimmune che colpisce il cuore fetale in via di sviluppo, in particolare dall'esposizione ad autoanticorpi anti-nucleari anti-Ro/SSA, associati a molte malattie autoimmuni.
Fattori di rischio
Oltre alle patologie cardiache di natura strutturale, all'aterosclerosi coronarica e ad altre malattie cardiovascolari, i fattori di rischio per il blocco cardiaco completo sono:
- Età avanzata;
- Ipertensione arteriosa;
- Diabete;
- Aumento del tono del nervo vago;
- Endocardite, malattia di Lyme e febbre reumatica;
- Chirurgia cardiaca e interventi coronarici transdermici;
- Malattie sistemiche come il lupus eritematoso, la sarcoidosi, l'amiloidosi.
Inoltre, i fattori di rischio possono essere geneticamente determinati, come nella sindrome di Brugada, derivante da una mutazione nel gene SCN5A, che codifica le subunità alfa della proteina integrale di membrana dei miociti cardiaci che forma i canali del sodio potenziale-dipendenti (NaV1.5) nel muscolo cardiaco. Circa un quarto delle persone con questa sindrome ha un familiare con questa mutazione.
Patogenesi
Gli specialisti spiegano la patogenesi del blocco cardiaco AV completo con l'assenza di connessione elettrica tra atri e ventricoli attraverso il nodo atrioventricolare (AV) e la loro completa dissociazione.
Per garantire il completamento del ciclo di contrazione negli atri prima dell'inizio della contrazione nei ventricoli, l'impulso ricevuto dal nodo senoatriale (SA) deve essere ritardato nel nodo AV, ma nel blocco atrioventricolare di terzo grado, il nodo atrioventricolare non può condurre segnali. L'interruzione di questa via porta a una compromissione dell'attivazione di atri e ventricoli attraverso il sistema Gis-Purkinje, con conseguente perdita del loro coordinamento (sincronizzazione).
In questo caso, poiché il nodo atrioventricolare non può controllare la frequenza cardiaca senza un'adeguata conduzione attraverso il nodo atrioventricolare, atri e ventricoli iniziano a contrarsi indipendentemente l'uno dall'altro. Poiché gli impulsi non viaggiano verso i ventricoli, la loro contrazione avviene a causa di un ritmo sostitutivo o cosiddetto "slip ectopico", che può essere mediato dal nodo atrioventricolare, da uno dei fasci Gis (se si forma un circuito di conduzione di ritorno) o dagli stessi cardiomiociti ventricolari (e tale ritmo è detto idioventricolare).
Di conseguenza, la frequenza di contrazione ventricolare scende a 40-45 battiti al minuto, con conseguente riduzione della gittata cardiaca e instabilità emodinamica. [ 3 ]
Sintomi blocco cardiaco completo
In caso di blocco AV completo, i primi segni possono manifestarsi con una sensazione di debolezza, affaticamento generale, vertigini.
Inoltre, i sintomi clinici del blocco completo della conduzione cardiaca possono includere: dispnea, sensazione di pressione o dolore al petto (se il blocco accompagna un infarto miocardico acuto), alterazioni del battito cardiaco (sotto forma di pause e battiti), presincope o improvvisa perdita di coscienza (sincope).
Sebbene nella dissociazione AV completa il ritmo atriale sia maggiore di quello ventricolare e vi sia tachicardia sopraventricolare, l'esame obiettivo solitamente rivela bradicardia. A una frequenza cardiaca <40 battiti al minuto, i pazienti possono mostrare segni caratteristici di insufficienza cardiaca scompensata, insufficienza respiratoria e ipoperfusione sistemica: sudorazione, diminuzione della temperatura cutanea, respiro rapido e superficiale, edema periferico, alterazioni mentali (fino al delirio).
Il blocco cardiaco completo può variare nella localizzazione e gli specialisti distinguono tipi di blocco prossimale e distale. Nel tipo prossimale, il nodo AV imposta un ritmo sostitutivo a scivolamento, il complesso ventricolare (QRS) sull'elettrocardiogramma non è dilatato e i ventricoli si contraggono a una frequenza di circa 50 volte al minuto.
Il blocco di tipo distale è definito quando la sorgente del ritmo ectopico scivolante diventa il fascio di Hiss (fascio atrioventricolare di cellule conduttive miocardiche nel muscolo del setto interventricolare) con le gambe. In questo caso, la frequenza delle contrazioni ventricolari entro un minuto scende a 30 e il complesso QRS sull'ECG risulta dilatato.
Nel blocco AV di terzo grado si ha un blocco completo della branca destra - blocco della branca destra e un blocco completo della branca sinistra - blocco della branca sinistra.
Le condizioni in cui sono bloccati sia il ramo destro del fascio vascolare che il fascio anteriore sinistro o posteriore sinistro sono chiamate blocchi bifascicolari. Quando sono bloccati il ramo destro del fascio vascolare Gis, il fascio anteriore sinistro e il fascio posteriore sinistro, il blocco è detto trifascicolare (a tre fasci). Si tratta di un blocco completo del fascio vascolare Gis o blocco trifascicolare trasversale completo di tipo distale. [ 4 ]
Complicazioni e conseguenze
Qual è il pericolo del blocco cardiaco completo? È pericoloso di per sé perché può causare un arresto cardiaco improvviso e completo - asistolia. [ 5 ]
A rischio ci sono anche le complicazioni del blocco cardiaco AV completo, tra cui:
- Deterioramento dell'afflusso di sangue a tutti i sistemi e organi, inclusa l'ischemia cerebrale con sindrome di Morgagni-Adams-Stokes;
- Sviluppo di cardiopatia dilatativa;
- Fibrillazione ventricolare;
- Tachicardia ventricolare;
- Peggioramento dell'insufficienza cardiaca ed esacerbazione dell'angina pectoris;
- Collasso cardiovascolare.
- Shock cardiogeno aritmico.
Diagnostica blocco cardiaco completo
La diagnosi iniziale di blocco cardiaco completo viene spesso formulata da un medico d'urgenza o da un medico del pronto soccorso.
Solo la diagnostica strumentale può confermare o smentire la diagnosi iniziale: ECG (elettrocardiografia) a 12 derivazioni o Holter.
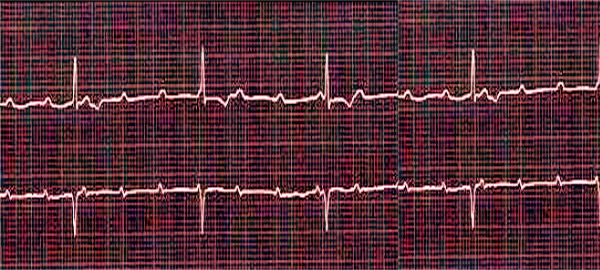
Dopo la stabilizzazione della condizione, la radiografia e l'ecografia del torace, nonché gli esami del sangue (generali e biochimici, per il livello degli elettroliti, della proteina C-reattiva e della creatinchinasi, della mioglobina e delle troponine) permettono di scoprire la causa principale di questa condizione e di identificare le patologie correlate.
Per saperne di più leggi la pubblicazione - Heart Research
La diagnosi differenziale è necessaria per distinguere altri tipi di disturbi della conduzione cardiaca e patologie con sintomatologia simile.
Chi contattare?
Trattamento blocco cardiaco completo
I pazienti con blocco AV di terzo grado richiedono il ricovero ospedaliero urgente. Secondo il protocollo terapeutico, l'atropina per via endovenosa viene utilizzata come terapia di prima linea (in presenza di un complesso QRS stretto, ovvero di un ritmo nodale). Vengono utilizzati anche beta-adrenomimetici (adrenalina, dopamina, solfato di orciprenalina, isoproterenolo, cloridrato di isoprenalina), che, avendo un effetto cronotropo positivo, possono aumentare la frequenza cardiaca.
In situazioni di emergenza, ovvero in caso di instabilità emodinamica acuta dei pazienti, è opportuno eseguire una stimolazione cardiaca percutanea temporanea e, se inefficace, potrebbe essere necessario un pacemaker transvenoso.
È necessaria una stimolazione percutanea o transvenosa temporanea se il rallentamento della frequenza cardiaca (o asistolia) causato dal blocco AV richiede una correzione e la stimolazione permanente non è immediatamente indicata o non è disponibile.
L'elettrocardiostimolazione permanente, ovvero l'impianto di un pacemaker, è la terapia di scelta per i pazienti con blocco AV completo sintomatico accompagnato da bradicardia.
Prevenzione
La possibilità di prevenire lo sviluppo di un blocco cardiaco completo può essere realizzata curando le patologie che lo causano.
Previsione
I cardiologi mettono in relazione la prognosi del blocco cardiaco completo con le patologie sottostanti che hanno causato la gravità dei disturbi del ritmo e della conduzione, nonché con la gravità delle sue manifestazioni cliniche nei pazienti.
Ripristinando la perfusione coronarica nell'infarto miocardico acuto, il blocco cardiaco trasverso completo può essere reversibile, ma il rischio di morte cardiaca improvvisa rimane elevato.
Letteratura utilizzata
- "Blocco cardiaco: cause, sintomi e trattamento" - Charles M. McFadden (2018).
- "Blocco cardiaco completo: gestione e casi clinici" - Isabella Y. Kong, Jason P. Davis (2020).
- "Blocco cardiaco: dizionario medico, bibliografia e guida di ricerca annotata ai riferimenti Internet" - Icon Health Publications (2004).
- "Blocco cardiaco completo e cardiopatia congenita" - Eli Gang, Kadambari Vijay (2019).

