Esperto medico dell'articolo
Nuove pubblicazioni
Crisi epilettiche focali in bambini e adulti
Ultima recensione: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
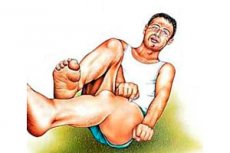
L'epilessia focale è un tipo di malattia cerebrale nota fin dall'antichità, che si manifesta con specifici attacchi convulsivi, chiamati epilessia. Per le persone ignoranti del mondo moderno, la contemplazione di tali attacchi provoca orrore e intorpidimento. Sebbene nell'antichità questa malattia fosse considerata sacra, si è manifestata in molti grandi personaggi dell'epoca, considerati santi e profeti.
Che cosa è l'epilessia focale?
Il sistema nervoso umano è un meccanismo complesso la cui attività si basa su processi di eccitazione e inibizione dovuti all'eccitazione dei neuroni da parte di fattori esterni o interni. In questo modo, il nostro corpo reagisce ai cambiamenti che si verificano al suo interno o nello spazio circostante.
Tutti i recettori sensoriali del corpo umano, la rete di fibre nervose e il cervello sono dotati di neuroni. È grazie a queste cellule elettricamente eccitabili che abbiamo la capacità di sentire, percepire, compiere azioni intenzionali ed esserne consapevoli.
L'eccitazione è il processo di trasferimento di energia da parte di un neurone attraverso il sistema nervoso, che trasmette un segnale (impulso elettrico) al cervello o nella direzione opposta (verso la periferia). In una persona sana, il processo di eccitazione dei neuroni avviene sotto l'influenza di fattori irritanti. Si parla di epilessia quando nel cervello vengono rilevati focolai di eccitazione patologica, i cui neuroni raggiungono spontaneamente, senza gravi cause, uno stato di prontezza al combattimento con la formazione di una carica eccessivamente elevata.
I focolai di aumentata eccitabilità cerebrale possono avere forme e dimensioni diverse. Possono essere singoli, chiaramente definiti (forma localizzata della malattia), o multipli, distribuiti in diverse parti del cervello (forma generalizzata).
Epidemiologia
In Ucraina, secondo le statistiche, 1-2 persone su cento soffrono di epilessia. Oltre il 70% dei casi di epilessia diagnosticata è dovuto alla forma congenita della patologia. Questo è un esempio lampante di una forma generalizzata della malattia, le cui cause sono molto probabilmente nascoste in un'anomalia genetica. Tuttavia, esiste una certa percentuale di pazienti a cui viene diagnosticata un'epilessia focale idiopatica, con un focus di eccitazione chiaramente definito in una specifica area del cervello.
Le cause epilessia focale
L'epilessia focale è classificata come una malattia neurologica cronica. Può essere congenita senza difetti anatomici nella struttura cerebrale. In questo caso, si osservano solo disturbi neuronali che inviano segnali errati alla periferia, con conseguente comparsa di fenomeni patologici di varia natura.
I sintomi dell'epilessia primaria (idiopatica) possono essere osservati già nella prima infanzia e nell'adolescenza. Risponde bene alla terapia farmacologica e nel tempo la frequenza delle crisi epilettiche diminuisce.
I processi di eccitazione nel cervello si alternano costantemente con l'inibizione del sistema nervoso, consentendo alle strutture di controllo del cervello di calmarsi e riposare. Se il controllo non è al livello adeguato, il cervello è costretto a rimanere costantemente in uno stato di eccitazione. Questo fenomeno è chiamato aumentata predisposizione alle convulsioni, caratteristica dell'epilessia.
Le cause di anomalie genetiche possono essere la carenza di ossigeno in diverse fasi dello sviluppo fetale, infezioni intrauterine, intossicazioni e ipossia fetale durante il parto. Informazioni genetiche errate possono anche essere trasmesse alle generazioni successive che non sono state esposte ai fattori sopra menzionati.
Ma la malattia può manifestarsi anche in età avanzata. Questa forma di patologia è detta acquisita (secondaria, sintomatica) e i suoi sintomi possono manifestarsi a qualsiasi età.
Le cause dello sviluppo dell'epilessia focale sintomatica sono radicate nel danno cerebrale organico causato da:
- lesioni traumatiche al cervello (inoltre, le manifestazioni della malattia possono manifestarsi nei mesi successivi alla lesione, ad esempio una commozione cerebrale, oppure essere di natura ritardata, ripresentandosi dopo diversi anni),
- infezioni batteriche e virali interne (fattori di rischio in questo caso sono: trattamento prematuro o incompleto della malattia, ignoranza del riposo a letto nella fase acuta della patologia, ignoranza del fatto della malattia stessa),
- pregressa meningite o encefalite (infiammazione delle strutture cerebrali),
- accidenti cerebrovascolari acuti, con conseguente ipossia del tessuto cerebrale, precedenti ictusischemici ed emorragici,
- osteocondrosi cervicale, che può provocare un disturbo circolatorio nella zona cerebrale,
- tumori maligni e benigni del cervello, aneurismi,
- ipertensione arteriosa,
- alcolismo cronico (l'epilessia focale nell'alcolismo è causata da danni tossici al cervello e da disturbi metabolici nei suoi tessuti, conseguenza dell'abuso regolare di alcol).
Ma vari difetti (disgenesia) del sistema nervoso sono più caratteristici dell'epilessia focale idiopatica.
Esiste anche una forma intermedia della malattia, chiamata epilessia focale, associata a BEEP (pattern epilettiformi benigni dell'infanzia). I BEEP vengono diagnosticati nel 2-4% dei bambini di età inferiore ai 14 anni. Un bambino su dieci riceve una diagnosi di epilessia.
I medici ritengono che la causa di questa forma di epilessia focale sia un trauma alla nascita, ovvero un danno cerebrale organico subito dal bambino durante la nascita. Pertanto, un errore medico può causare crisi epilettiche in un bambino senza patologie congenite.
Patogenesi
La base della patogenesi dell'epilessia focale è anche l'eccitazione spontanea incontrollata dei neuroni cerebrali, ma in questa forma della malattia tale focolaio patologico ha dimensioni limitate e una localizzazione chiara. Pertanto, l'epilessia focale dovrebbe essere intesa come una forma localizzata della malattia, i cui sintomi sono meno pronunciati rispetto alle crisi generalizzate, in cui l'eccitazione si verifica in diverse parti del cervello. Di conseguenza, la frequenza delle crisi in questo caso è inferiore.
Molte persone associano una crisi epilettica a un attacco convulsivo, sebbene in realtà si possa osservare un complesso di sintomi che precedono crisi insolite. Un'eccessiva scarica di neuroni nel cervello provoca l'insorgenza di condizioni patologiche a breve termine caratterizzate da disturbi della sensibilità, dell'attività motoria, dei processi mentali, dalla comparsa di sintomi vegetativi e disturbi della coscienza.
La cosa più insolita di questa patologia è che i pazienti spesso non riescono a ricordare i dettagli dell'attacco, poiché non si rendono nemmeno conto di cosa sia successo loro. Durante un semplice attacco, il paziente può rimanere cosciente, ma non controllare le proprie reazioni e azioni. Si rende conto di aver avuto un attacco, ma non riesce a descriverne i dettagli. Un attacco di questo tipo di solito non dura più di 1 minuto e non è accompagnato da gravi conseguenze per la persona.
Durante una crisi epilettica complessa, si verifica una perdita di coscienza o uno stato confusionale di breve durata. E quando la persona riprende conoscenza, non riesce a capire cosa le sia successo se improvvisamente si ritrova nella posizione sbagliata o nel luogo sbagliato in cui è stata colpita dalla crisi. La durata di una crisi di questo tipo può variare da 1 a 3 minuti, dopodiché il paziente può avere difficoltà a orientarsi nell'area per diversi minuti, confondendosi con eventi, coordinate spaziali e temporali.
Sintomi epilessia focale
Quando si parla del quadro clinico dell'epilessia focale, è importante ricordare che si tratta di un piccolo e limitato focolaio epilettogeno nel cervello e, a seconda della posizione di questo focolaio, i sintomi della malattia cambiano. Tuttavia, una caratteristica distintiva di qualsiasi tipo di epilessia è la presenza di crisi epilettiche ricorrenti che si sviluppano progressivamente, ma si esauriscono entro un breve periodo di tempo.
Come già accennato, le crisi semplici si verificano senza che il paziente perda conoscenza, mentre le crisi complesse sono caratterizzate da disturbi e confusione della coscienza. Il più delle volte, le crisi epilettiche complesse si verificano sullo sfondo di quelle semplici, e in seguito si osserva un disturbo della coscienza. Talvolta si verificano automatismi (ripetizioni multiple e monotone di parole, movimenti, azioni). Con la generalizzazione secondaria, le crisi complesse si verificano sullo sfondo di una completa perdita di coscienza. Inizialmente compaiono i sintomi di una crisi semplice e, quando l'eccitazione si diffonde ad altre parti della corteccia cerebrale, si verifica una crisi tonico-clonica (generalizzata), più intensa di una crisi focale. In caso di disturbo o perdita di coscienza, il paziente avverte una certa inibizione delle reazioni per un'altra ora e ha una scarsa capacità di giudizio.
I parossismi epilettici semplici possono manifestarsi in concomitanza con disturbi motori, sensoriali, autonomici e somatosensoriali, con la comparsa di allucinazioni visive e uditive, alterazioni dell'olfatto e del gusto e persino con disturbi mentali.
Ma queste sono tutte frasi generali. Quali sintomi possono manifestarsi in singole forme e tipologie di epilessia focale?
L'epilessia focale idiopatica è caratterizzata da rare crisi convulsive con sintomi motori e/o sensoriali monolaterali. Le crisi iniziano spesso con disturbi del linguaggio, intorpidimento della lingua e dei tessuti della bocca, spasmi della faringe, ecc. I pazienti spesso manifestano indebolimento del tono muscolare, movimenti a scatti del corpo e degli arti, difficoltà di coordinazione dei movimenti e di orientamento nello spazio e disturbi del sistema visivo.
L'epilessia focale nei bambini è nella maggior parte dei casi congenita e presenta sintomi tipici della forma idiopatica. Nei neonati, la malattia può manifestarsi con tremori delle palpebre, sguardo vitreo e congelato, congelamento, capo rovesciato all'indietro, inarcamento del corpo e spasmi. La defecazione e la minzione involontarie non sono motivo di diagnosi di malattia se osservate in bambini di età inferiore ai 2 anni.
I primi segnali di un attacco imminente in un bambino possono essere i seguenti sintomi: il sonno del bambino è disturbato, compare una maggiore irritabilità, inizia a essere capriccioso senza motivo. Nella prima infanzia, gli attacchi sono spesso accompagnati da perdita di coscienza, capricci e aumento della tendenza al pianto da parte del bambino.
I bambini più grandi possono manifestare un improvviso blocco dello sguardo, senza alcuna reazione all'ambiente circostante e agli stimoli, con lo sguardo bloccato in un punto. Nell'epilessia focale, spesso si verificano disturbi visivi, gustativi e uditivi. Dopo la crisi, il bambino continua a fare i suoi bisogni come se nulla fosse accaduto.
Le crisi epilettiche nei bambini non devono necessariamente essere accompagnate da convulsioni. Crisi senza convulsioni (note anche come assenze), di durata inferiore a 30 secondi, si osservano spesso nelle bambine di età compresa tra i 5 e gli 8 anni.
Nell'adolescenza, le crisi epilettiche sono spesso accompagnate da morsi della lingua e schiuma alla bocca. Dopo le crisi, il bambino può sentirsi assonnato.
La forma sintomatica della malattia ha un quadro clinico che corrisponde alla localizzazione dell'area colpita nel cervello, poiché diverse parti del cervello sono responsabili di diversi aspetti della nostra vita.
Se la zona di aumentata eccitabilità neuronale è localizzata nell'area temporale ( epilessia temporale ), la crisi epilettica ha una durata breve (da mezzo minuto a un minuto). La crisi è preceduta da un'aura luminosa: il paziente può lamentare un vago dolore addominale, illusioni semi-reali (pareidolia) e allucinazioni, alterazione dell'olfatto, della percezione spazio-temporale e della consapevolezza della propria posizione.
Gli attacchi possono verificarsi con perdita di coscienza o conservazione della coscienza, ma la consapevolezza di ciò che sta accadendo rimane confusa. Le manifestazioni della malattia dipenderanno dalla localizzazione del focolaio epilettogeno. Se è localizzato in zona mediale, si osserva una parziale perdita di coscienza, ovvero la persona può rimanere paralizzata per un certo periodo.
Dopo un brusco arresto dell'attività motoria e linguistica, gli adulti sperimentano prevalentemente automatismi motori. In altre parole, una persona può ripetere ripetutamente e inconsciamente alcune semplici azioni o gesti. Nei bambini, predominano gli automatismi orali (spingere le labbra, imitare la suzione, serrare le mascelle, ecc.).
Si possono osservare disturbi mentali temporanei: sensazione di irrealtà di ciò che sta accadendo, deficit di memoria, disturbi dell'autopercezione, ecc.
La localizzazione laterale della lesione nella zona temporale della persona è tormentata da allucinazioni da incubo (visive e uditive), aumento dell'ansia, vertigini non sistemiche, perdita temporanea di coscienza e perdita di equilibrio senza comparsa di convulsioni (sincope temporale).
Se la lesione viene riscontrata nell'emisfero cerebrale dominante, si possono osservare disturbi del linguaggio (afasia) per un certo periodo dopo l'attacco.
Se la malattia progredisce, a un certo stadio possono manifestarsi crisi epilettiche generalizzate secondarie, che si verificano nel 50% dei pazienti con epilessia temporale focale. In questo caso, oltre alla perdita di coscienza, si osservano crisi tonico-cloniche, con cui solitamente associamo il concetto di epilessia: intorpidimento degli arti prolungato, rovesciamento della testa all'indietro, urlo forte e violento (a volte simile a un ringhio) accompagnato da espirazione attiva, quindi spasmi degli arti e del corpo, evacuazione spontanea di urina e feci, il paziente può mordersi la lingua. Al termine della crisi, si osservano disturbi del linguaggio e neurologici.
Nelle fasi avanzate della malattia, le caratteristiche della personalità del paziente possono cambiare e il paziente può diventare più conflittuale e irritabile. Col tempo, il pensiero e la memoria si deteriorano, e compaiono lentezza e tendenza a generalizzare.
L'epilessia focale del lobo temporale è una delle forme sintomatiche più comuni della malattia e viene diagnosticata in un paziente su quattro.
Nell'epilessia frontale focale, considerata a ragione la patologia più comune, la comparsa di un'aura non è tipica. L'attacco si verifica solitamente in stato di coscienza preservata o durante il sonno, ha una breve durata, ma tende ad essere seriale (attacchi ripetuti).
Se la crisi epilettica inizia durante il giorno, si possono notare movimenti incontrollati degli occhi e della testa, la comparsa di automatismi motori complessi (la persona inizia a muovere braccia e gambe imitando il camminare, il correre, l'andare in bicicletta, ecc.) e disturbi psico-emotivi (aggressività, eccitazione nervosa, lanci, grida, ecc.).
Se il focus epilettogeno è localizzato nel giro precentrale, possono verificarsi improvvisi disturbi motori di natura tonico-clonica, localizzati su un lato del corpo, solitamente in presenza di coscienza conservata, sebbene a volte la crisi si generalizzi. Inizialmente, la persona si blocca per un attimo, poi quasi immediatamente si notano contrazioni muscolari. Le contrazioni iniziano sempre nello stesso punto e si diffondono alla metà del corpo in cui è iniziata la crisi.
La diffusione delle convulsioni può essere prevenuta bloccando l'arto in cui sono iniziate. Tuttavia, il focus iniziale dell'attacco può essere localizzato non solo sugli arti, ma anche sul viso o sul corpo.
Se le convulsioni si verificano durante il sonno, possono manifestarsi disturbi a breve termine come sonnambulismo, parasonnie (movimenti degli arti e contrazioni muscolari involontarie in una persona addormentata) ed enuresi notturna. Questa è una forma piuttosto lieve della malattia, in cui l'aumentata eccitabilità dei neuroni si osserva in un'area limitata e non si diffonde ad altre aree.
L'epilessia occipitale focale si manifesta principalmente con disturbi visivi. Questi possono essere movimenti oculari involontari, così come disturbi visivi: deterioramento della vista, cecità temporanea, comparsa di allucinazioni visive e illusioni di varia natura e complessità, restringimento del campo visivo, formazione di pendenze (aree vuote nel campo visivo), comparsa di lampi, lampi e figure luminose davanti agli occhi.
Per quanto riguarda i disturbi visivo-motori, si possono osservare tremori delle palpebre, rapidi movimenti oscillatori degli occhi su e giù o da un lato all'altro (nistagmo), brusco restringimento delle pupille (miosi), rotazione del bulbo oculare, ecc.
Il più delle volte, un attacco di questo tipo si manifesta con un mal di testa simile all'emicrania e con pallore. Nei bambini e in alcuni adulti, può essere accompagnato da attacchi di dolore addominale e vomito. La durata dell'attacco può essere piuttosto lunga (10-13 minuti).
L'epilessia focale della zona parietale è la forma sintomatica più rara della malattia, solitamente causata da tumori e processi displastici nel cervello. I pazienti lamentano una ridotta sensibilità con sintomi caratteristici: formicolio, bruciore e dolore acuto di breve durata nella zona intorpidita. Il paziente può avere la sensazione che l'arto intorpidito sia completamente assente o si trovi in una posizione scomoda; possono verificarsi vertigini e confusione.
La perdita di sensibilità si verifica più spesso a livello del viso e delle mani. Se il focolaio epilettogeno è localizzato nel giro paracentrale, si può avvertire intorpidimento anche a livello di inguine, cosce e glutei. Se è interessato il giro postcentrale, i sintomi compaiono in un'area limitata e si diffondono gradualmente ad altre aree.
Se è interessata la zona parietale posteriore, è molto probabile che si manifestino allucinazioni visive e immagini illusorie, nonché un disturbo nella valutazione visiva delle dimensioni degli oggetti, della distanza da essi, ecc.
Quando la zona parietale dell'emisfero cerebrale dominante è danneggiata, si verificano disturbi del linguaggio e del calcolo mentale. Quando la lesione è localizzata nell'emisfero non dominante, si osservano disturbi dell'orientamento spaziale.
Gli attacchi si verificano principalmente durante il giorno e non durano più di 2 minuti. Tuttavia, la loro frequenza può essere maggiore rispetto ad altre localizzazioni del focus patologico.
L'epilessia focale criptogenetica di origine incerta può verificarsi in concomitanza con alcolismo e tossicodipendenza, ma può anche essere conseguenza di avvelenamento cerebrale, patologie virali, disturbi epatici e renali. Di solito, nell'epilessia, le crisi si verificano spontaneamente, ma in questa forma di patologia possono essere provocate da luce intensa, suoni forti, sbalzi di temperatura, risvegli improvvisi, un evento che ha causato un'ondata di emozioni, ecc.
Si ritiene che la malattia sia accompagnata da un disturbo metabolico. Il contenuto di grassi nel corpo rimane invariato, ma il livello di acqua aumenta costantemente e inizia ad accumularsi nei tessuti, incluso il tessuto cerebrale, provocando l'insorgenza di un attacco.
Molto spesso, si verificano attacchi di durata variabile con perdita di coscienza e disturbi neurologici. La loro ripetizione regolare può portare a disturbi mentali.
I segnali premonitori di un attacco grave e prolungato sono considerati: comparsa di insonnia, tachicardia, mal di testa, allucinazioni visive intense con luci lampeggianti.
L'epilessia focale con generalizzazione secondaria delle crisi è caratterizzata dalle seguenti manifestazioni:
- In primo luogo, entro pochi secondi si verifica un'aura, i cui sintomi sono unici, cioè persone diverse possono manifestare sintomi diversi che indicano l'inizio di una crisi convulsiva,
- Poi la persona perde conoscenza e l'equilibrio, il tono muscolare diminuisce e cade a terra, emettendo un grido specifico causato dalla difficoltà di passaggio dell'aria attraverso la glottide improvvisamente ristretta, con una brusca contrazione dei muscoli del torace. A volte il tono muscolare non cambia e la caduta non si verifica.
- Ora arriva la fase delle convulsioni toniche, quando il corpo della persona si blocca per 15-20 secondi in una posizione innaturale, con gli arti distesi e la testa rovesciata all'indietro o girata di lato (si gira sul lato opposto alla lesione). Il respiro si ferma per un po', le vene del collo si gonfiano, il viso diventa pallido, assumendo gradualmente una tinta bluastra, e le mascelle sono serrate.
- Dopo la fase tonica, inizia la fase clonica, che dura circa 2-3 minuti. Durante questa fase si osservano contrazioni muscolari e degli arti, flessioni ed estensioni ritmiche di braccia e gambe, movimenti oscillatori della testa, delle mascelle e delle labbra. Questi stessi parossismi sono caratteristici di un attacco semplice o complesso.
Gradualmente, la forza e la frequenza delle convulsioni diminuiscono e i muscoli si rilassano completamente. Nel periodo post-epilettico, si può verificare una mancanza di risposta agli stimoli, dilatazione delle pupille, mancanza di reazione oculare alla luce, reazioni tendinee e protettive.
Ora alcune informazioni per gli amanti dell'alcol. I casi di epilessia focale insorgono in concomitanza con l'abuso di alcol. Di solito le crisi sono causate da traumi cranici, che spesso si verificano in stato di intossicazione alcolica, sindrome da astinenza e improvvisa astinenza da alcol.
I sintomi dell'epilessia alcolica includono: svenimento e perdita di coscienza, crampi, dolore bruciante, sensazione di contrazione o torsione dei muscoli degli arti, allucinazioni e vomito. In alcuni casi, si osservano bruciore muscolare, allucinazioni e stati deliranti anche il giorno successivo. Dopo gli attacchi, possono verificarsi disturbi del sonno, irritabilità e aggressività.
Un'ulteriore esposizione del cervello alle tossine dell'alcol provoca un aumento della frequenza delle crisi convulsive e un degrado della personalità.
Forme
L'epilessia focale è un termine generico per malattie con una zona chiaramente definita di eccessiva eccitazione neuronale, caratterizzata da crisi epilettiche ricorrenti. Trattandosi di una malattia della sfera neurologica, gli specialisti in questo campo distinguono tre forme di epilessia focale: idiopatica, sintomatica e criptogenetica.
L'epilessia focale idiopatica, di cui abbiamo già parlato, è un tipo di malattia le cui cause non sono state ancora completamente studiate. Gli scienziati, tuttavia, presumono che tutto dipenda da disturbi nella maturazione cerebrale nel periodo prenatale, di natura genetica. Allo stesso tempo, i dispositivi per la diagnostica strumentale del cervello (risonanza magnetica ed elettroencefalogramma) non mostrano alcun cambiamento.
La forma idiopatica della malattia è anche chiamata epilessia focale benigna. È questa la forma a cui si fa riferimento quando il medico formula una diagnosi:
- epilessia infantile benigna (rolandica) o epilessia con picchi centro-temporali,
- epilessia occipitale benigna con manifestazioni precoci (sindrome di Panayotopoulos, si manifesta prima dei 5 anni di età),
- epilessia occipitale benigna, che si manifesta in età più avanzata (l'epilessia di tipo Gastaut viene diagnosticata nei bambini di età superiore ai 7 anni),
- epilessia primaria della lettura (la tipologia più rara di patologia con localizzazione del focus epilettogeno nella zona parieto-temporale dell'emisfero cerebrale, in gran parte responsabile del linguaggio, è più frequente nella popolazione maschile con scrittura alfabetica),
- epilessia frontale autosomica dominante con parossismi notturni,
- epilessia familiare del lobo temporale
- crisi epilettiche benigne non familiari e familiari nell'infanzia,
- epilessia familiare del lobo temporale, ecc.
L'epilessia focale sintomatica, al contrario, ha cause specifiche, costituite da tutti i tipi di lesioni organiche del cervello e rilevate durante gli esami strumentali sotto forma di zone interconnesse:
- zona di danno anatomico (focus diretto del danno cerebrale derivante da trauma cranico, disturbi circolatori, processi infiammatori, ecc.),
- zona di formazione degli impulsi patologici (area di localizzazione dei neuroni ad elevata eccitabilità),
- zona sintomatica (area di distribuzione dell'eccitazione, che determina il quadro clinico di una crisi epilettica),
- zona irritante (una parte del cervello in cui l'attività elettrica aumentata viene rilevata dall'EEG al di fuori delle crisi convulsive),
- zona di deficit funzionale (il comportamento dei neuroni in quest'area provoca disturbi neurologici e neuropsichiatrici).
La forma sintomatica della malattia comprende:
- Epilessia parziale permanente (sinonimi: corticale, continua, epilessia di Kovzhevnikov), caratterizzata da contrazioni costanti dei muscoli della parte superiore del corpo (principalmente del viso e delle braccia).
- Sindromi epilettiche provocate da determinati fattori, ad esempio attacchi di epilessia parziale (focale) che si verificano al risveglio brusco o sotto l'influenza di forti fattori psicoemotivi.
- Epilessia temporale focale, in cui è interessata la zona temporale del cervello, responsabile del pensiero, della logica, dell'udito e del comportamento. A seconda della localizzazione del focus epipatologico e dei sintomi che si manifestano, la malattia può manifestarsi nelle seguenti forme:
- amigdala,
- ippocampo,
- laterale (temporale posteriore),
- insulare.
Se sono colpiti entrambi i lobi temporali, si può parlare di epilessia temporale bilaterale (bitemporale).
- Epilessia frontale focale, caratterizzata da danni ai lobi frontali del cervello con disturbi del linguaggio e gravi disturbi comportamentali (epilessia jacksoniana, epilessia del sonno).
- Epilessia parietale focale, caratterizzata da una ridotta sensibilità in una metà del corpo.
- Epilessia occipitale focale, che si manifesta a diverse età ed è caratterizzata da deficit visivo. Possono essere presenti anche problemi di coordinazione dei movimenti e aumento dell'affaticamento. Talvolta il processo si diffonde ai lobi frontali, rendendo difficile la diagnosi.
Una forma particolare di questa malattia è l'epilessia multifocale, in cui focolai epilettogeni speculari si formano in successione negli emisferi cerebrali opposti. Il primo focolaio compare solitamente nell'infanzia e compromette l'eccitabilità elettrica dei neuroni nell'area simmetrica dell'altro emisfero cerebrale. La comparsa del secondo focolaio porta a disturbi dello sviluppo psicomotorio, del funzionamento e della struttura di organi e apparati interni.
A volte, con sintomi evidenti di epilessia negli adulti, i medici non sono in grado di stabilire la causa della malattia. La diagnosi non rivela danni organici al cervello, ma i sintomi indicano il contrario. In questo caso, la diagnosi è "epilessia focale criptogenetica", ovvero un'epilessia che si manifesta in forma latente.
L'epilessia focale criptogenetica e sintomatica può verificarsi in caso di generalizzazione secondaria, quando entrambi gli emisferi cerebrali sono coinvolti nel processo. In questo caso, insieme alle crisi focali (parziali), si verificano crisi generalizzate complesse, caratterizzate da completa perdita di coscienza e dalla presenza di manifestazioni vegetative. In questo caso, la presenza di crisi non è necessaria.
Alcune sindromi possono manifestarsi con due tipi di crisi (focali e generalizzate):
- convulsioni neonatali nei neonati,
- epilessia mioclonica grave che si sviluppa nella prima infanzia,
- epilessia del sonno, che si verifica durante la fase del sonno ad onde lente ed è caratterizzata da complessi prolungati di picchi e onde,
- Sindrome di Landau-Kleffner o afasia epilettica secondaria, che si sviluppa tra i 3 e i 7 anni ed è caratterizzata da sintomi di afasia (disturbo della parola recettiva) e disturbi dell'espressività del linguaggio (iposviluppo del linguaggio); l'EEG rivela parossismi epilettici e il paziente manifesta anche crisi epilettiche semplici e complesse (in 7 pazienti su 10).
Complicazioni e conseguenze
Nonostante l'epilessia focale sia considerata una forma più lieve della malattia rispetto a quella generalizzata, i suoi sintomi non solo sono molto sgradevoli alla vista, ma rappresentano anche un certo rischio per il paziente. Naturalmente, le crisi non si verificano con la stessa frequenza e sono meno pronunciate rispetto a quelle generalizzate, ma anche queste crisi poco frequenti comportano un elevato rischio di lesioni, con un'improvvisa perdita di tono e cadute a terra, soprattutto se non c'è nessuno nelle vicinanze che possa aiutarlo in tale situazione.
Un altro grave pericolo è l'elevata probabilità di asfissia dovuta al vomito che penetra nelle vie respiratorie o che blocca il flusso d'aria con la lingua del paziente che vi cade dentro. Questo può accadere se non c'è nessuno nelle vicinanze che possa girare il corpo del paziente su un fianco durante l'attacco. L'asfissia a sua volta può portare alla morte del paziente, indipendentemente dalla causa e dal tipo di epilessia.
Il vomito nelle vie respiratorie durante un attacco può provocare lo sviluppo di un processo infiammatorio acuto nel tessuto polmonare ( polmonite da aspirazione ). Se ciò si verifica regolarmente, la malattia può avere un decorso complicato, con un tasso di mortalità di circa il 20-22%.
Nell'epilessia focale frontale, gli attacchi parossistici possono verificarsi in serie nell'arco di mezz'ora, con un breve intervallo tra gli attacchi. Questa condizione è definita stato epilettico. La comparsa di crisi seriali può anche essere una complicanza di altri tipi di epilessia.
Il corpo umano semplicemente non ha il tempo di riprendersi durante gli intervalli. Un ritardo respiratorio può portare a ipossia cerebrale e complicazioni correlate (con una durata totale degli attacchi superiore a mezz'ora, oligofrenia, ritardo mentale nei bambini, morte del paziente con una probabilità del 5-50%, possono svilupparsi disturbi comportamentali). Lo stato epilettico convulsivo è particolarmente pericoloso.
Se la malattia non viene curata, molti pazienti sviluppano instabilità mentale. Sono inclini a scoppi di irritabilità e aggressività e iniziano a entrare in conflitto all'interno di un gruppo. Ciò influisce negativamente sulle relazioni interpersonali, creando ostacoli nel lavoro e nella vita quotidiana. In alcuni casi, una malattia in fase avanzata porta non solo a instabilità emotiva, ma anche a gravi disturbi mentali.
L'epilessia focale è particolarmente pericolosa nei bambini, poiché gli attacchi regolari possono portare a ritardi nello sviluppo mentale, disturbi del linguaggio e del comportamento, che comportano alcune difficoltà durante l'apprendimento e la comunicazione con i coetanei, gli insegnanti, i genitori e un calo del rendimento scolastico.
Diagnostica epilessia focale
I medici diagnosticano l'epilessia focale sulla base di crisi epilettiche ricorrenti. Singole crisi parossistiche non sono considerate motivo di sospetto di una malattia grave. Tuttavia, anche queste crisi sono motivo sufficiente per contattare un medico, il cui compito è identificare la malattia in una fase precoce del suo sviluppo e prevenire la progressione dei sintomi.
Anche un singolo parossismo focale può essere sintomo di una grave malattia cerebrale, come processi tumorali nel cervello, malformazioni vascolari, displasia della zona corticale, ecc. E quanto prima viene individuata la malattia, tanto maggiori sono le possibilità di sconfiggerla.
Questo problema dovrebbe essere affrontato da un neurologo che condurrà un esame fisico del paziente, ascolterà attentamente i suoi disturbi, prestando attenzione alla natura dei sintomi, alla frequenza della loro ricorrenza, alla durata dell'attacco o degli attacchi e ai sintomi che precedono la crisi. La sequenza dello sviluppo di una crisi epilettica è molto importante.
È importante capire che il paziente stesso spesso ricorda poco dei sintomi dell'attacco (soprattutto se generalizzato), quindi potrebbe essere necessario l'aiuto di parenti o testimoni oculari dell'attacco, che possano fornire dettagli.
È fondamentale studiare l'anamnesi del paziente e la sua storia familiare per identificare eventuali episodi di epilessia in famiglia. Il medico chiederà sicuramente al paziente (o ai suoi familiari, se si tratta di un bambino piccolo) a quale età si sono manifestate le crisi o i sintomi corrispondenti alle assenze, nonché gli eventi precedenti l'attacco (questo aiuterà a capire cosa ha provocato l'eccitazione dei neuroni cerebrali).
Gli esami di laboratorio in caso di epilessia focale non sono un criterio diagnostico importante. Gli esami generali delle urine e del sangue, che il medico può prescrivere in questo caso, sono piuttosto necessari per identificare patologie concomitanti e determinare la funzionalità dei vari organi, il che è importante per la prescrizione di farmaci e fisioterapia.
Ma senza la diagnostica strumentale, una diagnosi accurata è impossibile, perché in base a quanto sopra, il medico può solo ipotizzare in quale area del cervello si trovi il focolaio epilettogeno. Gli esami più informativi dal punto di vista diagnostico dell'epilessia sono:
- EEG (elettroencefalogramma). Questo semplice esame a volte permette di rilevare un aumento dell'attività elettrica negli epi-focolai anche tra un attacco e l'altro, quando il paziente si reca dal medico (nella trascrizione, l'attività elettrica è evidenziata da picchi o onde acuti di ampiezza maggiore rispetto al resto).
Se l'EEG non evidenzia nulla di sospetto durante il periodo interictale, vengono eseguiti studi provocativi e di altro tipo:
- EEG con iperventilazione (il paziente deve respirare rapidamente e profondamente per 3 minuti, dopodiché si osserva un aumento dell'attività elettrica dei neuroni,
- EEG con fotostimolazione (mediante lampi di luce),
- Privazione del sonno (stimolazione dell'attività neuronale negando il sonno per 1-2 giorni),
- EEG al momento dell'attacco,
- Corticografia subdurale (metodo che permette di determinare l'esatta localizzazione del focus epilettogeno)
- Risonanza magnetica cerebrale. L'esame permette di identificare le cause dell'epilessia sintomatica. Lo spessore delle sezioni in questo caso è minimo (1-2 mm). Se non vengono rilevate alterazioni strutturali e organiche, il medico formula una diagnosi di epilessia criptogenetica o idiopatica sulla base dell'anamnesi e dei sintomi del paziente.
- Tomografia a emissione di positroni (PET) cerebrale. È utilizzata meno frequentemente, ma aiuta a identificare disturbi metabolici nei tessuti dell'epicentro.
- Radiografia del cranio. Viene eseguita in caso di lesioni o impossibilità di eseguire altri esami.
Inoltre, potrebbero essere prescritti esami del sangue biochimici, esami del sangue per la ricerca di zuccheri e infezioni, biopsia tissutale e successivo esame istoscopico (se c'è il sospetto di un processo oncologico).
Diagnosi differenziale
La diagnosi differenziale aiuta a determinare la forma della malattia (focale o generalizzata), a fare una diagnosi accurata tenendo conto della localizzazione della lesione, a distinguere tra crisi epilettiche isolate provocate da stati emotivi e l'epilessia vera e propria, come malattia cronica con crisi ricorrenti.
Chi contattare?
Trattamento epilessia focale
Il trattamento per il paziente può essere prescritto da un neurologo o un epilettologo, se disponibile presso la struttura medica. La base della terapia per l'epilessia focale è l'assunzione di farmaci, mentre la fisioterapia per questa patologia non viene prescritta affatto, per non provocare un attacco, o viene eseguita con particolare cautela (di solito si tratta di esercizi di terapia fisica specifici che aiutano a bilanciare i processi di eccitazione e inibizione nel cervello). È necessario accettare immediatamente che l'assunzione di farmaci non sarà temporanea, ma costante per tutta la vita del paziente.
I principali farmaci antiepilettici sono considerati anticonvulsivanti: "Carmazepina", "Clobazam", "Lacosamide", " Lamotrigina ", "Fenobarbital", preparati a base di acido valproico, ecc. I farmaci vengono selezionati individualmente e, in caso di inefficacia, sostituiti con altri. L'obiettivo di tale trattamento è una significativa riduzione del numero di attacchi e il sollievo dei sintomi.
Se l'epilessia focale è causata da altre malattie, allora oltre a fermare le crisi epilettiche è necessario curare la malattia di base, altrimenti il risultato sarà insufficiente.
Tra le forme sintomatiche di epilessia, le forme occipitale e parietale rispondono bene al trattamento farmacologico. Tuttavia, con la localizzazione temporale del focus epilettico, dopo un paio d'anni può svilupparsi una resistenza all'azione dei farmaci antiepilettici. In questo caso, si raccomanda il trattamento chirurgico.
Le indicazioni per il trattamento chirurgico possono includere il peggioramento delle condizioni del paziente, un aumento del numero e della durata degli attacchi, una diminuzione delle capacità intellettive, ecc. I neurochirurghi eseguono interventi chirurgici al cervello rimuovendo il focus epilettogeno stesso o le neoplasie (tumori, cisti, ecc.) che provocano un'eccitabilità patologica dei neuroni (resezione focale o estesa con rimozione dei tessuti adiacenti dove si estende l'epiattività). Tali interventi sono possibili solo se la localizzazione del focus epilettogeno è chiaramente definita a seguito di indagini diagnostiche (corticografia).
L'ambiente gioca un ruolo fondamentale nel successo del trattamento dell'epilessia. Il paziente non dovrebbe mai sentirsi inferiore, condannato o compatito dagli altri. Gli attacchi si verificano periodicamente e raramente compromettono la capacità di comunicare e apprendere. Il bambino e l'adulto dovrebbero condurre una vita piena. Non è loro proibita l'attività fisica (potrebbero esserci solo alcune restrizioni che prevengono gli attacchi).
L'unica cosa raccomandata è di proteggere il paziente da forti shock emotivi e da sforzi fisici intensi.
Farmaci per l'epilessia focale
Poiché il trattamento degli attacchi epilettici focali è impossibile senza l'uso di anticonvulsivanti, ne parleremo ora.
La "Karmazepina" è un farmaco anticonvulsivante molto diffuso, utilizzato per trattare l'epilessia, la nevralgia idiopatica, gli stati maniacali acuti, i disturbi affettivi, l'astinenza da alcol, le neuropatie diabetiche, ecc. Il farmaco prende il nome dal suo principio attivo, un derivato della dibenzazepina, che possiede effetti normotonici, antimaniacali e antidiuretici. Nel trattamento dell'epilessia, l'effetto anticonvulsivante del farmaco, disponibile sotto forma di compresse e sciroppo, è apprezzato. Può essere utilizzato anche per il trattamento dei bambini.
In caso di monoterapia con il farmaco per bambini di età inferiore ai 4 anni, la dose viene calcolata in base alla formula 20-60 mg per chilogrammo di peso al giorno, a seconda della gravità dei sintomi. Ogni due giorni, la dose deve essere aumentata di 20-60 mg. La dose giornaliera iniziale per i bambini di età superiore ai 4 anni sarà di 100 mg. Successivamente, dovrà essere aumentata di 100 ml ogni settimana.
Ai bambini di 4-5 anni si prescrive una dose di 200-400 mg al giorno (se necessario l'assunzione di compresse), mentre ai bambini di 5-10 anni si consiglia una dose di 400-600 mg al giorno. Agli adolescenti si prescrive una dose da 600 mg a 1 g di farmaco. La dose giornaliera deve essere suddivisa in 2-3 somministrazioni.
Agli adulti viene prescritto un dosaggio di 100-200 mg una o due volte al giorno. La dose viene gradualmente aumentata fino a 1,2 g al giorno (massimo 2 g). Il dosaggio ottimale è determinato dal medico curante.
Il farmaco non è prescritto in caso di ipersensibilità ai suoi componenti, disturbi dell'emopoiesi ossea e porfiria acuta riscontrata durante l'anamnesi. È pericoloso prescrivere il farmaco in caso di blocco atrioventricolare cardiaco e contemporanea assunzione di inibitori delle monoaminoossidasi (MAO).
Si raccomanda cautela nel prescrivere il farmaco a pazienti con insufficienza cardiaca, iponatriemia, disfunzione epatica e renale, processi displastici nella prostata e aumento della pressione intraoculare. Sono inclusi anche gli anziani e coloro che soffrono di alcolismo.
L'assunzione del farmaco può causare vertigini, sonnolenza, atassia, astenia, mal di testa, disturbi dell'accomodazione e reazioni allergiche. Meno comuni sono allucinazioni, ansia e perdita di appetito.
Il "fenobarbitale" è un farmaco con effetto ipnotico, utilizzato anche nella terapia anticonvulsivante dell'epilessia per bloccare le crisi generalizzate e focali nei pazienti di diverse età.
Il dosaggio del farmaco viene determinato individualmente mediante il monitoraggio degli esami del sangue. Viene prescritto il dosaggio minimo efficace.
Ai bambini viene prescritto il farmaco a una dose di 3-4 mg di principio attivo per chilogrammo di peso corporeo, tenendo conto dell'aumentato tasso metabolico nei bambini e negli adolescenti. Per gli adulti, il dosaggio viene aggiustato: 1-3 mg per kg di peso corporeo, ma non più di 500 mg al giorno. Il farmaco viene assunto da 1 a 3 volte al giorno.
Il dosaggio può essere inferiore nel trattamento di pazienti anziani o con funzionalità renale compromessa.
Il farmaco non è prescritto in caso di ipersensibilità ai suoi componenti, porfiria, depressione respiratoria, gravi patologie epatiche e renali, avvelenamento acuto, inclusa l'intossicazione da alcol, durante la gravidanza e l'allattamento. Prescritto a pazienti di età superiore ai 6 anni.
L'assunzione del medicinale può essere accompagnata da vertigini, difficoltà di coordinazione dei movimenti, mal di testa, tremori alle mani, nausea, problemi intestinali e alla vista, diminuzione della pressione sanguigna, reazioni allergiche e di altro tipo.
"Convulex" è un farmaco a base di acido valproico, classificato come antiepilettico, poiché ha un effetto anticonvulsivante in vari tipi e forme di epilessia, nonché nelle convulsioni febbrili nei bambini non associate alla malattia. È disponibile sotto forma di sciroppo, compresse, gocce per somministrazione orale e soluzione iniettabile.
Il dosaggio del farmaco viene determinato in base all'età e al peso corporeo del paziente (da 150 a 2500 mg al giorno) con aggiustamento della dose nei pazienti anziani e in quelli con patologie renali.
Il farmaco non deve essere prescritto in caso di ipersensibilità ai suoi componenti, epatite, disfunzione epatica e pancreatica, porfiria, diatesi emorragica, trombocitopenia evidente, disturbi del metabolismo dell'urea e durante l'allattamento. Non usare contemporaneamente a meflochina, lamotrigina e preparati a base di iperico.
Si raccomanda cautela in caso di trattamento con più farmaci, in gravidanza, in caso di danno cerebrale organico e fino a 3 anni di età. Si consiglia di astenersi dalla gravidanza, poiché sussiste il rischio di partorire bambini con patologie del sistema nervoso centrale.
Come i farmaci precedenti, "Convulex" è ben tollerato dai pazienti. Tuttavia, sono possibili anche i seguenti effetti collaterali: nausea, dolore addominale, disturbi dell'appetito e delle feci, vertigini, tremori alle mani, atassia, disturbi della vista, alterazioni della composizione del sangue, variazioni del peso corporeo, reazioni allergiche. Di solito, tali sintomi si osservano se il livello del principio attivo nel plasma sanguigno supera i 100 mg per litro o se la terapia viene somministrata contemporaneamente a più farmaci.
Il "Klobazam" è un tranquillante ad azione sedativa e anticonvulsiva, prescritto come parte di una terapia complessa per l'epilessia. È utilizzato per il trattamento di pazienti di età superiore ai 3 anni.
Agli adulti viene prescritto il farmaco in compresse in un dosaggio giornaliero da 20 a 60 mg. Il farmaco può essere assunto una volta (la sera) o due volte al giorno. I pazienti anziani richiedono un aggiustamento della dose (non più di 20 mg al giorno). La dose pediatrica è 2 volte inferiore a quella degli adulti e viene determinata dal medico in base alle condizioni del paziente e ai farmaci assunti.
Il farmaco non è prescritto in caso di ipersensibilità al farmaco, disturbi respiratori (depressione del centro respiratorio), gravi patologie epatiche, avvelenamento acuto, nel 1° trimestre di gravidanza, tossicodipendenza (rilevata tramite anamnesi). Non prescrivere a bambini di età inferiore a 6 mesi.
Si raccomanda cautela nei casi di miastenia, atassia, asma bronchiale, patologie epatiche e renali.
Durante l'assunzione del farmaco, i pazienti possono avvertire stanchezza, sonnolenza, vertigini, tremori alle dita, nausea e stitichezza. A volte si verificano reazioni allergiche. Esiste la possibilità di broncospasmo. L'assunzione prolungata di dosi elevate del farmaco può causare gravi disfunzioni reversibili a carico di vari organi.
Oltre agli anticonvulsivanti, è possibile assumere vitamine, fitonutrienti e antiossidanti: farmaci che migliorano la funzione cerebrale e contribuiscono ad aumentare l'efficacia di trattamenti specifici. Anche gli acidi grassi Omega-3 riducono il numero di attacchi. Tuttavia, un epilettico può assumere qualsiasi farmaco solo dopo aver consultato un medico.
Rimedi popolari
Va detto che la medicina popolare è efficace anche nel trattamento dell'epilessia focale, considerata una forma più lieve della malattia. Il trattamento popolare non solo non interferisce con la terapia farmacologica, ma ne potenzia l'efficacia e riduce il numero di crisi epilettiche. In questo caso, è possibile combinare ricette tratte da diversi doni della natura e trattamenti erboristici.
Ad esempio, i semi di albicocca possono essere utilizzati per trattare l'epilessia nei bambini. È necessario scegliere varietà non amare, sbucciarle e somministrarle al bambino in una quantità corrispondente al numero di anni di vita. Si consiglia di utilizzare i semi al mattino prima dei pasti. Proseguire il trattamento per un mese, dopodiché è necessario fare una pausa della stessa durata, osservando se gli attacchi si ripresentano. Se necessario, ripetere il ciclo di trattamento.
Se un paziente soffre di attacchi notturni, si può acquistare della mirra in chiesa e disinfestare la stanza con essa prima di andare a letto per almeno un mese e mezzo. Questo aiuta il paziente a calmarsi e rilassarsi.
Si può anche assumere un infuso di radice di valeriana tre volte al giorno, precedentemente triturata. Versare 1 cucchiaio di materiale vegetale in 200-250 ml di acqua fredda e lasciare in infusione per 8 ore. Si consiglia agli adulti di assumere 1 cucchiaio di infuso, ai bambini 1 cucchiaino.
I bagni alle erbe sono consigliati per gli epilettici. Per colmarli, si può preparare un infuso di fieno di bosco o una composizione di gemme di pino, rami di pioppo tremulo e salice, radici di calamo aromatico (versare acqua bollente sulle materie prime tritate e lasciare in infusione). Il bagno non deve durare più di 20 minuti. La temperatura dell'acqua non deve superare i 40 gradi.
Per qualsiasi tipo di epilessia, è utile aggiungere all'imbottitura del cuscino erbe essiccate come menta, timo, luppolo (coni), trifoglio dolce, levistico e calendula (fiori). Il paziente dovrebbe dormire su un cuscino di questo tipo ogni notte.
In caso di epilessia alcolica, è utile assumere polvere di angelica (0,5 g) acquistabile in farmacia tre volte al giorno e bere un caffè a base di chicchi decorticati di segale, orzo, avena, ghiande con l'aggiunta di radici di tarassaco e cicoria. Tutti gli ingredienti vengono versati in acqua bollente e lasciati in infusione.
Per trattare l'epilessia focale sintomatica, oltre al trattamento principale, si può provare a bloccare gli attacchi usando la seguente ricetta: prendere 3 cucchiai di buon tè nero, fiori di camomilla essiccati e assenzio essiccato, mettere in infusione 1 litro di acqua bollente e lasciare in infusione per almeno 4 ore. L'infuso preparato va bevuto durante il giorno dopo averlo filtrato. Sono necessari tre cicli mensili a distanza di 1 mese l'uno dall'altro.
L'olio di pietra, che contiene un'enorme quantità di sostanze benefiche per l'organismo umano, aiuta anche nel trattamento della malattia. Si consiglia di diluire 3 g di olio di pietra in 2 litri d'acqua e assumere questo medicinale per un mese, tre volte al giorno prima dei pasti. Una singola dose equivale a un bicchiere. Il trattamento deve essere ripetuto regolarmente una volta all'anno.
Anche una tintura alcolica di petali di peonia è adatta per il trattamento dell'epilessia. Per 0,5 litri di buona vodka, assumere tre cucchiai di sostanza vegetale. Il medicinale viene lasciato in infusione per 3-4 settimane. Si consiglia di assumerlo tre volte al giorno, 1 cucchiaino alla volta.
Quando si utilizzano vari rimedi popolari, non bisogna dimenticare la terapia farmacologica. Esistono resoconti online di come molte persone siano state aiutate a rifiutare la terapia farmacologica grazie all'uso della maschera per l'ossigeno Doman. Anche questa opzione terapeutica può essere presa in considerazione, ma se non porta al miglioramento desiderato, è meglio tornare alla terapia tradizionale, supportata da ricette popolari.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Omeopatia
Probabilmente, i seguaci della medicina popolare avranno vita più facile dei fan dell'omeopatia. Il fatto è che nel nostro Paese pochi omeopati si occupano di curare pazienti con diagnosi di epilessia generalizzata o focale. E non esistono molti farmaci efficaci in questa patologia.
Per migliorare le condizioni e il funzionamento del cervello, è possibile assumere il farmaco omeopatico Cerebrum compositum. Tuttavia, questo trattamento da solo non aiuterà a liberarsi dagli attacchi della malattia.
Le crisi epilettiche notturne e durante le mestruazioni, nonché le crisi aggravate dal calore, fanno parte della patogenesi del rimedio omeopatico Bufa rana, ricavato dal veleno di rospo.
La Nux vomica può essere utilizzata per trattare le crisi epilettiche notturne. Anche il Cuprum ha un effetto benefico sul sistema nervoso, quindi viene utilizzato anche per trattare l'epilessia accompagnata da crisi precedute da urla.
Quando si utilizzano medicinali omeopatici (e dovrebbero essere prescritti da un medico omeopata) per trattare l'epilessia, è necessario comprenderne il principio d'azione. L'assunzione di medicinali inizialmente peggiora le condizioni dei pazienti. MA si tratta di una situazione temporanea, seguita da una diminuzione del numero di attacchi e della loro intensità.
Prevenzione
Per quanto riguarda la prevenzione delle malattie, tutto dipende dalla forma della malattia. Il trattamento tempestivo della malattia di base che causa gli attacchi, una corretta alimentazione e uno stile di vita sano e attivo aiuteranno a prevenire la forma sintomatica della malattia.
Per prevenire la forma idiopatica della malattia in un bambino, la futura mamma dovrebbe smettere di fumare, bere alcolici e assumere droghe durante la gravidanza e prima del concepimento. Ciò non garantisce al 100% che il bambino non sviluppi tale deviazione, ma ne ridurrà la probabilità. Si raccomanda inoltre di fornire al neonato un'alimentazione adeguata e di farlo riposare, di proteggergli la testa da surriscaldamento e lesioni, di contattare tempestivamente un pediatra in caso di sintomi insoliti e di non farsi prendere dal panico in caso di convulsioni, che non sempre indicano la presenza della malattia.
Previsione
La prognosi di una malattia come l'epilessia focale dipende interamente dalla localizzazione dell'area interessata e dall'eziologia della malattia. Le forme idiopatiche della malattia sono facilmente curabili con i farmaci e non causano difficoltà di trattamento. In questo caso non si osservano disturbi intellettivi e comportamentali. Nell'adolescenza, gli attacchi possono semplicemente scomparire.
Con un trattamento adeguato, gli attacchi si azzerano gradualmente in metà dei pazienti, e un altro 35% nota che il numero di parossismi è notevolmente diminuito. Gravi disturbi mentali si osservano solo nel 10% dei pazienti, mentre il 70% non presenta disabilità intellettive. Il trattamento chirurgico garantisce una remissione quasi completa degli attacchi nel prossimo futuro o in un futuro più lontano.
Nell'epilessia sintomatica, la prognosi dipende dalla patologia che causa le crisi. L'epilessia frontale, che ha un decorso più lieve, è la più facile da trattare. La prognosi per il trattamento dell'epilessia alcolica dipende fortemente dalla capacità del paziente di smettere di bere alcolici.
In generale, il trattamento di qualsiasi forma di epilessia richiede l'astinenza da bevande che stimolano il sistema nervoso (alcol e bevande contenenti caffeina), il consumo di grandi quantità di acqua pulita e di alimenti ricchi di proteine: noci, pollo, pesce, prodotti vitaminici e piatti ad alto contenuto di acidi grassi polinsaturi. È inoltre sconsigliato per gli epilettici lavorare di notte.
Una diagnosi accertata di epilessia focale o generalizzata dà diritto al paziente all'invalidità. Qualsiasi epilettico con crisi di intensità moderata può richiedere l'invalidità di Gruppo 3, che non limita la sua capacità lavorativa. Se una persona manifesta crisi semplici e complesse con perdita di coscienza (in caso di patologia con generalizzazione secondaria) e riduzione delle capacità mentali, può anche essere considerata di Gruppo 2, poiché le opportunità di lavoro in questo caso sono limitate.
L'epilessia focale è una malattia più lieve rispetto alla forma generalizzata, ma ciononostante le crisi epilettiche possono ridurre in qualche modo la qualità della vita del paziente. La necessità di assumere farmaci, le crisi che comportano un rischio di lesioni, le possibili complicazioni e gli sguardi sospettosi (e talvolta le domande stupide e indelicate) delle persone che hanno assistito alla crisi possono influenzare l'atteggiamento del paziente verso se stesso e la vita in generale. Pertanto, molto dipende dai parenti e dagli amici dell'epilettico, che possono aumentare l'autostima della persona e motivarla a combattere la malattia. Una persona non dovrebbe percepire la malattia come una condanna a morte. È piuttosto una caratteristica di una persona e una prova della sua volontà e del suo desiderio di vivere una vita sana e appagante.

