Esperto medico dell'articolo
Nuove pubblicazioni
Auscultazione dei polmoni
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Il metodo di esame auscultatorio, come la percussione, consente anche di valutare i fenomeni sonori che si verificano in uno o nell'altro organo e di indicarne le proprietà fisiche. Tuttavia, a differenza della percussione, l'auscultazione (ascolto) consente di registrare i suoni che si generano come risultato del funzionamento naturale di un organo. Questi suoni vengono captati applicando direttamente l'orecchio alla zona del corpo della persona in esame (auscultazione diretta), oppure con l'ausilio di speciali sistemi di captazione e conduzione: uno stetoscopio e un fonendoscopio (auscultazione indiretta).
La priorità nella scoperta dell'auscultazione come uno dei principali metodi di ricerca oggettiva, come già accennato, spetta al famoso clinico francese R. Laennec, che, a quanto pare, fu il primo a utilizzare l'auscultazione indiretta, ascoltando il torace di un giovane paziente non direttamente con l'orecchio, ma con l'aiuto di un foglio di carta piegato a forma di tubo, che fu poi trasformato in uno speciale dispositivo: un tubo cilindrico con due espansioni a forma di imbuto alle estremità (stetoscopio). R. Laennec riuscì così a scoprire una serie di segni auscultatori che divennero sintomi classici delle principali malattie, principalmente polmonari, in particolare la tubercolosi polmonare. Attualmente, la maggior parte dei medici utilizza l'auscultazione indiretta, sebbene anche l'auscultazione diretta venga utilizzata, ad esempio, in pediatria.
L'auscultazione è particolarmente preziosa nell'esame degli apparati respiratorio e cardiovascolare, poiché la struttura di questi organi crea le condizioni per la comparsa di fenomeni sonori: il movimento dell'aria e del sangue è turbolento, ma se lungo il corso di questo movimento si verifica un restringimento (stenosi) dei bronchi e dei vasi sanguigni, allora i vortici del flusso d'aria e del sangue diventano più pronunciati, soprattutto nelle aree post-stenotiche, il che intensifica i suoni che si generano, il cui volume è direttamente proporzionale alla velocità del flusso e al grado di restringimento del lume, allo stato dell'ambiente (tessuto interstiziale, sigilli, cavità, presenza di liquido o gas, ecc.).
In questo caso è molto importante l'omogeneità o l'eterogeneità dell'ambiente che conduce i suoni: più eterogeneo è il tessuto circostante, minori sono le sue proprietà risonanti, peggio i fenomeni sonori raggiungono la superficie del corpo.
Le suddette regolarità fisiche generali si manifestano in modo particolarmente evidente nei polmoni, dove si creano condizioni molto specifiche per il verificarsi di fenomeni sonori quando l'aria attraversa la glottide, la trachea, i bronchi grandi, medi e subsegmentali, nonché quando entra negli alveoli. L'auscultazione rivela questi fenomeni principalmente durante l'inspirazione, ma anche le caratteristiche dell'espirazione sono importanti, pertanto il medico valuta necessariamente l'inspirazione e l'espirazione. I fenomeni sonori risultanti sono chiamati rumori respiratori. Si dividono in rumori respiratori, che costituiscono i concetti di "tipo respiratorio" e "rumori aggiuntivi".
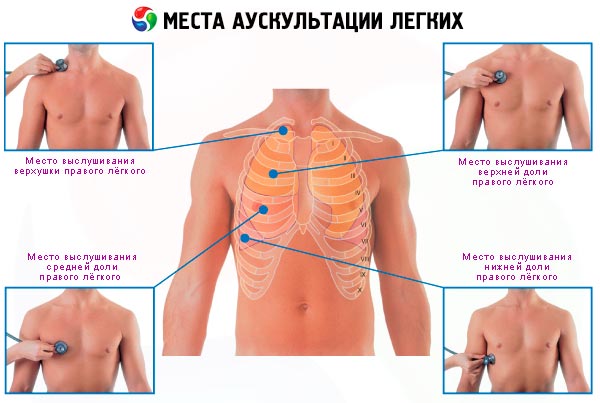
Nei polmoni si possono percepire due tipi di respirazione: vescicolare e bronchiale.
Respirazione vescicolare
La respirazione vescicolare è normalmente udibile in quasi tutte le aree del torace, ad eccezione della fossa giugulare e della regione interscapolare (negli astenici), dove si riscontra la respirazione bronchiale. È importante ricordare la regola più importante: se la respirazione bronchiale viene rilevata in qualsiasi altra area del torace, si tratta sempre di un segno patologico che indica la presenza di condizioni insolite per una persona sana, dovute a una migliore conduzione del rumore respiratorio formatosi nell'area della glottide e all'inizio della trachea (il più delle volte si tratta di una compattazione omogenea del tessuto polmonare di natura infiammatoria, ad esempio un infiltrato).
Sebbene recentemente si sia tentato di rivedere i meccanismi di formazione dei rumori respiratori, la loro interpretazione classica, proposta da Laennec, conserva la sua importanza. Secondo la concezione tradizionale, la respirazione vescicolare (termine di Laennec) si verifica al momento dell'ingresso dell'aria negli alveoli: il contatto (attrito) dell'aria con la parete alveolare, il suo rapido raddrizzamento e lo stiramento delle pareti elastiche di molti alveoli durante l'inspirazione creano vibrazioni sonore totali che persistono all'inizio dell'espirazione. La seconda disposizione importante è che l'ascolto della respirazione vescicolare o delle sue varianti (vedi sotto) su una determinata area indica sempre che questa area del polmone "respira", i bronchi che la ventilano sono percorribili e l'aria entra in quest'area, a differenza dell'immagine di un polmone "silenzioso" - una condizione grave di spasmo dei piccoli bronchi, blocco del loro lume con secrezione viscosa, ad esempio, durante lo sviluppo dello stato asmatico, quando l'aria non entra negli alveoli, il rumore respiratorio principale non si ode e, di norma, diventano necessari metodi meccanici di ripristino della pervietà bronchiale ( broncoscopia con lavaggio e aspirazione della secrezione densa) fino alla ripresa della respirazione vescicolare.
Oltre alla riduzione del lume bronchiale, all'ipoventilazione e al collasso del polmone ( atelettasia ostruttiva dovuta al blocco da parte di un tumore endobronchiale in crescita, compressione esterna da parte di un nodo linfatico o tumorale, tessuto cicatriziale), l'indebolimento della respirazione vescicolare è causato dall'atelettasia da compressione del polmone (liquido o gas nella cavità pleurica), cambiamenti nella struttura della parete alveolare - infiammazione, processo fibrosante, ma più spesso perdita delle proprietà elastiche nell'enfisema polmonare progressivo, nonché diminuzione della mobilità dei polmoni (elevazione del diaframma nell'obesità, sindrome di Pickwick, enfisema polmonare, aderenze nella cavità pleurica, dolore dovuto a trauma toracico, fratture delle costole, nevralgia intercostale, pleurite secca ).
Tra i cambiamenti nella respirazione vescicolare, si nota anche un aumento della stessa (nelle aree vicine alla compattazione del polmone) e la comparsa di una respirazione affannosa.
A differenza del normale, con la respirazione vescicolare affannosa, l'inspirazione e l'espirazione sono ugualmente sonore, mentre il fenomeno sonoro in sé è più ruvido, contiene ulteriori effetti sonori associati a pareti bronchiali non uniformemente ispessite ("ruvide") e si avvicina al respiro sibilante secco. Pertanto, oltre a un'inalazione più intensa (difficile), la respirazione affannosa è caratterizzata da un'espirazione più intensa (spesso prolungata), che si riscontra solitamente nella bronchite.
Respirazione bronchiale
Oltre al rumore vescicolare, un altro tipo di rumore respiratorio viene normalmente rilevato sopra i polmoni: la respirazione bronchiale, ma l'area del suo ascolto è limitata, come indicato, solo dall'area dell'incisura giugulare, dal sito di proiezione della trachea e dalla regione interscapolare a livello della settima vertebra cervicale. È a queste aree che adiacenti sono la laringe e l'inizio della trachea, luogo di formazione delle vibrazioni ruvide del flusso d'aria che scorre ad alta velocità durante l'inspirazione e l'espirazione attraverso una glottide stretta, che causa fenomeni sonori altrettanto forti e sonori durante l'inspirazione e l'espirazione, che tuttavia non vengono condotti, normalmente, alla maggior parte della superficie del torace a causa dell'eterogeneità dell'ambiente creato dal tessuto polmonare dell'aria.
R. Laennec descrive la respirazione bronchiale come segue: "... Questo è il suono che l'inspirazione e l'espirazione rendono percepibile all'orecchio nella laringe, nella trachea e nei grandi tronchi bronchiali situati alla radice dei polmoni. Questo suono, udito posizionando uno stetoscopio sulla laringe o sulla trachea cervicale, presenta tratti piuttosto caratteristici. Il rumore respiratorio perde il suo leggero crepitio, è più secco... e si può chiaramente sentire che l'aria passa in uno spazio vuoto e piuttosto ampio."
È opportuno sottolineare ancora una volta che l'ascolto della respirazione bronchiale rispetto a qualsiasi altra area del polmone è sempre indice di un processo patologico.
Le condizioni per una migliore conduzione della respirazione bronchiale verso la periferia si creano innanzitutto con la compattazione del tessuto polmonare e il mantenimento della pervietà aerea dei bronchi ventilanti, principalmente in presenza di infiltrati (polmonite, tubercolosi, infarto polmonare tromboembolico ) e atelettasie (stadi iniziali di atelettasia ostruttiva, atelettasia da compressione), ma anche in presenza di una cavità (caverna, ascesso da svuotamento), la cui aria comunica con la colonna d'aria di bronchi, trachea, laringe, e la cavità stessa è circondata da tessuto polmonare più denso. Le stesse condizioni per la conduzione della respirazione bronchiale si creano in caso di bronchiectasie "secche" di grandi dimensioni. Talvolta, sopra una cavità situata superficialmente, soprattutto se la sua parete è liscia e tesa, la respirazione bronchiale assume una particolare tonalità metallica: il cosiddetto respiro anforico, talvolta udibile in corrispondenza del pneumotorace. Nel caso di un tumore maligno, che rappresenta anch'esso una compattazione del polmone, la respirazione bronchiale spesso non si sente, poiché il tumore di solito blocca i bronchi compattati che la ventilano.
Oltre ai due tipi di rumori respiratori sopra menzionati, è possibile udire a livello polmonare diversi rumori respiratori, cosiddetti "ulteriori", che sono sempre segno di una patologia dell'apparato respiratorio. Tra questi, respiro sibilante, crepitio e rumore da sfregamento pleurico.
Ciascuno di questi rumori respiratori ha un punto di origine strettamente definito e pertanto il loro valore diagnostico è molto significativo. Pertanto, il respiro sibilante si forma solo nelle vie respiratorie (bronchi di diverso calibro), mentre il crepitio è un fenomeno esclusivamente alveolare. Il rumore da sfregamento pleurico riflette il coinvolgimento dei foglietti pleurici nel processo. Pertanto, i rumori specificati vengono uditi preferibilmente nelle corrispondenti fasi della respirazione: il respiro sibilante - principalmente all'inizio dell'inspirazione e alla fine dell'espirazione, il crepitio - solo al culmine dell'inspirazione, al momento della massima apertura degli alveoli, il rumore da sfregamento pleurico - quasi in egual misura durante l'inspirazione e l'espirazione per tutta la loro lunghezza. Le caratteristiche sonore dei rumori respiratori uditi sono estremamente varie, spesso paragonate al suono di vari strumenti musicali (flauto, contrabbasso, ecc.), pertanto l'intera gamma di questi suoni può essere raggruppata in un gruppo che potrebbe essere figurativamente definito una sorta di "blues respiratorio", poiché il timbro e le armoniche specifiche dei rumori respiratori secondari possono effettivamente assomigliare al suono di alcuni strumenti musicali. Così, lo stridore, che si verifica in caso di stenosi della laringe o della trachea in caso di edema delle mucose, ingresso di corpi estranei, presenza di un tumore, ecc., è talvolta associato ai suoni ovattati della tromba suonata "sotto sordina". Il respiro sibilante secco e basso, che si forma a seguito del restringimento del lume dei grandi bronchi (tumore, accumuli di espettorato viscoso sotto forma di "gocce" o "corde"), è simile ai suoni gravi degli strumenti ad arco, come il violoncello o il contrabbasso; Allo stesso tempo, i suoni del flauto possono fungere da analogo acustico dei rantoli acuti e secchi che si verificano nei bronchi e nei bronchioli di piccolo calibro a causa di spasmi o ostruzioni.
I rantoli umidi a bolle grossolane, come quelli udibili nella bronchiectasia, o i rantoli a bolle fini, come quelli udibili nella bronchite o nell'edema polmonare, sono paragonabili al crepitio di bolle di gas grandi o piccole che scoppiano sulla superficie di un liquido. I brevi suoni di una "goccia che cade" quando il liquido si accumula in cavità con pareti dense (cavità tubercolare di lunga durata, ascesso polmonare) sono simili ai colpi bruschi di un martello sui tasti di uno xilofono. La crepitazione, ovvero il caratteristico crepitio che si verifica negli alveoli parzialmente riempiti di essudato in polmonite, alveolite fibrosante, ecc., al momento del loro raddrizzamento "esplosivo" al culmine dell'inspirazione, è tradizionalmente paragonata al crepitio del cellophane. Infine, i movimenti ripetitivi e uniformi di una spazzola per abiti sulla superficie cutanea possono fornire un'idea della natura e del meccanismo di formazione del rumore da sfregamento pleurico nell'infiammazione fibrinosa dei foglietti pleurici.
 [ 1 ]
[ 1 ]
Respiro sibilante
Il respiro sibilante è un rumore respiratorio che si verifica principalmente nella trachea e nei bronchi, nel cui lume è presente del contenuto, ma talvolta in cavità comunicanti con il bronco (caverna, ascesso), con rapido movimento dell'aria, la cui velocità, come è noto, è maggiore durante l'inspirazione (l'inspirazione è sempre attiva, l'espirazione è un processo passivo), soprattutto all'inizio di essa, per questo motivo il respiro sibilante si percepisce meglio all'inizio dell'inspirazione e alla fine dell'espirazione.
Oltre alla presenza di masse più o meno dense nel lume bronchiale, messe in movimento dal flusso d'aria, la comparsa di respiro sibilante è influenzata anche dalle condizioni non solo del lume, ma anche della parete bronchiale (principalmente dal processo infiammatorio e dallo spasmo, che portano a un restringimento del lume delle vie respiratorie). Questo spiega la frequenza del respiro sibilante nella bronchite e nella sindrome bronco-ostruttiva, così come nell'asma bronchiale e nella polmonite.
R. Laennec descrisse il fenomeno che chiamava respiro sibilante e che rilevava durante l'auscultazione polmonare come segue: "... In assenza di un termine più specifico, ho usato questo termine, designando come respiro sibilante tutti i rumori prodotti durante la respirazione dal passaggio dell'aria attraverso tutti i fluidi che possono essere presenti nei bronchi o nel tessuto polmonare. Questi rumori accompagnano anche la tosse, quando presente, ma è sempre più comodo esaminarli durante la respirazione". Attualmente, il termine "respiro sibilante" viene utilizzato solo nelle situazioni sopra indicate, che riflettono sempre la presenza di alterazioni patologiche.
In base alla natura delle caratteristiche sonore, il respiro sibilante si divide in secco e umido; tra i sibili umidi ci sono quelli a bolle piccole, medie e grandi; tra i sibili a bolle piccole ci sono quelli sonori e quelli sordi.
Il respiro sibilante secco si forma quando l'aria passa attraverso i bronchi, nel cui lume è presente un contenuto denso - espettorato denso e viscoso - i bronchi si restringono a causa della mucosa rigonfia o a causa del broncospasmo. Il respiro sibilante secco può essere alto e basso, avere un carattere di fischio e ronzio e si sente sempre durante l'intera inspirazione ed espirazione. L'altezza del respiro sibilante può essere utilizzata per giudicare il livello e il grado di restringimento dei bronchi (ostruzione bronchiale): un timbro di suono più alto (bronchi sibilanti) è caratteristico dell'ostruzione dei piccoli bronchi, uno più basso (ronchi soncri) si nota quando sono interessati i bronchi di calibro medio e grande, il che si spiega con diversi gradi di ostruzione del flusso d'aria che passa rapidamente. Il respiro sibilante secco di solito riflette un processo generalizzato nei bronchi (bronchite, asma bronchiale ) e quindi si sente su entrambi i polmoni; se il respiro sibilante secco viene rilevato in un'area localizzata del polmone, questo, di norma, è segno di una cavità, principalmente una caverna, soprattutto se tale focolaio si trova all'apice del polmone.
I rantoli umidi si formano quando masse meno dense (espettorato liquido, sangue, liquido edematoso) si accumulano nei bronchi, quando il flusso d'aria che li attraversa produce un effetto sonoro, tradizionalmente paragonato all'effetto dello scoppio di bolle d'aria che passano attraverso un tubo in un recipiente pieno d'acqua. Le sensazioni sonore dipendono dal calibro dei bronchi (il luogo della loro formazione). Si distingue tra rantoli a bolle fini, medie e grandi. Il più delle volte, i rantoli umidi si formano nella bronchite cronica, nella fase di risoluzione di un attacco di asma bronchiale, mentre i rantoli a bolle fini e medie non sono sonori, poiché la loro sonorità diminuisce al passaggio in un ambiente eterogeneo. Di grande importanza è il rilevamento dei rantoli umidi sonori, soprattutto quelli a bolle fini, la cui presenza indica sempre un processo infiammatorio peribronchiale, e in queste condizioni il tessuto polmonare compatto conduce meglio i suoni che provengono dai bronchi alla periferia. Ciò è particolarmente importante per rilevare focolai di infiltrazione negli apici polmonari (ad esempio, tubercolosi) e nelle parti inferiori dei polmoni (ad esempio, focolai di polmonite sullo sfondo di ristagno di sangue dovuto a insufficienza cardiaca). Rantoli sonori a bolle medie e grandi sono meno comuni e di solito indicano la presenza di cavità parzialmente piene di liquido (caverne, ascessi ) o grandi bronchiectasie comunicanti con le vie respiratorie. La loro localizzazione asimmetrica nell'area degli apici o dei lobi inferiori dei polmoni è caratteristica proprio delle condizioni patologiche indicate, mentre in altri casi questi rantoli indicano ristagno di sangue nei polmoni; nell'edema polmonare, i rantoli umidi a bolle grandi sono udibili a distanza.
 [ 2 ]
[ 2 ]
Crepitio
La crepitazione è un peculiare fenomeno sonoro che si verifica negli alveoli più spesso quando è presente una piccola quantità di essudato infiammatorio. La crepitazione si ode solo al culmine dell'inspirazione e non dipende dall'impulso della tosse; assomiglia a un crepitio, che di solito viene paragonato al suono dello sfregamento dei capelli vicino al padiglione auricolare. Innanzitutto, la crepitazione è un segno importante delle fasi iniziali e finali della polmonite: quando gli alveoli sono parzialmente liberi, l'aria può penetrarvi e, al culmine dell'inspirazione, causarne la deiscenza; al culmine della polmonite, quando gli alveoli sono completamente pieni di essudato fibrinoso (fase di epatizzazione), la crepitazione, come la respirazione vescicolare, non è naturalmente udibile. Talvolta la crepitazione è difficile da distinguere dai rantoli sonori a bolle fini, che, come detto, hanno un meccanismo completamente diverso. Nel differenziare questi due fenomeni sonori, che indicano diversi processi patologici nei polmoni, occorre tenere presente che il respiro sibilante si percepisce durante l'inspirazione e l'espirazione, mentre il crepitio si percepisce solo al culmine dell'inspirazione.
In caso di alterazioni degli alveoli non di natura polmonare, un'inalazione profonda può provocare anche un fenomeno alveolare udibile, che ricorda del tutto il crepitio; ciò si verifica nella cosiddetta alveolite fibrosante; tale fenomeno persiste a lungo (diverse settimane, mesi e anni) ed è accompagnato da altri segni di fibrosi polmonare diffusa (insufficienza respiratoria restrittiva).
È necessario mettere in guardia dall'uso del termine errato, ancora molto diffuso, "respiro sibilante crepitante", che confonde i fenomeni "crepitazione" e "respiro sibilante", completamente diversi per origine e luogo di comparsa.
Sfregamento pleurico
Lo sfregamento pleurico è una vibrazione ruvida udibile (e talvolta palpabile) quando le pleure viscerale e parietale, alterate dal processo infiammatorio, sfregano l'una contro l'altra. Nella stragrande maggioranza dei casi, è un segno di pleurite secca come stadio 1 di pleurite essudativa, così come di un focolaio polmonare a localizzazione subpleurica, infarto polmonare, tumore polmonare e tumore pleurico. Lo sfregamento pleurico è udibile in egual misura durante l'inspirazione e l'espirazione, a differenza del respiro sibilante, e non cambia con la tosse, è meglio udibile quando si preme uno stetoscopio sul torace e si conserva quando la parete addominale anteriore (diaframma) si muove durante la ritenzione respiratoria.
Se il processo infiammatorio interessa la pleura in prossimità del pericardio, si verifica un cosiddetto rumore pleuropericardico. La convenzionalità del termine è spiegata dal fatto che il rumore è associato allo sfregamento dei foglietti pleurici alterati causato dalla pulsazione cardiaca, e non alla pericardite.
L'auscultazione ci permette di determinare il rapporto tra il tempo (durata) dell'inspirazione e dell'espirazione, che, come già accennato, si presenta normalmente come segue: l'inspirazione si percepisce durante tutto il processo, l'espirazione solo all'inizio. Qualsiasi prolungamento dell'espirazione (l'espirazione è uguale all'inspirazione, l'espirazione è più lunga dell'inspirazione) è un segno patologico e di solito indica una difficoltà di pervietà bronchiale.
Il metodo auscultatorio può essere utilizzato per determinare approssimativamente il tempo di espirazione forzata. A questo scopo, si applica uno stetoscopio alla trachea, il paziente inspira profondamente e poi espira bruscamente e rapidamente. Normalmente, il tempo di espirazione forzata non supera i 4 secondi, ma aumenta (a volte significativamente) in tutte le varianti della sindrome bronco-ostruttiva (bronchite cronica, enfisema polmonare, asma bronchiale). Attualmente, il metodo della broncofonia, popolare tra i medici più anziani, è raramente utilizzato: l'ascolto di un parlato sussurrato (il paziente sussurra parole come "una tazza di tè"), che viene ben captato dallo stetoscopio sull'area compressa del polmone, poiché le vibrazioni delle corde vocali con una voce così bassa, normalmente non trasmesse alla periferia, vengono meglio condotte attraverso un focolaio polmonare o altro focolaio denso associato a un bronco percorribile. Talvolta la broncofonia consente di individuare piccoli focolai di compattazione localizzati in profondità, quando non si rilevano un aumento del fremito vocale e della respirazione bronchiale.
Si possono raccomandare diverse tecniche metodiche, che in alcuni casi consentono una valutazione più accurata dei fenomeni auscultatori rilevati. Pertanto, per una determinazione più accurata dell'area in cui si udiscono determinati suoni patologici, è consigliabile spostare lo stetoscopio a ogni respiro dalla zona di respirazione normale a quella di respirazione alterata. In presenza di dolori pleurici pronunciati che rendono difficoltosa la respirazione profonda, si dovrebbe valutare prima il fremito vocale e la broncofonia, quindi, nell'area in cui questi fenomeni sono alterati, con uno o due respiri profondi è più facile stabilire uno o l'altro segno auscultatorio (ad esempio, respirazione bronchiale nell'area di aumento del fremito vocale). Utilizzando respiri singoli, è possibile udire meglio il crepitio dopo una breve tosse, evitando una serie di respiri profondi dolorosi dovuti al coinvolgimento della pleura nel processo.
L'auscultazione dopo un colpo di tosse consente di distinguere il respiro sibilante dal crepitio e dal rumore di sfregamento pleurico, nonché di escludere un falso indebolimento o addirittura l'assenza di suoni respiratori sul segmento polmonare dovuto all'ostruzione del bronco con secrezioni (dopo un colpo di tosse, i suoni respiratori sono ben condotti).
Pertanto, il valore diagnostico di ciascuno dei quattro metodi principali di esame dell'apparato respiratorio è difficile da sopravvalutare, sebbene tradizionalmente si presti particolare attenzione allapercussione e all'auscultazione nell'identificazione delle patologie di questi organi.
Considerata la diversità dei dati ottenuti utilizzando questi metodi, è necessario evidenziare i seguenti punti chiave:
- Durante l'esame, la cosa più importante è rilevare l'asimmetria della forma del torace e la partecipazione delle sue parti all'atto della respirazione.
- Durante la palpazione viene chiarita l'asimmetria della partecipazione delle varie parti del torace alla respirazione e vengono rivelate le caratteristiche della conduzione del fremito vocale (aumento e diminuzione).
- La percussione ci permette principalmente di rilevare diverse deviazioni nel suono polmonare chiaro, a seconda della predominanza di aria o di elementi densi in una determinata area.
- Durante l'auscultazione si determina il tipo di respirazione e le sue variazioni, si valutano altri rumori respiratori (respiro sibilante, crepitio, rumore di sfregamento pleurico) e il rapporto tra inspirazione ed espirazione.
Tutto ciò, insieme ai risultati degli esami supplementari, ci consente di diagnosticare l'una o l'altra sindrome polmonare, e quindi di effettuare una diagnosi differenziale e quindi di nominare una specifica forma nosologica.

