Esperto medico dell'articolo
Nuove pubblicazioni
Congiuntivite purulenta
Ultima recensione: 29.06.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
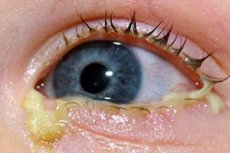
L'infiammazione della mucosa degli occhi con formazione e rilascio di essudato purulento viene diagnosticata dagli oculisti come congiuntivite purulenta.
Epidemiologia
Non sono disponibili (o non vengono conservate) statistiche nazionali sulla frequenza della congiuntivite purulenta. Tuttavia, secondo dati esteri, la prevalenza della congiuntivite batterica acuta, ad esempio, negli Stati Uniti è di 13 casi ogni mille abitanti e rappresenta il 18-57% di tutte le congiuntiviti acute, e quasi la metà di queste è associata a C. trachomatis.
La congiuntivite neonatale si verifica nello 0,8-1,6% dei neonati nei paesi sviluppati e nel resto del paese nel 10-12%. Pertanto, secondo l'OMS, in alcune regioni dell'Africa, la presenza di congiuntivite gonococcica purulenta si osserva in 30-40 neonati ogni mille nati vivi (in Nord America non più di tre ogni 10.000).
Le cause congiuntivite purulenta
Le cause principali dell'infiammazione purulenta della congiuntiva sono le infezioni batteriche o virali. [ 1 ]
E a seconda dell'eziologia del processo infiammatorio si distinguono diversi tipi di questa malattia: congiuntivite batterica purulenta [ 2 ] econgiuntivite virale con secrezione purulenta o mucopurulenta. [ 3 ] In sostanza, si tratta di congiuntivite catarrale-purulenta, perché quella catarrale è un'infiammazione che colpisce l'epitelio mucoso.
In base alla natura del decorso dell'infiammazione si distingue la congiuntivite purulenta acuta da quella cronica.
Nella maggior parte dei casi, la congiuntivite batterica acuta è causata da stafilococchi (Staphylococcus aureus, Staphylococcus epidermidis), streptococchi (Streptococcus pneumonia, Streptococcus viridans), nonché da Pseudomonas aeruginosa, Moraxella lacunata o Enterobacterales (Proteus mirabilis). Tutti questi microrganismi possono penetrare nell'occhio attraverso le mani, particelle di polvere o colonie sulle mucose adiacenti (naso, seni paranasali o rinofaringe).
Sia la congiuntivite purulenta acuta che quella cronica sono spesso associate alla blefarite stafilococcica delle palpebre. [ 4 ] Il danno alle mucose da Neisseria diplococcus Neisseria gonorrhoeae, che è trasmesso sessualmente, è responsabile dello sviluppo della congiuntivite gonococcica - gonoblenorrea. [ 5 ]
La congiuntivite da clamidia da Chlamydia trachomatis è anch'essa una forma cronica di infiammazione batterica della congiuntiva. [ 6 ]
Lo sviluppo di congiuntivite cronica può essere causato dall'infiammazione delle ghiandole di Meibomio olocrine situate sul margine palpebrale - meibomite. Una congiuntivite batterica cronica o ricorrente unilaterale accompagnata da secrezione mucopurulenta si osserva nei pazienti con ostruzione del dotto nasolacrimale (dacriostenosi) e la sua infiammazione cronica - dacriocistite. [ 7 ]
Per quanto riguarda l'origine virale della congiuntivite, gli oculisti sottolineano la particolare contagiosità dei loro agenti causali. Innanzitutto, si tratta per la maggior parte di ceppi di adenovirus - virus respiratori, che colpiscono la mucosa degli occhi, causando una congiuntivite adenovirus epidemica acuta. [ 8 ] E la causa della congiuntivite emorragica epidemica è l'infezione da enterovirus - virus del genere Enterovirus.
Non è stata segnalata alcuna congiuntivite purulenta con il coronavirus SARS-CoV-2, ma sono stati osservati casi di congiuntivite follicolare in pazienti con Covid-19. [ 9 ] Arrossamento degli occhi e aumento della lacrimazione nelle infezioni respiratorie acute sono stati segnalati nella maggior parte dei pazienti infetti da altri ceppi di coronavirus respiratori (Coronaviridae). [ 10 ]
Congiuntivite purulenta nei bambini
Secondo gli esperti, la congiuntivite purulenta nei bambini è più frequente che negli adulti. Oltre a streptococchi e stafilococchi, nonché agli adenovirus, anche il bacillo della difterite (Corynebacterium diphtheriae) può essere l'agente eziologico dell'infiammazione purulenta della congiuntiva nei bambini piccoli. Per maggiori informazioni: congiuntivite difterica.
Può verificarsi una congiuntivite mucopurulenta nella varicella, causata dal virus HZV (Herpes zoster). [ 11 ]
Per saperne di più leggi le pubblicazioni:
L'oftalmo neonatale o congiuntivite neonatale - congiuntivite purulenta nei neonati - è una grave forma di infiammazione batterica della mucosa oculare che si verifica durante le prime quattro settimane di vita a causa di un'infezione da C. Trachomatis o N. Gonorrea durante il travaglio: per contatto con il canale del parto di una madre con una malattia sessualmente trasmissibile. Gonorrea durante il parto: per contatto con il canale del parto di una madre con una malattia sessualmente trasmissibile.
Maggiori dettagli nei materiali:
Fattori di rischio
I fattori che aumentano il rischio di sviluppare un'infiammazione purulenta della congiuntiva includono:
- Scarsa igiene (toccare l'occhio con le mani sporche, usare l'asciugamano o il trucco per gli occhi di qualcun altro, scarsa igiene delle lenti a contatto);
- Tosse o starnuti di una persona vicina affetta da infezione respiratoria acuta;
- Presenza di un'infezione intrinseca delle vie respiratorie superiori, di un'infiammazione dei seni paranasali o del rinofaringe;
- Malattie degli occhi (occhi secchi, infiammazione del margine palpebrale - blefarite);
- Sistema immunitario indebolito.
Patogenesi
Nello sviluppo di processi infettivi, in particolare infiammatori batterici, la patogenesi è dovuta all'attivazione del sistema del complemento e mediata dalle citochine infiammatorie dei fagociti (macrofagi e neutrofili) e dei linfociti T e B che potenziano la risposta dell'immunità cellulare all'invasione batterica.
In primo luogo, attraverso l'azione dei loro enzimi, le citolisine, rompono l'integrità delle membrane cellulari, poi, per adesione, si legano alle strutture cellulari di vari tessuti del corpo, e infine si verifica l'invasione. In altre parole, il microbo distrugge le cellule dei tessuti, in questo caso la congiuntiva, per mantenersi in vita grazie alle sue esotossine ed enzimi (ialuronidasi, streptochinasi, nucleasi).
Inoltre, una risposta infiammatoria potenziata, volta alla lisi dei batteri, porta a un'alterazione tissutale ancora maggiore, poiché l'intero pool locale di cellule fagocitarie viene attratto verso il sito di invasione batterica. Il pus rilasciato è una miscela di cellule del tessuto mucoso morto (detriti), cellule immunitarie leucocitarie morte (macrofagi, ecc.) e resti di batteri da esse distrutti. L'iperemia della congiuntiva è il risultato della dilatazione dei suoi vasi.
Nel meccanismo di sviluppo dell'infezione virale, il principale è considerato la capacità dei virioni dei virus di penetrare nelle cellule e lì iniziare la replicazione del loro RNA, che provoca una risposta protettiva, cioè infiammatoria. [ 12 ]
Sintomi congiuntivite purulenta
Nelle infezioni batteriche, i primi segni di congiuntivite purulenta si manifestano solitamente con iperemia (arrossamento) degli occhi ed epifora, ovvero aumento della produzione di liquido lacrimale e del suo flusso (lacrimazione). Con lo sviluppo del processo infiammatorio, aumenta il gonfiore delle palpebre e dei tessuti molli circostanti e si manifesta una sensazione di bruciore agli occhi. Inizialmente, la secrezione oculare è insignificante, muco-purulenta (in caso di congiuntivite gonococcica, sierosa-sanguinosa).
Nella fase successiva, il rossore può essere più intenso (anche la sclera appare rosata o rossastra); le palpebre sono ancora più gonfie, l'eritema scompare (nella gonoblenorrea, l'edema si diffonde alla mucosa della sclera e la pelle delle palpebre assume una tinta bluastra); si verifica lacrimazione oculare e le secrezioni diventano più dense, di colore bianco-giallastro o giallo-verdastro, con un accumulo di secrezioni agli angoli degli occhi. Durante il sonno, il pus continua a fuoriuscire, seccandosi sulle ciglia sotto forma di croste appiccicose e, al mattino, si attacca alla palpebra inferiore e superiore.
Le infezioni virali possono inoltre causare un moderato arrossamento della congiuntiva, capillari gonfi sulle sclere, dolore agli occhi (come se fosse entrata sabbia) e spesso intolleranza alla luce intensa (fotofobia).
Nella congiuntivite emorragica epidemica sulla congiuntiva compaiono piccole macchie (bianche o giallo pallido) - segno di otturazione dei condotti della ghiandola lacrimale, e nella difterite sulla congiuntiva si formano delle pellicole grigie. [ 13 ]
Complicazioni e conseguenze
Nella congiuntivite causata dal virus HZV, la cornea o i vasi sanguigni dell'occhio possono infiammarsi, con conseguente compromissione della vista.
Complicanze e conseguenze della congiuntivite purulenta causata da gonococchi (anche nei neonati): sviluppo di un'infiammazione superficiale della cornea (cheratite) e successiva ulcerazione con possibile perforazione, con conseguente opacità corneale.
Le conseguenze della congiuntivite suppurativa difterica includono opacità corneale, ulcerazione corneale con necrosi delle aree colpite ed entropion (lembo palpebrale che si estende fino al bulbo oculare). Nei casi più gravi, vi è un elevato rischio di perforazione della cornea e atrofia del bulbo oculare.
Diagnostica congiuntivite purulenta
La diagnosi di congiuntivite purulenta è spesso clinica, basata sull'esame fisico e sui sintomi presentati.
Viene eseguito un esame dell'occhio e della congiuntiva.
Gli esami principali per una diagnosi accurata sono il tampone oculare e l'esame batteriologico delle secrezioni (per determinare la flora patogena).
La diagnosi strumentale può essere limitata alla biomicroscopia.
Diagnosi differenziale
La diagnosi differenziale deve escludere cheratite, sclerite, episclerite, blefarite, ulcera corneale, calazio e corpo estraneo corneale. Nei neonati, la diagnosi differenziale deve essere fatta con la congiuntivite da clamidia e l'ostruzione congenita del dotto nasolacrimale.
La congiuntivite allergica e quella purulenta sono quelle più facilmente distinguibili, poiché la prima è caratterizzata da forte prurito agli occhi e secrezione lacrimale.
Chi contattare?
Trattamento congiuntivite purulenta
In caso di infiammazione della mucosa oculare con secrezione purulenta, i pazienti si pongono la seguente domanda: come lavare la congiuntivite purulenta? La seconda domanda è: quali colliri usare?
In questa patologia, gli oculisti raccomandano l'uso di una soluzione salina da farmacia (preparabile sciogliendo un cucchiaino di sale in 500 ml di acqua bollita e raffreddata), nonché di una soluzione acquosa di furacilina per il lavaggio oculare e la rimozione delle croste di pus. Leggi: furacilina per il lavaggio oculare: come sciogliere e diluire le compresse.
È possibile utilizzare gocce antisettiche come Ophthamyrin o Ocomistin.
Ma per debellare l'infezione microbica, accelerando la scomparsa dei sintomi, solo gli antibiotici per la congiuntivite purulenta sono indicati. Gentamicina ed eritromicina (sotto forma di unguento) e l'unguento al Tebrofen (con ofloxacina) sono i più comunemente prescritti. Per ulteriori informazioni, consultare:
I colliri per la congiuntivite purulenta, per la maggior parte, contengono anche antibiotici: Levomicetina, Okatsin (Lomecin, Lofox), Floxal (con ofloxacina), Vigamox (con moxifloxacina), Ciprofloxacina (Cipromed, C-flox). Tra i sulfamidici, si utilizzano le gocce di Sulfacil sodico (Albucid). Informazioni più complete e dettagliate (con dosaggio, controindicazioni e possibili effetti collaterali) sono disponibili nei materiali:
La terapia sistemica viene effettuata con farmaci antibatterici quali azitromicina, doxiciclina, ciprofloxacina, cefazolina, ceftriaxone, ecc.
Va tenuto presente che nella congiuntivite virale catarrale-purulenta gli antibiotici non sono efficaci, ma i sintomi possono essere alleviati con lavaggi con soluzione salina, l'uso di colliri Ophthalmoferon e Okoferon (con interferone). Se l'infiammazione congiuntivale è causata da herpesvirus (HSV), si consiglia l'uso di Virgan gel (a base di ganciclovir) e colliri a base di idoxuridina o trifluridina.
Come metodo terapeutico aggiuntivo, nei casi non complicati, è possibile ricorrere a cure erboristiche, sciacquando gli occhi con decotti di camomilla farmaceutica, eufrasia, piantaggine, calendula, trifogliola. (Consumo di materie prime secche per 200 ml di acqua: un cucchiaio; il decotto viene raffreddato e filtrato).
In caso di ostruzione del dotto nasolacrimale è necessario un intervento chirurgico per ripristinare il normale deflusso del liquido lacrimale mediante dacriocistorinostomia.
Prevenzione
La prevenzione primaria di qualsiasi congiuntivite è il lavaggio delle mani e l'osservanza delle norme igieniche. Nei neonati, solo il trattamento della clamidia e della gonorrea nelle future madri può prevenire la congiuntivite purulenta.
Previsione
Poiché questa malattia è relativamente facile da trattare, la prognosi per la maggior parte dei pazienti con congiuntivite purulenta è favorevole. Tuttavia, data la reale minaccia di complicanze dell'infiammazione congiuntivale gonococcica e difterica, le conseguenze negative per gli occhi e la vista possono essere molto gravi.

