Esperto medico dell'articolo
Nuove pubblicazioni
Isteroscopia per polipi uterini
Ultima recensione: 06.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Gli esami endoscopici sono diventati sempre più popolari negli ultimi tempi. E questo non sorprende, perché presentano un grande vantaggio rispetto ad altri metodi diagnostici. Un endoscopio inserito nella cavità degli organi consente di valutarne le condizioni utilizzando un'immagine tridimensionale sullo schermo del monitor, identificare diverse neoplasie e, se necessario, persino rimuoverle immediatamente durante il processo diagnostico. La diagnostica endoscopica viene utilizzata per esaminare gli organi otorinolaringoiatrici (ORL), il tratto gastrointestinale e gli organi genitali interni. In ginecologia, l'isteroscopia del polipo uterino si è diffusa, consentendo sia di individuare tale neoplasia nel corpo di una donna che di rimuoverla con successo o almeno di prelevare materiale per l'esame istologico al fine di escludere o confermare un processo maligno.
Eziologia e quadro clinico della poliposi uterina
I polipi, ovunque si formino, sono formazioni patologiche provenienti dai tessuti stessi dell'organismo. Nell'utero, il materiale per tali neoplasie è costituito da cellule in fase di divisione attiva dello strato mucoso e muscolare dell'utero. Normalmente, la crescita e la riproduzione delle cellule uterine sono sotto il controllo del sistema endocrino e immunitario, quindi malfunzionamenti delle ghiandole responsabili dell'equilibrio ormonale, così come una ridotta immunità, possono essere considerati un fattore di rischio per l'insorgenza di alterazioni patologiche nelle cellule della mucosa uterina.
Francamente, gli scienziati non sono in grado di identificare le cause precise che portano alla formazione di polipi nell'utero. Oltre allo squilibrio ormonale e alla riduzione dell'immunità, sospettano che processi infiammatori in ambito ginecologico e danni meccanici, solitamente associati alla violenza sessuale o all'uso di mezzi aggiuntivi per ottenere piacere, siano coinvolti nella comparsa di formazioni benigne. Tuttavia, non si possono escludere situazioni con rotture dei tessuti durante il parto, così come le conseguenze di interventi chirurgici, ad esempio durante aborti e curettage diagnostici.
L'utero femminile è chiamato così perché è l'organo principale dell'apparato riproduttivo femminile, in cui la nuova vita matura nel corso di nove mesi. Questo organo a forma di pera, situato tra la vescica e l'intestino crasso, ha una struttura complessa. È suddiviso in un corpo con un fondo nel punto di attacco delle tube di Falloppio, una cervice e un istmo (un tratto lungo un centimetro tra il corpo dell'utero e la sua cervice). All'interno della cervice si trova uno stretto canale cervicale (solo 2-3 mm), ricoperto di tessuto ghiandolare, che si apre nella cavità vaginale.
Le pareti dell'utero sono considerate a tre strati. Lo strato esterno o perimetrio, che protegge l'utero dall'esterno, è costituito da tessuto connettivo e non è visibile con l'isteroscopio. La sua rottura è associata alla perforazione di un organo. Lo strato interno della parete uterina (miometrio) è tessuto muscolare elastico, anch'esso costituito da tre strati: superficiale, vascolare e interno.
Infine, lo strato interno della parete uterina è l'endometrio. Si tratta di una membrana mucosa a due strati, il cui strato basale (adiacente al miometrio) rimane invariato, mentre lo strato ghiandolare funzionale si rinnova costantemente. A seguito di tali rinnovamenti, lo spessore dell'endometrio varia a seconda della fase del ciclo mestruale. Prima delle mestruazioni, si verifica una graduale proliferazione di tessuto mucoso, che si stacca e fuoriesce sotto forma di sanguinamento mestruale. Successivamente, si osserva il processo di rigenerazione dello strato interno dell'endometrio.
Tutti questi sono processi fisiologicamente determinati che si verificano mese dopo mese nel corpo femminile. A volte, però, in alcune zone dell'endometrio uterino, nel canale cervicale o al suo sbocco, il processo di crescita cellulare sfugge al controllo e si formano escrescenze insolite di forma rotonda o ovale (talvolta con piccole protuberanze), collegate alla mucosa tramite un peduncolo.
I polipi si riscontrano solitamente in un singolo campione. Le loro dimensioni possono variare, il che determina la gravità dei sintomi della patologia. I polipi di piccole dimensioni all'interno dell'utero vengono spesso riscontrati casualmente durante un'ecografia, perché non si manifestano in alcun modo.
Formazioni più grandi o multiple di piccole dimensioni (in questo caso si parla di poliposi) nel corpo dell'utero non possono che compromettere la capacità contrattile dell'organo e i processi che avvengono al suo interno. Interferiscono con il naturale rinnovamento dell'endometrio e possono causare sintomi spiacevoli e pericolosi, come:
- sanguinamento uterino al di fuori delle mestruazioni,
- la comparsa di perdite sanguinolente, brunastre o rosa non associate alle mestruazioni,
- sanguinamento mestruale aumentato e doloroso,
- dolore "senza causa" nella regione lombare,
- una spiacevole sensazione di tensione e dolore nella parte inferiore dell'addome,
- fastidio e dolore durante il rapporto sessuale.
A seconda dei tessuti di cui è formato il corpo del polipo, le neoplasie si dividono in ghiandolari, ghiandolo-fibrose e fibrose, considerate non pericolose in termini di degenerazione, ma che possono causare numerosi sintomi spiacevoli, fino a problemi di concepimento. Questi polipi nella maggior parte dei casi presentano una tonalità chiara (quasi bianca, beige, rosa chiaro), che è ciò che risalta sullo sfondo della mucosa rosa brillante. Le loro dimensioni, a seconda dei tessuti di cui è costituito il polipo, variano da 1,5 a 6 cm. Possono essere localizzati su un peduncolo o avere una base di diametro inferiore rispetto al corpo della neoformazione stessa.
I più pericolosi sono i polipi adenomatosi, che, sebbene di piccole dimensioni (fino a 1,5 cm), sono comunque associati a una condizione precancerosa a causa dell'elevato rischio di malignità delle cellule di crescita e della significativa penetrazione negli strati profondi dei tessuti. Si tratta di neoplasie dalla superficie irregolare e di colore grigiastro.
L'isteroscopia è un metodo che consente di confermare la presenza di un polipo uterino e di rimuoverlo contemporaneamente. Inoltre, il polipo stesso (o diverse neoplasie) può essere localizzato sia nella cavità del corpo uterino che nel canale cervicale.
Un terzo delle donne a cui è stata diagnosticata la presenza di polipi cervicali li presenta anche sull'endometrio. Nonostante le loro piccole dimensioni (fino a 1 cm), i polipi cervicali comportano complicazioni più gravi, come l'infertilità e gravidanze problematiche. Pertanto, il trattamento dei polipi uterini, che consiste nell'asportazione delle neoplasie con vari metodi, tra cui l'isteroscopia, è particolarmente importante per le donne che sognano di avere un figlio. E, cosa molto importante, i polipi devono essere rimossi prima dell'inizio della gravidanza. Dopo il concepimento, tali interventi non vengono più eseguiti in nessuna fase.
Indicazioni per la procedura
L'isteroscopia uterina è un esame diagnostico che il ginecologo prescrive a una donna in caso di sospetto di sviluppo di alcune patologie femminili, ad esempio la formazione di un polipo che, pur non essendo considerato una neoplasia maligna, può peggiorare significativamente la qualità della vita della paziente. Inoltre, alcuni tipi di queste neoformazioni sono inclini alla malignità, il che significa che possono facilmente portare allo sviluppo di un cancro uterino.
In caso di sospetto di poliposi uterina, l'isteroscopia viene eseguita sia a scopo diagnostico che terapeutico, consentendo l'eliminazione più sicura ed efficace delle escrescenze tissutali patologiche nell'organo.
Tuttavia, l'isteroscopia può essere prescritta non solo per i polipi uterini. Come esame diagnostico di controllo, viene prescritta dopo interventi chirurgici in ambito ginecologico (ad esempio, curettage diagnostico, interventi su utero e ovaie, ecc.).
Per quanto riguarda il curettage diagnostico, molto diffuso in passato, ma sempre meno praticato a causa della mancanza di controllo visivo della procedura e del gran numero di possibili complicazioni, l'isteroscopia aiuta a identificare e correggere i difetti di questa metodica. Idealmente, il curettage endometriale dovrebbe essere eseguito sotto il controllo di un endoscopio (nel nostro caso, un isteroscopio).
La diagnostica isteroscopica viene spesso prescritta per monitorare l'efficacia della terapia ormonale, nonché per identificare cause patologiche di infertilità (stenosi o ostruzione delle tube di Falloppio, anomalie dello sviluppo dell'utero e delle ovaie, ecc.).
L'isteroscopia dell'utero può essere prescritta, come procedura terapeutica e diagnostica, nei seguenti casi:
- se si verificano sanguinamenti tra i periodi o durante la menopausa, o se ci sono irregolarità del ciclo mestruale
- se si sospettano vari difetti nello sviluppo e nella struttura dell'organo,
- in caso di interruzione spontanea prematura della gravidanza,
- in una situazione in cui sorgono varie complicazioni dopo il parto,
- se i sintomi indicano la presenza di sostanze estranee nell'utero; i corpi estranei possono includere:
- dispositivi contraccettivi intrauterini che tendono ad aderire al tessuto uterino o a causare la perforazione delle pareti,
- piccoli frammenti di tessuto osseo che possono danneggiare l'integrità delle pareti uterine,
- frammenti di placenta e di ovulo fecondato rimasti dopo il parto o l'aborto,
- legature che hanno un effetto irritante sull'endometrio.
- se vi è motivo di sospettare una violazione dell'integrità delle pareti uterine ( perforazione o puntura),
L'isteroscopia uterina è una procedura diagnostica molto utile quando si sospetta un danno a vari strati interni della parete dell'organo (strato muscolare e mucoso). Questo si riferisce a processi infiammatori, danni meccanici o proliferazione patologica dei tessuti interni dell'utero (displasia).
Osservando più attentamente, si può notare che i polipi sulla mucosa uterina sono una delle varianti di displasia, poiché si formano anch'essi a partire da tessuti propri dell'organismo. Cerchiamo di chiarire la situazione: cosa sono i polipi, quali sono i tipi, quali sono i pericoli e quali sintomi possono far sospettare al medico una poliposi uterina.
Preparazione
Poiché l'isteroscopia di un polipo uterino comporta non solo manipolazioni diagnostiche ma anche terapeutiche, equivalenti all'intervento chirurgico, tale trattamento non può essere eseguito senza una preparazione speciale, soprattutto quando prevede l'uso dell'anestesia.
Innanzitutto, la paziente deve essere visitata da un ginecologo, che formula una diagnosi preliminare. Una visita su una poltrona con specchi non può fornire un quadro completo di ciò che accade all'interno del canale cervicale e dell'utero. Inizialmente, il medico si basa sui cambiamenti osservati durante una normale visita ginecologica su una poltrona, sulle informazioni anamnestiche e sugli eventuali disturbi della paziente.
Se il medico sospetta la presenza di polipi nell'utero e propone alla donna un esame come l'isteroscopia, che nella maggior parte dei casi si conclude con un intervento chirurgico, deve informare la paziente su tutti i dettagli di questa procedura: come viene eseguita l'isteroscopia del polipo uterino, come prepararsi all'intervento, quali metodi di anestesia esistono, i risultati previsti e tutti i possibili rischi. Se la donna acconsente alle manipolazioni con l'isteroscopio, le viene prescritta una visita completa.
Numerosi esami precedenti all'isteroscopia dell'utero volti a confermare e rimuovere un polipo (o più polipi) includono:
- raccolta di materiale ed esame del sangue generale, che aiuteranno a chiarire se è in atto un processo infiammatorio acuto nell'organismo, il più delle volte associato all'attivazione di un fattore infettivo,
- esecuzione di un test di coagulazione del sangue ( coagulogramma ),
- biochimica del sangue (analisi dettagliata),
- un esame della glicemia per escludere forme gravi di diabete, in cui le ferite guariscono molto male, comprese quelle postoperatorie,
- raccolta di materiale ed esecuzione di un'analisi generale delle urine, indicativa dello stato dell'apparato genitourinario.
Tutti questi esami sono necessari per prevenire diverse complicazioni durante e dopo l'intervento chirurgico, ma non forniscono informazioni sufficienti per confermare la diagnosi. Gli esami strumentali aiutano a chiarire la diagnosi:
- Ecografia della cavità addominale e degli organi pelvici,
- ecografia transvaginale, che è simile a un esame endoscopico, ma senza intervento chirurgico successivo (aiuta non solo a rilevare i polipi, a valutarne le dimensioni e la struttura, ma anche a identificare una possibile gravidanza nelle sue fasi iniziali, poiché in questo caso l'intervento chirurgico diventa impossibile).
In linea di principio, un quadro chiaro dei polipi uterini può essere visualizzato dopo una diagnosi ecografica. Tuttavia, la semplice individuazione di un polipo non è sufficiente. Il problema dei polipi uterini non può essere risolto con i farmaci. La terapia ormonale, prescritta nei casi gravi di poliposi, è considerata un metodo ausiliario. Il metodo principale rimane l'asportazione dei polipi con tutti i metodi possibili (isteroscopia, curettage chirurgico, asportazione laser, criodistruzione, esposizione a corrente elettrica o onde radio).
Tuttavia, l'isteroscopia presenta anche alcune controindicazioni che richiedono un esame più approfondito della paziente. Pertanto, viene eseguito un esame aggiuntivo sulla poltrona ginecologica, durante il quale il medico palpa la zona addominale dall'esterno e dall'interno attraverso la vagina, il che consente di identificare anomalie per le quali l'intervento è controindicato. Durante le manipolazioni sulla poltrona, il ginecologo preleva strisci di microflora vaginale, poiché gli interventi intracavitari non vengono eseguiti in presenza di un'infezione batterica o fungina nella lesione.
La radiografia del torace consente di valutare le condizioni dei polmoni e dell'apparato respiratorio, mentre l'elettrocardiogramma (ECG) consente di individuare eventuali patologie cardiache. Queste informazioni sono particolarmente importanti per un'anestesia efficace e sicura.
Alcune procedure diagnostiche richiedono una preparazione aggiuntiva. Pertanto, affinché gli strisci per la microflora diano risultati attendibili, i medici sconsigliano lavande vaginali, l'uso di compresse vaginali, inclusi i contraccettivi, o rapporti sessuali nella settimana precedente l'analisi. È necessario informare il medico di eventuali farmaci assunti e di eventuali intolleranze a vari tipi di anestetici.
Anche la determinazione della data dell'intervento è molto importante. L'endometrio uterino è in continua evoluzione. Si raccomanda di rimuovere i polipi nei giorni in cui lo spessore della mucosa uterina è minimo e le neoplasie sono chiaramente visibili sia sul corpo che nella zona delle gambe. Gli interventi chirurgici non vengono solitamente eseguiti durante le mestruazioni, ma lo spessore minimo dell'endometrio viene osservato per altri 3-5 giorni dopo la fine dei giorni critici. È in questi giorni che si raccomanda di eseguire un'isteroscopia. In casi estremi, sarà necessario intervenire nei primi 10 giorni della fase iniziale del ciclo mestruale.
La preparazione all'esame alla vigilia della procedura prevede l'astensione dal cibo per 6-8 ore prima dell'esame. Questo vale anche per l'assunzione di acqua e altri liquidi. Inoltre, immediatamente prima dell'isteroscopia, è necessario svuotare la vescica.
Tecnica Rimozione di polipi uterini
L'isteroscopia può essere eseguita a scopo diagnostico e terapeutico. Quando i polipi uterini sono stati rilevati con altri tipi di esami, la diagnosi con l'isteroscopio non gioca più un ruolo decisivo, ma consente solo di determinare con maggiore precisione le dimensioni e la posizione delle neoplasie al fine di sviluppare la strategia più efficace per la loro rimozione.
L'isteroscopia del polipo uterino come procedura terapeutica di solito segue immediatamente la valutazione diagnostica delle condizioni dei tessuti ed è un intervento chirurgico sull'utero, che nella maggior parte dei casi non richiede l'asportazione dell'organo riproduttivo stesso. Tale necessità si verifica quando vengono rilevate neoplasie adenomatose nell'utero e l'esame istologico (biopsia) conferma la degenerazione delle cellule del polipo in cellule maligne. In questo caso, l'asportazione dell'utero ha lo scopo di prevenire la diffusione di metastasi tumorali in tutto il corpo.
Le procedure diagnostiche e terapeutiche vengono eseguite utilizzando un isteroscopio, che assomiglia a una sonda con una telecamera all'estremità e dei rubinetti, attraverso i quali viene introdotta e rimossa una composizione nella cavità, contribuendo a dilatarla e a levigarne i bordi. La composizione può essere liquida o gassosa.
Gli isteroscopi possono avere diverse dimensioni. Il dispositivo chirurgico è più grande di quello diagnostico ed è inoltre dotato di un canale attraverso il quale vengono introdotti nel sito chirurgico strumenti aggiuntivi che potrebbero essere necessari durante il trattamento (cateteri, forbici, conduttori laser, elettrodi ad ansa, curette, ecc.). All'estremità della sonda, oltre a una microcamera che visualizza l'immagine sullo schermo del computer, è presente una fonte luminosa.
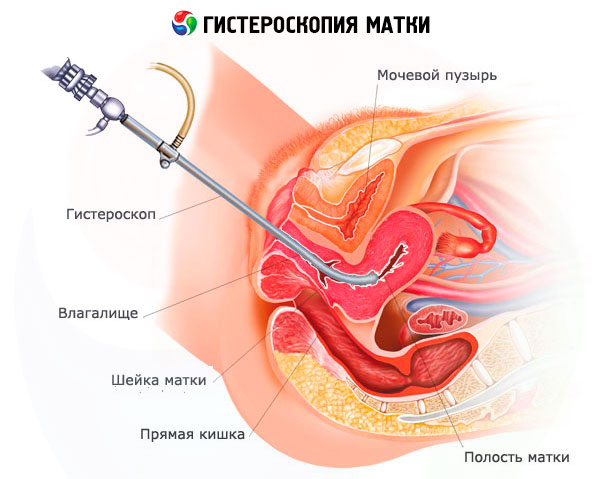
L'isteroscopia dei polipi endometriali e cervicali viene eseguita in sala operatoria di un ospedale ginecologico, in sale appositamente attrezzate di centri perinatali e cliniche ginecologiche e, meno frequentemente, in regime ambulatoriale (isteroscopia ambulatoriale). L'intervento chirurgico per l'asportazione di un polipo può essere classificato come intervento semplice se si tratta di polipi di piccole dimensioni. I singoli polipi di piccole dimensioni possono essere rimossi in regime ambulatoriale.
L'asportazione di grandi escrescenze è considerata un'operazione complessa che richiede non solo attrezzature speciali, ma anche una notevole esperienza e competenza da parte del chirurgo. Nei casi più gravi, l'asportazione isteroscopica dei polipi uterini viene eseguita dopo un ciclo di terapia ormonale.
Qualunque sia l'operazione per rimuovere i polipi uterini, viene eseguita in anestesia generale o locoregionale. L'anestesia per l'isteroscopia uterina e la rimozione dei polipi viene scelta individualmente, tenendo conto delle caratteristiche fisiche della paziente e della complessità dell'operazione.
L'anestesia locale, che viene eseguita iniettando nell'utero lidocaina o altri anestetici, è indicata principalmente durante le procedure diagnostiche. Il trattamento anestetico dell'ingresso dell'utero viene eseguito anche in caso di piccoli polipi singoli o di impossibilità di anestesia generale.
Tuttavia, nella stragrande maggioranza dei casi, si preferisce l'anestesia generale. In questo caso, gli anestetici vengono somministrati per via endovenosa o tramite una maschera laringea (anestesia inalatoria). L'anestesia inalatoria è considerata un metodo anestetico più sicuro, poiché causa meno effetti collaterali come vertigini, nausea e mialgia. Inoltre, le condizioni generali del paziente dopo tale anestesia sono migliori rispetto a quelle dopo l'infusione endovenosa di anestetici.
Un metodo di anestesia più moderno è l'anestesia regionale. L'anestetico viene iniettato nella colonna vertebrale il più vicino possibile al midollo spinale. Di conseguenza, il paziente perde temporaneamente la sensibilità nella parte inferiore del corpo, pur rimanendo pienamente cosciente.
Questo metodo elimina completamente la comparsa di sintomi spiacevoli caratteristici dell'anestesia generale, ma è più difficile da eseguire e richiede anche più tempo e professionalità da parte dell'anestesista.
L'uso dell'anestesia generale e locoregionale richiede la presenza di un anestesista accanto al paziente non solo durante l'intervento. Entro 24 ore dall'intervento, il medico specialista deve monitorare le condizioni del paziente e lasciare il suo posto solo se i parametri vitali sono soddisfacenti.
La seconda fase, dopo l'anestesia, può essere considerata una manipolazione per espandere la cavità uterina. Innanzitutto, utilizzando uno strumento speciale, si aumenta il diametro del canale cervicale in modo che il tubo dell'isteroscopio possa essere inserito liberamente nella cavità uterina. Quindi, utilizzando un rubinetto, la cavità viene riempita con gas o liquido.
Il riempitivo gassoso è solitamente anidride carbonica, che viene immessa nella cavità uterina tramite uno speciale dispositivo chiamato isteroflatore. In questo caso, è necessario controllare la velocità di immissione del gas e la sua pressione all'interno dell'utero, poiché velocità elevate possono causare disfunzione cardiaca, rottura dei vasi polmonari e ingresso di aria nel sangue, con conseguenti possibili esiti fatali.
Il liquido di riempimento può includere destrano (raramente utilizzato a causa dell'aumentato rischio di anafilassi e dell'elevato costo del prodotto), acqua distillata, soluzioni di cloruro di sodio, glucosio, glicina, soluzione di Ringer. In questo caso, il volume e la pressione del liquido somministrato devono essere monitorati durante l'operazione.
Uno degli svantaggi dell'isteroscopia liquida è il sovraccarico dei vasi. Inoltre, esiste il rischio di complicazioni infettive. Tuttavia, nella maggior parte dei casi, si scelgono i liquidi per riempire la cavità uterina durante gli interventi chirurgici, mentre la diagnosi può essere effettuata anche con anidride carbonica.
È importante comprendere che il fluido nella cavità uterina non è stagnante. Lava l'organo e deve defluire liberamente. Ciò significa che l'afflusso e il deflusso del fluido devono essere costanti. Quest'ultimo si ottiene utilizzando un dilatatore di Hegar, che aumenta lo spazio libero del canale cervicale (questo è molto utile anche quando si rimuovono polipi di grandi dimensioni che devono essere estratti attraverso uno spazio ristretto all'interno del canale cervicale). Durante l'isteroscopia gassosa, il gas viene drenato tramite un rubinetto speciale, dopodiché la cavità uterina viene lavata con una soluzione antisettica.
Il dispositivo viene inserito nell'utero lentamente e con molta attenzione. Innanzitutto, il medico esamina la cavità dell'organo e la mucosa del canale cervicale, annotando la posizione dei polipi, le loro dimensioni e la loro struttura. Se i polipi devono essere rimossi in un secondo momento, il medico preleva semplicemente il materiale per la biopsia utilizzando strumenti aggiuntivi controllati dal medico con un isteroscopio. In caso di intervento chirurgico programmato e qualora sia possibile asportare escrescenze patologiche immediatamente dopo la diagnosi, il polipo rimosso funge da materiale per l'esame istologico.
L'asportazione di un polipo durante l'isteroscopia uterina può essere eseguita in vari modi. L'asportazione meccanica delle neoplasie prevede l'utilizzo di strumenti chirurgici (pinze e forbici), che vengono introdotti nel sito dell'operazione tramite un isteroscopio.
L'isteroscopia dei polipi cervicali è facilitata dal fatto che queste neoplasie sono di piccole dimensioni e si trovano su un peduncolo sottile. L'asportazione di questi polipi può essere eseguita anche in anestesia locale. Di solito, la neoformazione viene prima ruotata più volte rispetto al peduncolo (svitata), dopodiché cade e viene estratta utilizzando gli strumenti dell'isteroscopio. Il punto in cui il polipo è attaccato alla mucosa viene ulteriormente raschiato utilizzando un'ansa speciale (curette).
Se si dispone di un'attrezzatura speciale, l'escissione del peduncolo del polipo e la pulizia della sua sede possono essere eseguite utilizzando corrente elettrica o laser.
L'asportazione dei polipi endometriali dell'utero in caso di piccole neoplasie situate su un peduncolo sottile può essere eseguita con le stesse tecniche dei polipi del canale cervicale. Se si tratta di neoformazioni di grandi dimensioni, dopo averle svitate, il peduncolo viene escisso utilizzando un resettoscopio o forbici di plastica (polipectomia).
Se i polipi hanno una forma irregolare (ad esempio, sono privi di peduncolo, come i polipi parietali) o la loro posizione all'interno delle tube di Falloppio complica il consueto metodo chirurgico svitando la neoformazione, l'escissione di tali neoformazioni può essere eseguita immediatamente con un resettoscopio. Tuttavia, se esiste tale possibilità, è meglio ricorrere a metodi più sicuri come l'elettrochirurgia o la rimozione laser della neoformazione con successiva cauterizzazione della sede del polipo, possibile in entrambi i casi.
In elettrochirurgia, la cauterizzazione del tessuto nel sito di rimozione del polipo è chiamata elettrocoagulazione. Il laser escisse simultaneamente il tessuto e sigilla i vasi, prevenendo così il sanguinamento.
In generale, l'operazione di rimozione dei polipi uterini con isteroscopio non richiede molto tempo. Un singolo polipo cervicale viene solitamente rimosso in non più di 15-20 minuti. Nei casi più gravi, l'operazione richiede poco più di mezz'ora.
Ripetere l'isteroscopia
L'isteroscopia ripetuta dell'utero è una procedura comune dopo la rimozione di polipi localizzati nell'endometrio dell'organo. Viene eseguita per monitorare i risultati del trattamento. Tuttavia, in alcuni casi, l'isteroscopia ripetuta viene prescritta a distanza di tempo dalla rimozione meccanica dei polipi, poiché queste neoplasie sono soggette a recidiva.
Sebbene la recidiva di polipi nello stesso punto o nelle vicinanze non sia considerata una complicanza molto frequente (secondo diverse fonti, dal 3 al 10% dei casi di asportazione di polipi nell'utero), questo fatto non può essere ignorato. Il più delle volte, in caso di recidiva di polipi, si ricorre alla rimozione laser, poiché offre risultati più duraturi, poiché il laser è in grado di penetrare negli strati profondi del tessuto. Tuttavia, il processo di formazione dei polipi non si arresta in tutti i casi. Le recidive possono non essere isolate, il che indica già gravi problemi all'organismo che richiedono un trattamento specifico, ad esempio la terapia ormonale.
In questo caso, si esegue prima il trattamento ormonale, seguito dall'isteroscopia del polipo uterino con successiva cauterizzazione del tessuto endometriale. La terapia ormonale viene talvolta sostituita dal curettage diagnostico, che presenta meno complicazioni rispetto alla terapia ormonale, dopotutto, la mucosa uterina è caratterizzata da una rapida guarigione dei tessuti, cosa che non si può dire dell'organismo dopo l'esposizione agli ormoni.
Controindicazioni alla procedura
Come qualsiasi intervento chirurgico, l'asportazione dei polipi uterini non è prescritta a tutte le pazienti. Alcune controindicazioni possono essere considerate assolute, e in tal caso è necessario cercare altri metodi per combattere la poliposi uterina. Altre limitazioni possono essere affrontate eseguendo un trattamento efficace della patologia identificata o attendendo il tempo necessario.
Le controindicazioni assolute all'isteroscopia dei polipi uterini includono:
- Cambiamenti patologici dell'endometrio dell'utero non trattabili (presenza di tessuto cicatriziale grossolano e anelastico dovuto a danni tissutali durante il parto o stenosi cervicale, quando l'accesso all'organo e la possibilità della sua espansione sono limitati).
- Gravi patologie di vari organi e sistemi in fase di scompenso (ipertensione arteriosa complicata, livelli eccessivamente elevati di glucosio nel sangue, che portano a diabete mellito grave, ecc.).
- Patologie oncologiche dell'utero. Se viene rilevata la malignità delle cellule di un polipo situato nella cervice, la sua rimozione tramite isteroscopia rappresenta un rischio, poiché con il flusso di liquido, le cellule maligne possono diffondersi non solo in tutto l'organo, ma anche oltre i suoi confini, ad esempio nella cavità addominale.
- Disturbo della coagulazione del sangue associato a un elevato rischio di emorragia e a una notevole perdita di sangue durante gli interventi chirurgici.
Le controindicazioni relative includono:
- Gravidanza. Qualsiasi manipolazione della cervice uterina comporta un aumento del suo tono e il rischio di parto prematuro e aborto spontaneo, per non parlare dell'introduzione nella cavità uterina, dove il bambino cresce e si sviluppa in questo periodo. Viene discussa la possibilità di rimuovere i polipi uterini tramite isteroscopio dopo il parto.
- Mestruazioni. Nonostante durante il ciclo mestruale lo spessore dell'endometrio sia ridotto, il che rende possibile individuare e rimuovere facilmente i polipi, esistono alcune limitazioni nella visualizzazione dell'intervento, pertanto la procedura viene prescritta quando il flusso mestruale diventa scarso o del tutto assente (dal 5° al 10° giorno del ciclo mestruale).
- Sanguinamento uterino causato da iperplasia tissutale o da qualsiasi altra patologia. Anche in questo caso, la causa è la limitata visibilità delle manipolazioni eseguite e l'impossibilità di valutare qualitativamente il risultato dell'operazione. In questo caso, l'isteroscopia dei polipi viene eseguita dopo l'arresto dell'emorragia. Inoltre, potrebbe essere necessario lavare l'utero con soluzioni sterili in modo che i coaguli di sangue non alterino il quadro reale degli eventi.
- Patologie infiammatorie degli organi ginecologici in fase acuta. Il più delle volte, tali patologie sono associate a una compromissione della microflora vaginale (disbiosi) e all'attivazione di un'infezione batterica, virale o fungina. È chiaro che l'intervento chirurgico contribuirà a complicare la situazione e a diffondere la microflora patogena in tutto il corpo (generalizzazione del processo). Innanzitutto, si esegue un trattamento efficace della patologia e solo dopo aver sconfitto l'infezione si può parlare di intervento chirurgico.
- Infezioni sistemiche, tra cui infezioni virali respiratorie acute, influenza, tonsillite e altre malattie infettive e infiammatorie respiratorie. Non c'è nulla da dire al riguardo. L'intervento è possibile solo dopo un trattamento efficace per la malattia di base.
- Recidive di varie patologie di organi e apparati (riacutizzazione di ulcera peptica, gastrite, asma bronchiale, ecc.) dovute a un sovraccarico corporeo. L'intervento può essere eseguito al raggiungimento della fase di remissione stabile.
L'intervento chirurgico per la rimozione dei polipi uterini non viene eseguito su pazienti in gravi condizioni a causa di patologie somatiche. Innanzitutto, è necessario stabilizzare le condizioni della paziente, per poi valutare un possibile intervento chirurgico.
Conseguenze dopo la procedura
Le conseguenze di qualsiasi intervento chirurgico sono direttamente correlate al livello di professionalità del personale medico coinvolto nella procedura. Ad esempio, un anestesista non deve solo garantire la somministrazione sicura dell'anestesia e l'efficacia dei farmaci, ma anche calcolare correttamente il dosaggio dei farmaci, il che contribuirà a evitare numerose complicazioni durante e dopo l'intervento.
La precisione del chirurgo contribuirà a prevenire lo sviluppo di infiammazioni in seguito a danni accidentali alla mucosa uterina sana o a perforazione dell'organo. La preparazione e la disinfezione degli strumenti saranno eseguite da personale medico junior. Le misure antimicrobiche adottate dal chirurgo e dai suoi assistenti contribuiranno a prevenire l'infezione delle ferite dopo la rimozione dei polipi, rallentando significativamente il processo di guarigione e ripristino dell'endometrio.
Le uniche conseguenze dell'isteroscopia per polipi uterini che non possono essere escluse sono un leggero fastidio e un lieve dolore al basso ventre per diversi giorni dopo l'operazione. Dopotutto, si è verificato un intervento sul funzionamento dell'organo e un danno ai suoi tessuti, quindi non c'è nulla di sorprendente o pericoloso in tali sintomi. Se una donna ha difficoltà a sopportare il dolore, può essere alleviato con supposte rettali ad effetto analgesico, ma di solito non è necessario.
Anche scarse perdite o perdite sanguinolente dai genitali dopo l'isteroscopia di un polipo uterino sono considerate normali. Questo sintomo può essere osservato per 2-3 settimane dopo la procedura. Tuttavia, se le perdite aumentano e sono accompagnate da dolore evidente, è opportuno consultare il medico.
Un altro sintomo sospetto, indicativo di possibili complicazioni, è l'aumento della temperatura corporea. In linea di principio, in caso di poliposi uterina dopo un intervento chirurgico, si osserva un processo infiammatorio nell'endometrio, non associato a microflora patogena. La temperatura corporea può aumentare leggermente, ma tornerà alla normalità in 2-3 giorni. Un forte aumento della temperatura corporea o una temperatura subfebbrile che persiste per 5 o più giorni indicano già che il processo infiammatorio si è protratto nel tempo e, molto probabilmente, è associato a un'infezione.
In questo caso, i medici prescrivono farmaci antibatterici (iniezioni o compresse). Inoltre, possono essere prescritti farmaci anti-intossicanti e terapia ormonale. L'isteroscopia in combinazione con il curettage della cavità uterina è spesso praticata.
 [ 10 ]
[ 10 ]
Complicazioni dopo la procedura
Nonostante i progressi della tecnica isteroscopica per la rimozione dei polipi uterini, l'operazione non sempre procede senza complicazioni. Molti fattori influenzano l'esito dell'operazione e la sicurezza della sua esecuzione. Pertanto, le complicazioni possono verificarsi non solo nel periodo postoperatorio (ad esempio, sotto forma di infiammazione), ma anche durante le manipolazioni mediche.
L'asportazione isteroscopica dei polipi cervicali e del suo corpo viene eseguita nella stragrande maggioranza dei casi in anestesia generale o locale. Indipendentemente dal tipo di anestesia, esiste sempre il rischio di sviluppare reazioni allergiche, anche gravi (edema di Quincke, reazioni anafilattiche). Per evitare tali complicazioni, è necessario eseguire test di tolleranza all'anestesia prima dell'intervento. L'anestesista deve accertare la presenza di patologie dell'apparato respiratorio e cardiovascolare per calcolare correttamente la dose dei farmaci e la loro durata d'azione.
Poiché l'escissione chirurgica dei polipi viene eseguita utilizzando liquidi per espandere l'utero, è fondamentale controllarne il volume e la pressione, il che contribuirà a evitare complicazioni come ipertensione, edema polmonare e reazioni anafilattiche. Nelle pazienti diabetiche, l'uso di soluzioni di glucosio è sconsigliato.
Durante l'operazione possono verificarsi altri eventi spiacevoli. Ad esempio, la perforazione della parete uterina dovuta a negligenza del chirurgo o a debolezza della membrana stessa. Oltre all'utero, anche altri organi adiacenti possono essere danneggiati. Anche il sanguinamento uterino durante la procedura può derivare dalla perforazione della parete uterina e dal danneggiamento dei vasi del miometrio.
Ora parliamo un po' dei problemi che possono verificarsi a pochi minuti, giorni o settimane dall'intervento. Innanzitutto, si tratta di un'infiammazione dell'endometrio ( endometrite ), causata da un fattore infettivo, per la quale è obbligatoria la terapia antibiotica.
In secondo luogo, il sanguinamento, che può verificarsi dopo l'operazione. In relazione a questo sintomo, vengono prescritti agenti emostatici e le cause del sanguinamento vengono identificate utilizzando la stessa isteroscopia. In alcuni casi, il sanguinamento non è così abbondante, ma è accompagnato da stenosi cervicale, che rende difficile l'espulsione del sangue, e il ristagno all'interno dell'organo è gravato da processi infiammatori. L'assunzione regolare di antispastici aiuterà a rilassare leggermente i muscoli della cervice.
In terzo luogo, con la poliposi uterina e i polipi di grandi dimensioni, si osserva un grave danno all'endometrio, che può infiammarsi anche in assenza di infezioni. L'infiammazione è inoltre associata alla formazione di aderenze nell'organo. Per le donne in menopausa, questa complicanza porterà solo un leggero fastidio (potrebbe verificarsi un leggero gonfiore addominale), ma per le pazienti in età fertile può rappresentare un rischio di infertilità.
Anche la rimozione di un polipo contenente cellule maligne non rilevate durante l'esame istologico è pericolosa. L'asportazione incompleta di un polipo minaccia la diffusione del processo maligno in profondità o nei tessuti circostanti.
E, naturalmente, con qualsiasi metodo di rimozione dei polipi, esiste sempre una certa probabilità di recidiva, il che non significa rinunciare alla lotta contro la malattia. Bisogna sempre tenere presente il pericolo di degenerazione delle cellule polipiche.
 [ 11 ]
[ 11 ]
Cura dopo la procedura
A seconda del metodo di esecuzione dell'intervento chirurgico sull'utero, della gravità della patologia e del tipo di intervento (urgente o programmato), il periodo postoperatorio dopo l'asportazione di un polipo mediante isteroscopia uterina varierà. Se l'operazione è stata pianificata in anticipo, ovvero sono stati eseguiti tutti gli esami necessari e non si sono verificate complicazioni, la paziente potrà lasciare la clinica il giorno successivo o dopo la fine dell'effetto dell'anestesia. Tuttavia, ciò non significa che potrà tornare alla sua vita normale, poiché il mancato rispetto di determinate procedure può portare a diverse complicazioni.
Quindi, quali sono i consigli da seguire dopo un'isteroscopia per un polipo uterino?
- Se il medico lo ritiene necessario, può prescrivere una terapia antinfiammatoria e antibatterica, che non deve essere rifiutata in nessun caso.
- In caso di lesioni estese o presenza di aderenze, alla paziente può essere prescritta anche una terapia ormonale. Tale trattamento aiuterà la mucosa uterina a guarire più rapidamente, evitando complicazioni legate al processo di aderenze e recidive di poliposi.
- La terapia ormonale può essere prescritta anche in caso di squilibrio ormonale, che è la causa del polipo. Il regime terapeutico può includere sia ormoni regolari che contraccettivi ormonali. Dovrai assumerli nonostante il rischio di aumento di peso.
- Se l'operazione è stata eseguita senza un esame preliminare completo della paziente e il materiale per l'esame istologico non è stato prelevato in anticipo, il polipo rimosso servirà da biopsia. I risultati della biopsia saranno disponibili entro pochi giorni. È fondamentale raccoglierli e conservarli per il futuro. Se l'analisi conferma la diagnosi oncologica (tumore uterino), verrà programmato d'urgenza un ulteriore intervento chirurgico, il cui scopo sarà l'asportazione dell'utero.
- Ora, per quanto riguarda l'attività sessuale, vale la pena limitarla per un po'. Per quanto tempo è necessario astenersi dai rapporti sessuali tradizionali (una settimana o un mese) sarà il medico a stabilirlo. Tuttavia, è importante ricordare che l'inizio prematuro di un'attività sessuale attiva è irto di varie complicazioni, tra cui emorragie e infezioni.
- Per 2-3 settimane il medico vi consiglierà di astenervi da trattamenti caldi (solarium, bagni, saune, pediluvi caldi) per evitare di provocare sanguinamenti.
- Per quanto riguarda le lavande vaginali, in questo caso non sono rilevanti e sono persino pericolose. In primo luogo, l'utero è in grado di pulirsi da solo senza il nostro aiuto. In secondo luogo, le lavande vaginali senza necessità contribuiscono solo a eliminare la microflora benefica dalla vagina e a indebolire l'immunità locale. In terzo luogo, la mancanza di sterilità dei dispositivi e degli utensili utilizzati può portare a infezioni dall'esterno. Sarà il medico stesso a stabilire quando questo trattamento e questa procedura preventiva saranno necessari.
- Si consiglia inoltre di non utilizzare compresse vaginali, ovuli o tamponi igienici per almeno 2 settimane prima del nuovo esame isteroscopico. In base ai risultati della biopsia e alla valutazione delle condizioni dell'endometrio, il medico potrebbe annullare alcune restrizioni o prescrivere procedure aggiuntive.
Per quanto riguarda le mestruazioni, è possibile che compaiano negli stessi giorni di prima dell'operazione. Tuttavia, in alcuni casi si è verificato un leggero sfasamento del ciclo mestruale (le mestruazioni sono iniziate prima o dopo il previsto, ma non più di una settimana), il che non è considerato patologico. Anche perdite insolitamente abbondanti e un aumento della durata delle mestruazioni durante il periodo di recupero possono essere considerati normali. In seguito, tutto migliorerà senza interferenze esterne.
Un altro problema è se le mestruazioni abbondanti iniziano a somigliare a sanguinamenti. In questo caso, è meglio correre dal medico, perché è molto difficile distinguere autonomamente il confine tra normalità e patologia.
Ora la domanda che interessa molte giovani donne: quando può verificarsi una gravidanza dopo un'isteroscopia uterina? Siamo onesti, tutto è strettamente individuale. È chiaro che nel primo mese, quando i rapporti sessuali sono limitati, la gravidanza è fuori questione. Ma nei mesi successivi, un tale esito non è escluso, perché l'isteroscopia del polipo uterino non influisce in alcun modo sulla capacità di concepimento. Inoltre, molte donne sono riuscite a rimanere incinte nei primi sei mesi, e tutto grazie all'isteroscopia.
Ma c'è una sfumatura. La gravidanza precoce può concludersi molto male, perché la mucosa uterina ha bisogno di tempo per riprendersi completamente, e questo tempo è di almeno tre mesi.
Come prevenire una gravidanza indesiderata? Con l'aiuto di contraccettivi ormonali, che dovrebbero essere prescritti dal medico curante per un periodo di 3 o 4 mesi. Non c'è motivo di preoccuparsi, perché la sospensione di questi farmaci non fa altro che aumentare le probabilità di concepimento a causa dell'effetto rebound. Quindi, l'eliminazione dei polipi e l'aumento delle probabilità di gravidanza grazie alla terapia ormonale diventano una reale opportunità per una donna di diventare madre in un futuro prossimo, qualcosa che prima dell'operazione poteva solo sognare.
 [ 12 ]
[ 12 ]
Feedback sulla procedura
Nonostante le possibili complicazioni e i rischi, la maggior parte delle recensioni sulla procedura di isteroscopia per i polipi uterini è positiva. Alcune donne affermano di aver avuto più paura del dovuto dopo aver letto recensioni negative sull'operazione. Nella stragrande maggioranza dei casi, l'operazione ha avuto successo, è stata indolore e senza conseguenze pericolose.
Molti inizialmente erano spaventati dalla necessità dell'anestesia generale. Non l'anestesia in sé e il rischio associato di reazioni allergiche e overdose, ma il processo di recupero, accompagnato da vertigini, nausea, vomito, mal di testa e dolori muscolari e lombari. In effetti, l'operazione non durò a lungo, quindi quasi nessuno ebbe complicazioni dovute all'anestesia, tranne i pazienti particolarmente sensibili.
Anche le pazienti a cui sono stati rimossi i polipi in anestesia locale non hanno lamentato dolore o fastidio durante l'operazione. I sintomi postoperatori, come scarse secrezioni dai genitali, un lieve dolore fastidioso e fastidio al basso ventre e un breve aumento della temperatura, non hanno causato particolari fastidi e sono passati senza conseguenze.
L'esame isteroscopico di controllo ha mostrato poche complicazioni. E le recidive dei polipi, secondo le revisioni, possono essere considerate complicanze isolate, non correlate alla procedura in sé. Dopotutto, il successivo trattamento con agenti ormonali e farmaci che aumentano l'immunità generale e locale ha portato alla stabilizzazione della condizione e i polipi non si sono più ripresentati dopo la rimozione.
Molte donne sono semplicemente felici dell'opportunità di diventare madri. Nella maggior parte dei casi, la gravidanza è stata diagnosticata dopo 5 mesi o più. Ma alcune sono state abbastanza fortunate da ottenere un risultato positivo al test di gravidanza anche prima (dopo 3-4 mesi, non appena l'endometrio si è completamente ristabilito).
Ma prima dell'operazione, molte donne non speravano nemmeno in un simile miracolo, considerandosi incapaci di riprodurre una nuova vita. E il fatto che l'operazione non sia stata complicata, si sia svolta senza complicazioni e sia stata relativamente poco costosa non fa che accrescere la gioia di chi ancora parla alla propria pancia e di chi ha già visto il proprio erede con i propri occhi e ha potuto allattarlo al seno.
È chiaro che nessuna procedura, tanto meno un intervento chirurgico a tutti gli effetti, può fare a meno di recensioni negative. Ma tali recensioni non sono indicative della scarsa efficacia del trattamento, bensì della mancanza di professionalità e della negligenza di specifici medici e anestesisti che lavorano nelle singole cliniche. È a loro che le donne associano le complicazioni che si presentano durante o dopo l'intervento chirurgico. Nessuno scrive del mancato rispetto dei requisiti di assistenza postoperatoria, ma anche questo potrebbe aver influito sull'esito del trattamento.
L'isteroscopia di un polipo uterino è una procedura che combina due tipi di manipolazione: diagnostica e terapeutica, risultando molto utile per gli interventi chirurgici d'urgenza. Se si seguono il protocollo di ricerca e la tecnica operatoria, la rimozione dei polipi è considerata abbastanza sicura e non causa particolari fastidi, soprattutto perché l'intervento sugli organi non viene eseguito alla cieca. Il medico può controllare qualsiasi movimento degli strumenti e qualsiasi situazione che si verifichi durante la procedura, il che significa che è praticamente esclusa una rimozione di polipi di scarsa qualità, soprattutto se si utilizza il laser. Possiamo affermare con sicurezza che questo metodo ha futuro e prospettive di sviluppo, nonostante l'eliminazione dei polipi con questa tecnica sia già diventata una procedura medica ordinaria.

