Esperto medico dell'articolo
Nuove pubblicazioni
Nefrocalcinosi negli adulti e nei bambini
Ultima recensione: 23.11.2021

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
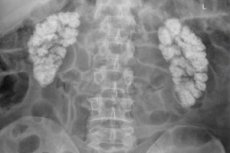
La nefropatia ipercalcemica, la nefrocalcinosi, la calcificazione o la calcificazione dei reni è una deposizione generalizzata di calcio nei tessuti renali sotto forma di suoi sali insolubili (ossalato e fosfato).
Epidemiologia
La nefrocalcinosi visualizzata al microscopio si riferisce a un riscontro accidentale ma piuttosto frequente di patologi e le statistiche cliniche del rilevamento in vivo della nefrocalcinosi sono dello 0,1-6%. [1] La nefrocalcinosi è stata segnalata fino al 22% dei casi di iperparatiroidismo primario. [2]
Secondo alcuni rapporti, la prevalenza della nefrocalcinosi nei neonati prematuri raggiunge il 15-16%.
Negli adulti, il 95-98% dei casi è nefrocalcinosi midollare e il 2-5% è corticale.
Le cause nefrocalcinosi
La causa principale della nefrocalcinosi, che si verifica in una serie di patologie ed è uno dei loro segni visualizzati, è una violazione del metabolismo del calcio e dell'equilibrio calcio-fosforo di natura sistemica, che porta alla deposizione di calcificazioni tissutali (calcificazioni). Nella maggior parte dei casi, quando questi processi complessi sono disturbati dalla partecipazione di vari fattori, si nota la calcificazione bilaterale, cioè si sviluppa la nefrocalcinosi di entrambi i reni. [3]
Quindi, la deposizione di calcio nel tessuto renale può essere dovuta a:
- ipercalcemia : un aumento del livello di cationi di calcio bivalenti nel sangue, che è possibile, anche con il suo consumo eccessivo; [4]
- iperparatiroidismo primario , in cui l'eccessiva produzione di ormone paratiroideo (ormone paratiroideo) porta al riassorbimento osseo; [5]
- acidosi tubulare renale del primo tipo, derivante dall'incapacità dei reni di fornire un normale livello di pH fisiologico del sangue e delle urine;
- necrosi dello strato corticale del rene (necrosi corticale), che può svilupparsi in infezioni gravi, pancreatite, travaglio complicato, ustioni, ecc.;
- la presenza di un'anomalia congenita - rene spugnoso midollare ; [6]
- MEN I - sindrome neoplastica endocrina multipla di tipo I ;
- ipomagnesiemia idiopatica , così come l'escrezione di magnesio nel diabete o un aumento del livello di ormoni tiroidei (tireotossicosi);
- distruzione (riassorbimento, osteolisi) del tessuto osseo nell'osteoporosi, nei tumori primari o nelle metastasi;
- insufficienza funzionale della corteccia surrenale - ipoaldosteronismo ; [7]
Leggi anche:
- Calcificazione: che cos'è?
- Danno renale nelle malattie metaboliche
- Cause di aumento del calcio nel sangue
La nefrocalcinosi nei bambini può essere:
- in caso di parto prematuro di un bambino (a un'età gestazionale inferiore a 34 settimane);
- con ipercalcemia nei neonati ;
- con grave iperparatiroidismo neonatale;
- a causa di disfunzione tubulare congenita , principalmente acidosi tubulare prossimale e sindrome di Bartter; [8]
- una conseguenza della sindrome emolitica uremica ;
- con sindrome di Williams o sindrome di Albright;
- a causa di uno squilibrio di vitamina D e fosfati durante l'alimentazione artificiale di un bambino; [9], [10]
- nei casi di ipofosfatasia perinatale, infantile o giovanile (disturbo legato all'X del metabolismo del fosforo) e rachitismo ipofosfatemico autosomico dominante;
- a causa di cistinosi (incapacità di abbattere l'aminoacido L-cisteina) con sindrome di Fanconi ;
- in presenza di ossalosi ereditaria (iperossaluria primaria);
- se è presente un'intolleranza ereditaria (malassorbimento) del fruttosio. [11]
Maggiori informazioni nella pubblicazione - Nefropatia ereditaria e metabolica nei bambini .
Fattori di rischio
Gli specialisti includono i seguenti fattori di rischio per la nefrocalcinosi:
- - una storia di glomerulonefrite cronica di qualsiasi eziologia, pielonefrite cronica , malattia del rene policistico;
- una diminuzione della densità ossea - osteoporosi, che può essere una conseguenza dell'immobilizzazione nei pazienti con riposo a letto prolungato, cambiamenti distrofici negli anziani, una diminuzione del livello degli ormoni sessuali nelle donne durante la menopausa, un eccesso di vitamina A nel corpo, trattamento prolungato con corticosteroidi sistemici o assunzione di farmaci per il bruciore di stomaco a base di composti di alluminio;
- sarcoidosi ;
- neoplasie maligne, plasmacellule o mieloma multiplo , leucemia linfoblastica, ecc.;
- sindrome di Alport ereditaria;
- ipervitaminosi della vitamina D;
- assunzione a lungo termine di preparati di calcio, diuretici tiazidici, lassativi. [12]
Patogenesi
Il calcio è contenuto nel tessuto osseo, mentre il Ca extra-scheletrico rappresenta solo l'1% di questo macronutriente nel corpo. I livelli di calcio sono controllati dai meccanismi regolatori del tratto gastrointestinale, dei reni e delle cellule osteogeniche (osteoclasti).
Durante il giorno, i glomeruli dei reni vengono filtrati con 250 mmol di ioni Ca e circa il 2% del calcio filtrato viene escreto nelle urine.
Nella nefropatia ipercalcemica, la patogenesi della deposizione di calcificazioni nei tessuti renali risiede nella violazione dei meccanismi di regolazione biochimica del livello di calcio e fosforo, nonché disturbi del metabolismo del tessuto osseo causati dall'ormone paratiroideo (PTH), vitamina D, calcitonina ormone stimolante la tiroide (che influenza la sintesi del PTH), l'ormone peptidico FGF23 è un fattore di crescita dei fibroblasti 23 prodotto dal tessuto osseo.
Quindi, l'escrezione di calcio rallenta con un aumento della sintesi di PTH e, a causa della mancanza di calcitonina, aumenta il riassorbimento osseo,
Inoltre, nel plasma sanguigno e nei fluidi extracellulari, il livello di Ca ionizzato aumenta se il contenuto di ioni fosforo è insufficiente, a causa della sua maggiore escrezione dal corpo. E la sua escrezione può essere eccessiva a causa della ridotta funzionalità tubulare renale o dell'aumentata produzione dell'ormone FGF23.
Inoltre, l'iperattività dell'enzima intracellulare 1-α-idrossilasi, che assicura la trasformazione della vitamina D in calcitriolo (1,25-diidrossivitamina D3), gioca un ruolo importante nell'aumento della concentrazione di calcio nel plasma, seguito per cristallizzazione e deposizione dei suoi sali nei reni. Insieme ad un alto livello di ormone paratiroideo, il calcitriolo stimola il riassorbimento del Ca nell'intestino. [13]
Sintomi nefrocalcinosi
Secondo i nefrologi, il processo di calcificazione renale stesso è asintomatico e sono assenti i primi o i primi segni di nefrocalcinosi, tranne quando gli effetti dei fattori causali iniziano a manifestarsi, causando un deterioramento della filtrazione glomerulare renale e una diminuzione della sua velocità.
I sintomi variano a seconda dell'eziologia e possono includere: ipertensione; aumento della minzione - poliuria e minzione frequente ; polidipsia (sete irrefrenabile).
Nei casi di nefrocalcinosi midollare possono formarsi depositi focali di calcio nel calice dei reni con formazione di calcoli urinari, che portano a ricorrenti infezioni delle vie urinarie; al dolore addominale e lombare (fino alla colica renale); nausea e vomito; la comparsa di sangue nelle urine (ematuria).
Nei bambini del primo anno di vita, la nefrocalcinosi - oltre ai disturbi urinari e alla tendenza all'infiammazione infettiva delle vie urinarie - inibisce lo sviluppo fisico e psicomotorio.
Conseguenze e complicazioni
Tra le conseguenze della nefrocalcinosi, va notato lo sviluppo della distrofia calcarea focale dei reni, che porta a insufficienza renale acuta e cronica con possibile intossicazione dell'organismo (uremia) con composti chimici contenuti nel sangue (urea e creatinina).
Una complicazione è possibile sotto forma di uropatia ostruttiva, che porta a edema renale e idronefrosi.
La calcificazione degli apici delle piramidi renali (papille) porta alla nefrite tubulointerstiziale cronica.
La nefrocalcinosi midollare - soprattutto se i pazienti hanno iperparatiroidismo - è spesso complicata dall'urolitiasi, che inizia con la deposizione di cristalli microscopici di ossalato di calcio nel calice renale. [14]
Forme
La deposizione e l'accumulo di calcio nella nefrocalcinosi può essere di tre tipi:
- la nefrocalcinosi molecolare (o chimica) è un aumento del calcio intracellulare nei reni senza la formazione di cristalli e non può essere visualizzato;
- nefrocalcinosi microscopica, in cui i cristalli di sali di calcio possono essere visti mediante microscopia ottica, ma non vengono visualizzati ai raggi X dei reni;
- la nefrocalcinosi macroscopica è visibile ai raggi X e agli ultrasuoni.
I depositi possono accumularsi nell'interstizio midollare interno, nelle membrane basali e nelle pieghe delle anse di Henle, nella corteccia e persino nel lume dei tubuli. E a seconda della localizzazione, la nefrocalcinosi è divisa in midollare e corticale.
La nefrocalcinosi midollare è caratterizzata dalla deposizione interstiziale (intercellulare) di ossalato di calcio e fosfato di calcio nel midollo renale, attorno alle piramidi renali.
Se i tessuti dello strato corticale del parenchima renale sono calcificati - sotto forma di una o due strisce di sali di Ca depositati lungo la zona dei tessuti corticali danneggiati o molti piccoli depositi sparsi nella corteccia renale - viene determinata la nefrocalcinosi corticale.
Diagnostica nefrocalcinosi
La diagnosi di nefrocalcinosi richiede un esame completo dei reni . La patologia viene diagnosticata, di regola, con metodi di imaging, poiché i depositi di Ca possono essere rilevati solo dalla diagnostica strumentale utilizzando: ecografia dei reni e degli ureteri ; [15] dopplerografia ecografica dei reni , TC o RM.
Se i risultati dei metodi radiologici nella diagnosi dei reni non sono abbastanza convincenti , può essere necessaria una biopsia renale per confermare la nefrocalcinosi .
I test di laboratorio necessari includono test delle urine: generale, test di Zimnitsky , calcio totale nelle urine , nonché escrezione di fosfato, ossalato, citrato e creatinina. Test per il calcio totale e ionizzato nel sangue , per il contenuto di fosfase alcalina, ormone paratiroideo e calcitonina nel plasma sanguigno.
Data l'eziologia multifattoriale della calcificazione renale, la gamma di studi diagnostici può essere molto più ampia. Ad esempio, la TC dell'osso spongioso, l'assorbimetria a raggi X e la densitometria ad ultrasuoni vengono eseguite per rilevare l'osteoporosi; sono necessarie più analisi per determinare la sindrome MEN di tipo I, ecc. [16]
Diagnosi differenziale
La diagnosi differenziale è obbligatoria: con necrosi papillare del rene, tubercolosi del rene, pneumocisti o infezione extrapolmonare da micobatteri in pazienti con AIDS, ecc.
La nefrocalcinosi non deve essere confusa con la nefrolitiasi, cioè la formazione di calcoli renali, sebbene in alcuni pazienti siano presenti contemporaneamente entrambe le patologie.
Chi contattare?
Trattamento nefrocalcinosi
Nel caso della nefrocalcinosi, il trattamento è mirato non solo alla patologia eziologicamente correlata e alla diminuzione dei sintomi esistenti, ma anche alla diminuzione del contenuto di calcio nel sangue.
Il trattamento dell'ipercalcemia richiede un aumento dell'assunzione di liquidi e dell'idratazione con una soluzione isotonica di cloruro di sodio e vengono presi anche calcimimetici (Tsinacalcet, ecc.).
La terapia della nefrocalcinosi macroscopica può includere diuretici tiazidici e farmaci citrati che promuovono una migliore solubilità del calcio nelle urine (citrato di potassio, ecc.).
Se la nefrocalcinosi è associata all'osteoporosi e all'aumento del riassorbimento osseo, vengono utilizzati agenti antiriassorbimento (inibitori del riassorbimento osseo): bifosfonati e altri farmaci per il trattamento e la prevenzione dell'osteoporosi .
Per il trattamento dell'iperfosfatemia vengono prescritti agenti leganti il fosfato (Sevelamer o Renvela). La terapia farmacologica per l'ipoaldosteronismo viene eseguita con mineralcorticoidi (acetato di trimetile, Florinef, ecc.).
L'ormone paratiroideo umano ricombinante (Teriparatide) può essere somministrato a pazienti con ipoparatiroidismo cronico.
La nefrocalcinosi, che si verifica nello strato corticale del rene con la sua necrosi, richiede una terapia antibiotica sistemica, il ripristino dell'equilibrio idrico-elettrolitico in / nell'introduzione di liquidi ed emodialisi.
Al fine di limitare l'assunzione di alcuni macronutrienti, viene prescritta una dieta per la nefrocalcinosi, più in dettaglio:
Il trattamento chirurgico non implica la rimozione dei depositi di calcio dal tessuto renale: possono essere rimosse solo le pietre formate. L'intervento chirurgico è possibile con l'iperparatiroidismo primario, poiché rimuovendo la ghiandola paratiroidea, è possibile fermare l'effetto negativo del suo ormone sui reni. [17]
Prevenzione
Tra le misure che possono prevenire lo sviluppo della nefropatia ipercalcemica, gli esperti dicono che bere abbastanza acqua e ridurre l'assunzione di sale e cibi ricchi di calcio e ossalati.
E, naturalmente, trattamento tempestivo delle malattie che portano alla nefrocalcinosi.
Previsione
L'eziologia della deposizione di calcio nei reni e la natura delle complicanze di questo processo determineranno in ogni caso la prognosi della nefrocalcinosi. Cause specifiche di nefrocalcinosi, come la malattia di Dent, l'iperossaluria primaria e la nefrocalcinosi ipercalciurica ipomagnesemica, in assenza di un trattamento efficace, possono progredire verso l'insufficienza renale cronica, [18]malattia renale allo stadio terminale. La nefrocalcinosi radiologicamente rilevata è raramente reversibile. La patologia progredisce raramente, ma la medicina non è ancora in grado di ridurre il grado di calcificazione.

