Esperto medico dell'articolo
Nuove pubblicazioni
Ipertensione polmonare
Ultima recensione: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
L'ipertensione polmonare (ipertensione arteriosa polmonare) è un aumento della pressione nel sistema arterioso polmonare, che può essere dovuto a un aumento della resistenza nel letto vascolare polmonare o a un aumento significativo del volume del flusso sanguigno polmonare. Questa patologia è secondaria nella maggior parte dei casi; quando la causa è sconosciuta, viene definita primaria. Nell'ipertensione polmonare primaria, i vasi polmonari si restringono, si ipertrofizzano e si fibrosi.
L'ipertensione polmonare provoca sovraccarico e insufficienza ventricolare destra. I sintomi dell'ipertensione polmonare includono affaticamento, dispnea da sforzo e talvolta dolore toracico e svenimento. La diagnosi si effettua misurando la pressione arteriosa polmonare. Il trattamento dell'ipertensione polmonare prevede l'uso di vasodilatatori e, in alcuni casi gravi, il trapianto polmonare. La prognosi è generalmente sfavorevole a meno che non venga identificata una causa trattabile.
Normalmente la pressione nell'arteria polmonare è:
- sistolica - 23-26 mm Hg
- diastolica - 7-9 mm Hg
- media -12-15 mm Hg
Secondo le raccomandazioni dell'OMS, il limite superiore della norma per la pressione sistolica nell'arteria polmonare è di 30 mm Hg, quello diastolico di 15 mm Hg.
Le cause ipertensione polmonare
L'ipertensione polmonare si verifica quando la pressione arteriosa polmonare media è > 25 mmHg a riposo o > 35 mmHg sotto sforzo. Molte condizioni e farmaci causano ipertensione polmonare. L'ipertensione polmonare primaria è un'ipertensione polmonare in assenza di tali cause. Tuttavia, l'esito può essere simile. L'ipertensione polmonare primaria è rara, con un'incidenza di 1-2 persone per milione.
L'ipertensione polmonare primaria colpisce le donne con una frequenza doppia rispetto agli uomini. L'età media alla diagnosi è di 35 anni. La malattia può essere familiare o sporadica; i casi sporadici sono circa 10 volte più comuni. La maggior parte dei casi familiari presenta mutazioni nel gene del recettore della proteina morfogenetica ossea di tipo 2 (BMPR2), un membro della famiglia dei recettori del fattore di crescita trasformante (TGF)-beta. Circa il 20% dei casi sporadici presenta anche mutazioni di BMPR2. Molte persone con ipertensione polmonare primaria presentano livelli elevati di angioproteina 1; l'angioproteina 1 sembra ridurre la produzione di BMPR1A, una proteina correlata a BMPR2, e può stimolare la produzione di serotonina e la proliferazione delle cellule muscolari lisce endoteliali. Altri possibili fattori associati includono disturbi del trasporto della serotonina e infezione da herpesvirus umano 8.
L'ipertensione polmonare primaria è caratterizzata da vasocostrizione variabile, ipertrofia della muscolatura liscia e rimodellamento della parete vasale. Si ritiene che la vasocostrizione sia dovuta all'aumento dell'attività del trombossano e dell'endotelina 1 (vasocostrittori) da un lato, e alla riduzione dell'attività della prostaciclina e dell'ossido nitrico (vasodilatatori) dall'altro. L'aumento della pressione vascolare polmonare, che si verifica a causa dell'ostruzione vascolare, peggiora il danno endoteliale. Il danno attiva la coagulazione sulla superficie intimale, che può peggiorare l'ipertensione. Ciò può anche essere facilitato dalla coagulopatia trombotica dovuta all'aumento dei livelli di inibitore dell'attivatore del plasminogeno di tipo 1 e fibrinopeptide A e alla riduzione dell'attività dell'attivatore tissutale del plasminogeno. La coagulazione focale sulla superficie endoteliale non deve essere confusa con l'ipertensione arteriosa polmonare tromboembolica cronica, che è causata da tromboembolie polmonari organizzate.
Nella maggior parte dei pazienti, l'ipertensione polmonare primaria porta infine a ipertrofia ventricolare destra con dilatazione e insufficienza ventricolare destra.
Nella classificazione sono presentate le cause dell'ipertensione polmonare.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Classificazione eziologica dell'ipertensione polmonare
Insufficienza ventricolare sinistra
- Cardiopatia ischemica.
- Ipertensione arteriosa.
- Difetti della valvola aortica, coartazione dell'aorta.
- Rigurgito mitralico.
- Cardiomiopatia.
- Miocardite.
Aumento della pressione nell'atrio sinistro
- Stenosi mitralica.
- Tumore o trombosi dell'atrio sinistro.
- Cuore triatriale, anello mitralico sopravalvolare.
Ostruzione della vena polmonare
- Fibrosi mediastinica.
- Trombosi venosa polmonare.
Malattie polmonari parenchimatose
- Malattie polmonari croniche ostruttive.
- Malattie polmonari interstiziali (processi disseminati nei polmoni).
- Lesione polmonare acuta grave:
- sindrome da distress respiratorio dell'adulto;
- polmonite diffusa grave.
Malattie del sistema arterioso polmonare
- Ipertensione polmonare primaria.
- Embolia polmonare ricorrente o massiva.
- Trombosi in situ dell'arteria polmonare.
- Vasculite sistemica.
- Stenosi dell'arteria polmonare distale.
- Aumento del flusso sanguigno polmonare:
- difetto cardiaco congenito con shunt sinistro-destro (difetto del setto ventricolare, difetto del setto atriale);
- dotto arterioso pervio.
- Ipertensione polmonare indotta da farmaci e alimenti.
Ipertensione polmonare nei neonati
- Circolazione fetale preservata.
- Malattia della membrana ialina.
- Ernia diaframmatica.
- Aspirazione di meconio.
Ipossia e/o ipercapnia
- Vivere in zone di alta montagna.
- Ostruzione delle vie aeree superiori:
- tonsille ingrossate;
- sindrome dell'apnea notturna ostruttiva.
- Sindrome da ipoventilazione dell'obesità (sindrome di Pickwick).
- Ipoventilazione alveolare primaria.
Molti autori ritengono opportuno classificare l'ipertensione polmonare in base al momento della sua insorgenza e distinguere tra forme acute e croniche.
Cause di ipertensione polmonare acuta
- EP o trombosi in situ nel sistema arterioso polmonare.
- Insufficienza ventricolare sinistra acuta di qualsiasi origine.
- Stato asmatico.
- Sindrome da distress respiratorio.
Cause dell'ipertensione polmonare cronica
- Aumento del flusso sanguigno polmonare.
- Difetto del setto ventricolare.
- Difetto del setto atriale.
- Dotto arterioso pervio.
- Aumento della pressione nell'atrio sinistro.
- Difetti della valvola mitrale.
- Mixoma o trombo dell'atrio sinistro.
- Insufficienza ventricolare sinistra cronica di qualsiasi origine.
- Aumento della resistenza nel sistema arterioso polmonare.
- Genesi ipossica (malattie polmonari croniche ostruttive, ipossia da alta quota, sindrome da ipoventilazione).
- Genesi ostruttiva (embolia polmonare ricorrente, influenza di agenti farmacologici, ipertensione polmonare primaria, malattie diffuse del tessuto connettivo, vasculite sistemica, malattia veno-occlusiva).
Sintomi ipertensione polmonare
I primi sintomi clinici dell'ipertensione polmonare compaiono quando la pressione sanguigna nell'arteria polmonare aumenta di 2 volte o più rispetto alla norma.
Le principali manifestazioni soggettive dell'ipertensione polmonare sono praticamente le stesse in tutte le forme eziologiche di questa sindrome. I pazienti sono preoccupati per:
- mancanza di respiro (il sintomo più precoce e più comune nei pazienti), inizialmente durante lo sforzo fisico e successivamente a riposo;
- debolezza, aumento della stanchezza;
- svenimento (causato da ipossia cerebrale, più tipico dell'ipertensione polmonare primaria);
- dolore nella zona cardiaca di natura costante (nel 10-50% dei pazienti, indipendentemente dall'eziologia dell'ipertensione polmonare); causato da insufficienza coronarica relativa dovuta a grave ipertrofia del miocardio del ventricolo destro;
- l'emottisi è un sintomo comune dell'ipertensione polmonare, soprattutto quando si verifica un aumento significativo della pressione nell'arteria polmonare;
- raucedine (osservata nel 6-8% dei pazienti e causata dalla compressione del nervo ricorrente sinistro da parte di un'arteria polmonare significativamente dilatata);
- dolore nella zona del fegato e gonfiore ai piedi e agli stinchi (questi sintomi compaiono con lo sviluppo di insufficienza cardiaca polmonare nei pazienti affetti da ipertensione polmonare).
Dispnea progressiva da sforzo e facile affaticabilità sono presenti in quasi tutti i casi. La dispnea può essere accompagnata da fastidio toracico atipico e vertigini o stordimento da sforzo. Questi sintomi di ipertensione polmonare sono causati principalmente da una gittata cardiaca inadeguata. Il fenomeno di Raynaud si verifica in circa il 10% dei pazienti con ipertensione polmonare primaria, di cui il 99% sono donne. L'emottisi è rara, ma può essere fatale; anche la disfonia dovuta alla compressione del nervo laringeo ricorrente da parte di un'arteria polmonare dilatata (sindrome di Ortner) è rara.
Nei casi avanzati, i sintomi dell'ipertensione polmonare possono includere rigurgito ventricolare destro, secondo tono cardiaco diffuso (S2) con accentuata componente polmonare di S (P), click di eiezione polmonare, terzo tono cardiaco ventricolare destro (S3) e distensione venosa giugulare. Congestione epatica ed edema periferico sono comuni negli stadi avanzati.
Ipertensione portopolmonare
L'ipertensione porto-polmonare è un'ipertensione arteriosa polmonare grave con ipertensione portale nei pazienti senza cause secondarie.
L'ipertensione polmonare si verifica in pazienti con una varietà di condizioni che causano ipertensione portale, con o senza cirrosi. L'ipertensione portopolmonare è meno comune della sindrome epatopolmonare nei pazienti con epatopatia cronica (3,5-12%).
I primi sintomi sono dispnea e affaticamento, a cui possono aggiungersi dolore toracico ed emottisi. I pazienti presentano reperti obiettivi e alterazioni elettrocardiografiche caratteristiche dell'ipertensione polmonare; possono svilupparsi segni di cuore polmonare (pulsazione venosa giugulare, edema). L'insufficienza tricuspidale è comune. La diagnosi viene sospettata sulla base dell'ecocardiografia e confermata dal cateterismo cardiaco destro.
Trattamento: terapia dell'ipertensione polmonare primaria, esclusi i farmaci epatotossici. In alcuni pazienti, la terapia vasodilatatrice è efficace. L'esito è determinato dalla patologia epatica sottostante. L'ipertensione porto-polmonare è una controindicazione relativa al trapianto di fegato a causa dell'aumentato rischio di complicanze e mortalità. Dopo il trapianto, alcuni pazienti con ipertensione polmonare moderata presentano una regressione della patologia.
Dove ti fa male?
Cosa ti infastidisce?
Diagnostica ipertensione polmonare
Un esame obiettivo rivela cianosi e, in caso di ipertensione polmonare prolungata, le falangi distali delle dita acquisiscono la forma di “bacchette da tamburo” e le unghie assumono l’aspetto di “vetri da orologio”.
L'auscultazione del cuore rivela i segni caratteristici dell'ipertensione polmonare: accentuazione (spesso sdoppiamento) del secondo tono sopra l'a.pulmonalis; soffio sistolico sopra la regione del processo xifoideo, che aumenta durante l'inspirazione (sintomo di Rivero-Corvallo); segno di insufficienza relativa della valvola tricuspide, formatosi in relazione a marcata ipertrofia del miocardio del ventricolo destro; negli stadi successivi dell'ipertensione polmonare, si può rilevare un soffio diastolico nel secondo spazio intercostale a sinistra (sopra l'a.pulmonalis), causato da insufficienza relativa della valvola dell'arteria polmonare con sua significativa dilatazione (soffio di Graham-Still).
La percussione cardiaca di solito non rivela sintomi patognomonici di ipertensione polmonare. Raramente, è possibile rilevare un'espansione del margine di ottusità vascolare nel secondo spazio intercostale sinistro (dovuta all'espansione dell'arteria polmonare) e uno spostamento del margine destro del cuore verso l'esterno rispetto alla linea parasternale destra dovuto all'ipertrofia del miocardio del ventricolo destro.
I segni patognomonici dell'ipertensione polmonare sono: ipertrofia del ventricolo destro e dell'atrio destro, nonché segni indicativi di un aumento della pressione nell'arteria polmonare.
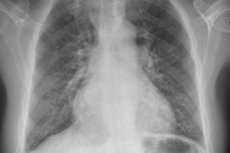
Per rilevare questi sintomi, si utilizzano: radiografia del torace, ECG, ecocardiografia, cateterismo cardiaco destro con misurazione della pressione nell'atrio destro, nel ventricolo destro e nel tronco dell'arteria polmonare. Quando si esegue il cateterismo cardiaco destro, è consigliabile determinare anche la pressione capillare polmonare o la pressione di incuneamento dell'arteria polmonare, che riflette il livello di pressione nell'atrio sinistro. La pressione di incuneamento dell'arteria polmonare aumenta nei pazienti con cardiopatia e insufficienza ventricolare sinistra.
Per identificare le cause dell'ipertensione polmonare, è spesso necessario utilizzare altri metodi di esame, come la radiografia e la tomografia computerizzata dei polmoni, la scintigrafia polmonare ventilatoria-perfusionale con radionuclidi e l'angiopolmonografia. L'utilizzo di questi metodi consente di determinare la patologia del parenchima e del sistema vascolare polmonare. In alcuni casi, è necessario ricorrere alla biopsia polmonare (per diagnosticare malattie polmonari interstiziali diffuse, malattia veno-occlusiva polmonare, granulomatosi capillare polmonare, ecc.).
Nel quadro clinico della cardiopatia polmonare si possono osservare crisi ipertensive nel sistema arterioso polmonare. Le principali manifestazioni cliniche della crisi sono:
- soffocamento improvviso (si verifica più spesso di sera o di notte);
- tosse grave, a volte con espettorato misto a sangue;
- ortopnea;
- cianosi generalizzata grave;
- l'eccitazione è possibile;
- il polso è frequente e debole;
- pulsazione pronunciata dell'a.pulmonalis nel 2° spazio intercostale;
- gonfiamento del cono polmonare (alla percussione si manifesta con l'espansione dell'ottusità vascolare nel 2° spazio intercostale sinistro);
- pulsazione del ventricolo destro nell'epigastrio;
- accento del secondo tono su a.pulmonalis;
- gonfiore e pulsazione delle vene giugulari;
- comparsa di reazioni vegetative sotto forma di urina spastica (emissione di una grande quantità di urina chiara e poco densa), defecazione involontaria dopo la fine della crisi;
- la comparsa del riflesso di Plesh (riflesso epatogiugulare).
La diagnosi di ipertensione polmonare primaria viene sospettata nei pazienti con significativa dispnea da sforzo, in assenza di una storia di altre malattie che potrebbero causare ipertensione polmonare.
Inizialmente i pazienti vengono sottoposti a radiografia del torace, spirometria ed ECG per identificare le cause più comuni di dispnea, seguiti da ecocardiografia Doppler per misurare la pressione del ventricolo destro e dell'arteria polmonare e per identificare possibili anomalie anatomiche che causano ipertensione polmonare secondaria.
Il reperto radiografico più comune nell'ipertensione polmonare primaria è l'allargamento degli ilari con marcato restringimento periferico ("clippato"). La spirometria e i volumi polmonari possono essere normali o mostrare una lieve restrizione, ma la capacità di diffusione del monossido di carbonio (DL) è solitamente ridotta. Le alterazioni elettrocardiografiche comuni includono deviazione assiale destra, R > S in V, onde T SQ e onde P a punta.
Ulteriori indagini vengono eseguite per diagnosticare cause secondarie non clinicamente evidenti. Queste includono la scintigrafia ventilatoria-perfusionale per rilevare la malattia tromboembolica; test di funzionalità polmonare per identificare malattie polmonari ostruttive o restrittive; e test sierologici per confermare o escludere malattie reumatiche. L'ipertensione arteriosa polmonare tromboembolica cronica è suggerita dalla TC o dalla scintigrafia polmonare e viene diagnosticata dall'arteriografia. Altre indagini, come il test HIV, i test di funzionalità epatica e la polisonnografia, vengono eseguite in situazioni cliniche appropriate.
Se la valutazione iniziale non rivela alcuna condizione associata a ipertensione polmonare secondaria, è necessario eseguire un cateterismo dell'arteria polmonare per misurare la pressione del cuore destro e dell'arteria polmonare, la pressione di incuneamento capillare polmonare e la gittata cardiaca. Il difetto del setto atriale destro deve essere escluso misurando la saturazione di O2 . L'ipertensione polmonare primaria è definita come una pressione arteriosa polmonare media superiore a 25 mm Hg in assenza di possibili cause. Tuttavia, la maggior parte dei pazienti con ipertensione polmonare primaria presenta pressioni significativamente più elevate (ad es. 60 mm Hg). Vasodilatatori (ad es. ossido nitrico inalato, epoprostenolo endovenoso, adenosina) vengono spesso utilizzati durante la procedura; la riduzione della pressione ventricolare destra in risposta a questi farmaci aiuta a guidare la selezione del farmaco. La biopsia era un tempo ampiamente utilizzata, ma non è più raccomandata a causa della sua elevata morbilità e mortalità.
Se a un paziente viene diagnosticata un'ipertensione polmonare primaria, si esamina l'anamnesi familiare per identificare una possibile trasmissione genetica, indicata da casi di morte prematura di persone relativamente sane nella famiglia. Nell'ipertensione polmonare primaria familiare, la consulenza genetica è necessaria per informare i familiari del rischio di malattia (circa il 20%) e per raccomandare loro di sottoporsi a screening (ecocardiografia). In futuro, potrebbe essere utile testare le mutazioni del gene BMPR2 nell'ipertensione polmonare primaria familiare.
Cosa c'è da esaminare?
Quali test sono necessari?
Chi contattare?
Trattamento ipertensione polmonare
Il trattamento dell'ipertensione polmonare secondaria è mirato a trattare la patologia sottostante. I pazienti con grave ipertensione arteriosa polmonare dovuta a tromboembolia cronica devono essere sottoposti a tromboendoarteriectomia polmonare. Si tratta di un intervento più complesso dell'embolectomia chirurgica d'urgenza. Nella circolazione extrapolmonare, il trombo vascolarizzato organizzato viene asportato lungo il tronco polmonare. Questa procedura cura l'ipertensione arteriosa polmonare in una percentuale significativa di casi e ripristina la funzione extrapolmonare; nei centri specializzati, la mortalità operatoria è inferiore al 10%.
Il trattamento dell'ipertensione polmonare primaria è in rapida evoluzione. Si inizia con l'assunzione orale di calcio-antagonisti, che possono ridurre la pressione arteriosa polmonare o la resistenza vascolare polmonare in circa il 10-15% dei pazienti. Non vi è alcuna differenza di efficacia tra i diversi tipi di calcio-antagonisti, sebbene la maggior parte degli esperti eviti il verapamil a causa dei suoi effetti inotropi negativi. La risposta a questa terapia è un segno prognostico favorevole e i pazienti devono proseguire il trattamento. In assenza di risposta, si inizia la terapia con altri farmaci.
L'epoprostenolo per via endovenosa (un analogo della prostaciclina) migliora la funzionalità e prolunga la sopravvivenza anche nei pazienti resistenti ai vasodilatatori al momento della cateterizzazione. Gli svantaggi del trattamento includono la necessità di un catetere centrale a permanenza e significativi effetti avversi, tra cui vampate di calore, diarrea e batteriemia dovuti al catetere centrale a permanenza a lungo termine. Sono in fase di studio agenti alternativi: analoghi della prostaciclina per via inalatoria (iloprost), orale (beraprost) e sottocutanea (treprostinil).
Anche il bosentan, antagonista orale del recettore dell'endotelina, è efficace in alcuni pazienti, in genere quelli con malattia più lieve e che non rispondono ai vasodilatatori. Anche il sildenafil e la L-arginina orali sono in fase di studio.
Previsione
Il trapianto di polmone offre l'unica speranza di guarigione, ma comporta un elevato rischio di complicanze dovute a rigetto e infezioni. Il tasso di sopravvivenza a cinque anni è del 60% a causa della bronchiolite obliterante. Il trapianto di polmone è riservato ai pazienti con scompenso cardiaco allo stadio IV della New York Heart Association (definito come dispnea con attività minima, che richiede il confinamento a letto o su una sedia) che non hanno risposto agli analoghi della prostaciclina.
Molti pazienti necessitano di farmaci aggiuntivi per curare l'insufficienza cardiaca, tra cui diuretici, e devono anche assumere warfarin per prevenire la tromboembolia.
La sopravvivenza mediana dei pazienti senza trattamento è di 2,5 anni. La causa è solitamente la morte improvvisa dovuta a insufficienza ventricolare destra. La sopravvivenza a cinque anni con epoprostenolo è del 54%, mentre nella minoranza di pazienti che rispondono ai calcioantagonisti, supera il 90%.
L'ipertensione polmonare ha una prognosi sfavorevole se sono presenti sintomi quali bassa gittata cardiaca, pressioni più elevate nell'arteria polmonare e nell'atrio destro, mancata risposta ai vasodilatatori, insufficienza cardiaca, ipossiemia e deterioramento dello stato funzionale generale.

